肺部CT影像体积计量软件量化新型冠状病毒肺炎激素分析
2021-09-13张向荣曾谊林霏申胡春梅许传军李天一赵升杰魏巍张侠
张向荣 曾谊 林霏申 胡春梅 许传军 李天一 赵升杰 魏巍 张侠
1南京中医药大学附属南京医院(南京市第二医院)耐药结核科 211131;2南京中医药大学附属南京医院(南京市第二医院)结核科 211131;3南京中医药大学附属南京医院(南京市第二医院)放射科 211131;4苏州大学光电科学与工程学院 215000;5迈宝智能科技(苏州)有限公司,苏州 215000
新型冠状病毒肺炎(corona virus disease,2019,COVID-19)自2019年底开始爆发,已累及全球绝大多数国家和地区,成为世界共同关注的严重公共卫生事件。通过积极防控,我国境内疫情已基本得到控制[1],但仍有个别地区出现局部暴发和境外输入病例。目前我国COVID-19的诊治指南已更新至第8版,我国已建立相对完善的COVID-19防治及诊疗体系,但在世界范围内重型及危重型患者病死率仍居高不下[2]。按照《中华人民共和国传染病防治法》,目前COVID-19为乙类传染病,并遵照甲类传染病的预防、控制措施执行。本文回顾性分析于南京市第二医院住院诊治的102例COVID-19患者的临床资料,通过基于肺部CT影像病灶区域体积计量软件(软件著作权号:2020SR0876841,以下简称“体积计量软件”)计算患者肺部受累体积(以百分比表示),预测患者转归及评估疗效,为激素的应用提供依据。
1 对象与方法
1.1 研究对象 回顾性研究。分析2020年1-4月南京市第二医院收治的COVID-19确诊的患者102例。诊断标准按照新型冠状病毒感染的肺炎诊疗方案[3]:具有可追溯的流行病学史和典型的临床表现,实时荧光逆转录聚合酶链反应(reverse transcription-polymerase chain reaction,RTPCR)检测新型冠状病毒阳性。收集患者的临床资料及高分辨率胸部CT的影像学基线和复检资料。所有患者均知情同意,本研究已通过南京市第二医院伦理委员会审查批准(2020-LS-ky015),符合《赫尔辛基宣言》的原则。南京市第二医院COVID-19救治临床实践中,COVID-19患者激素应用指征为:(1)患者临床症状较入院时加重;(2)胸部CT提示病灶进展迅速(人工读片目测肺部病灶面积较入院时增加超过20%);(3)尚未达到指南定义的重型肺炎标准。其中39例使用激素(基础用量为甲泼尼龙琥珀酸钠(甲强龙)40 mg/d×3 d),纳入激素组;余63例未使用激素,纳入非激素组。国家卫健委颁布的第八版新型冠状病毒肺炎诊疗方案中未提及影像学疗效判断标准,目前尚无明确标准。COVID-19患者常见症状为发热(71.6%,73/102)、咳嗽(80.4%,82/102),两组性别、年龄、吸烟、基础疾病、咳嗽、白蛋白水平差异无统计学意义(P>0.05);激素组发热(87.2%,34/39)、呼吸急促(46.2%,18/39)、C反应蛋白水平高于非激素组;白细胞、淋巴细胞、血红蛋白、CD4+T淋巴细胞、CD8+T淋巴细胞低于非激素组,差异有统计学意义(P值均<0.05),见表1。
1.2 CT扫描方法 采用东芝Aquilion 64排128层螺旋CT对患者进行胸部CT平扫,层厚0.625~1.250 mm。
1.3 研究方法
1.3.1 人工标注 由2位影像及临床经验丰富的高年资主任医师对确诊的COVID-19患者的高分辨率胸部CT进行人工标注。对确诊COVID-19患者的胸部CT图像序列进行完整标记,肺部区域检测分割算法采用机器视觉算法进行检测分割。见图1。
1.3.2 COVID-19诊 断 检 测 算 法 COVID-19诊断检测融合患者CT影像空间序列信息,通过肺部区域分割、病灶区域分割和特征提取分3个步骤对输入的患者CT影像序列进行检测。采用阈值分割、区域生长算法改进区域分割、形态学处理等图像算法,得到肺部区域分割图像。使用Link Net网络训练肺部分割模型,对原始模型分割测试得到的肺部区域进行补充修改标记,再次导入训练,优化网络得到最终肺部分割模型,分割算法模型在测试集上的结果与标注区域的区域面积交并比(Io U)为91%。由多名专业医师对COVID-19患者CT影像训练集中的病灶区域进行标注,用于训练Link Net网络得到病灶分割模型,融合CT影像序列间的空间特征信息,进行去除假阳性病灶区域筛选,提取多个特征进行分类检测,确定COVID-19的肺部病灶。见图2。

图2 肺部区域和病灶检测分割示意图 A:原始图像;B:肺部检测分割图像;C:病灶检测分割图像
1.3.3 CT体积计量算法 COVID-19病灶体积计量基于患者CT影像时空序列信息,融合同一患者多次检测影像的时序特征,通过检测计量影像病灶体积的变化情况,来辅助医生进行患者病情发展分析。为简化计算,不对图像进行三维重建,直接使用影像序列,将三维病灶体积计算转化为二维病灶面积计算。融合影像序列的空间信息,分割提取肺部区域和病灶区域分别计算面积和,得到病灶区域体积和在肺部区域体积中的占比。消除不同患者间肺部体积的基础差异,使用同一量化标准进行对比,分析患者病情发展状况。见图3。

图3 CT体积计量检测流程图
1.4 观察指标 (1)一般状况:性别、年龄、临床症状(包括发热、呼吸急促、咳嗽)、有无基础疾病。(2)实验室指标:白细胞计数、淋巴细胞计数、C反应蛋白、CD4+T及CD8+T细胞计数、血红蛋白及白蛋白。(3)影像学特征:包括患者入院时首次胸部高分辨率CT(high resolution CT,HRCT),以及治疗前后影像学变化。通过体积计量软件计算肺部受累体积变化,比较前后差异(以百分比表示)。采用该法计量的影像学变化评估激素的疗效,并与核酸检测结果相比较。
1.5 统计学分析 采用SPSS 25.0软件进行统计学分析。计数资料以例数(%)表示,组间比较采用χ2检验。计量资料正态分布数据采用±s表示,组间比较采用独立样本的t检验。用ROC曲线下面积判断应用激素的时机,用四格表诊断性试验分析判断人工智能(artificial intelligence,AI)的疗效和ROC曲线下面积判断其敏感度、特异度、准确度、阳性预测值和阴性预测值,采用Kappa检验评估影像学与核酸检测的一致性。所有检验均使用双侧检验,P<0.05为差异有统计学意义。
2 结果
2.1 影像学表现 非激素组与激素组典型的影像学表现存在一定差异。见图4。应用体积计量软件计算肺部病灶体积,结果表明:激素组治疗后1 d复查胸部CT肺部病灶体积占全肺百分比(percentage of lesions in the whole lung volume,PV)高于非激素组(P<0.05)。经一般治疗及抗病毒治疗3 d后,复查胸部CT,与治疗后1 d胸部CT相比,激素组PV高于非激素组(P<0.05),见表2。经过第7、10、14、21、28、45及60 d的胸部CT随访显示,非激素组病灶体积平稳下降,激素组用药3 d,病灶体积进一步扩大,但至用药28~60 d时,两组病灶体积缩小程度趋向一致,见图5。

图4 A~C为一例非激素组患者胸部CT,30岁男性,因“体检发现肺部病灶1 d”就诊,基线、治疗3 d及恢复期肺部病灶体积百分比分别为5.07%、1.99%、0.9%;D~F为一例激素组患者胸部CT,64岁女性,因“咳嗽、咳痰半个月”就诊,基线、治疗3 d及恢复期肺部病灶体积百分比分别为21.6%、37.96%及25.86%
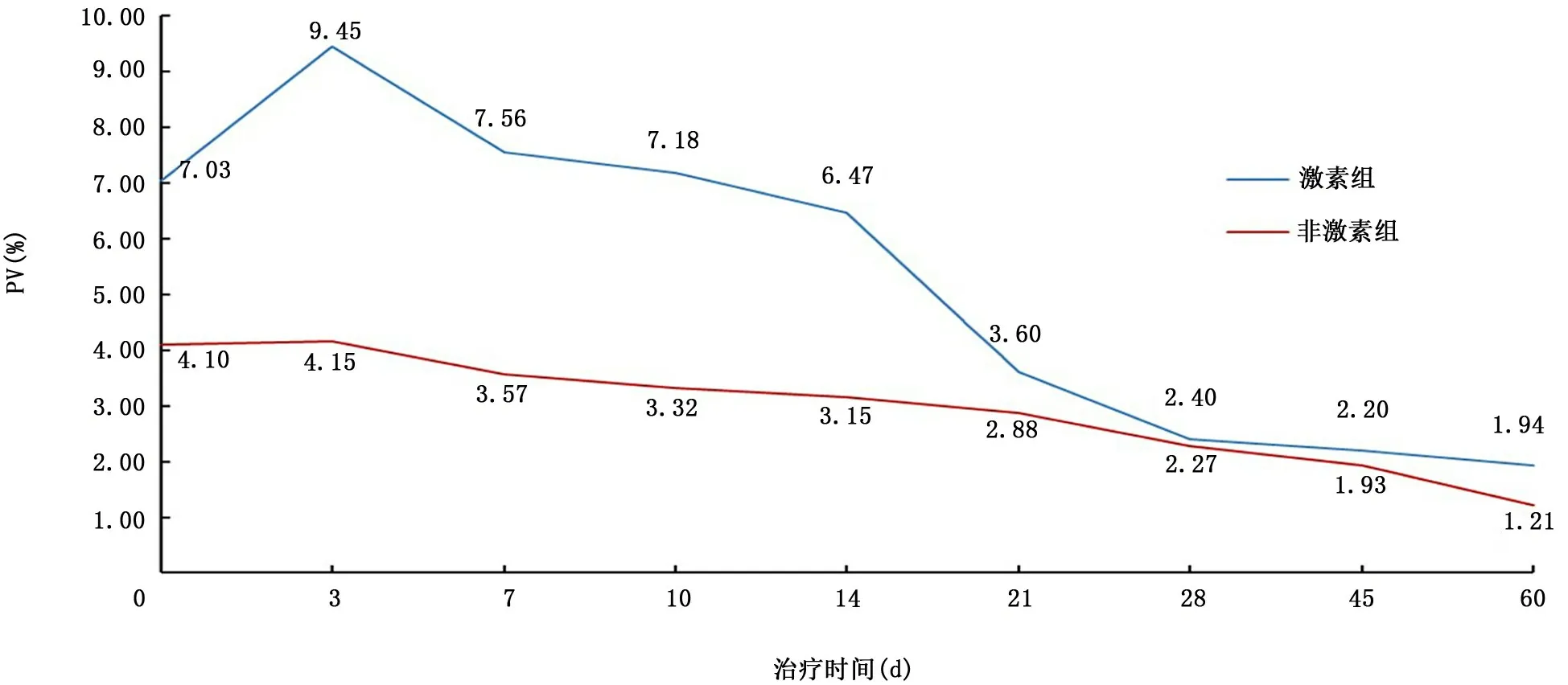
图5 肺部病灶体积变化
表2 两组治疗后肺部病灶变化(%,±s)

表2 两组治疗后肺部病灶变化(%,±s)
注:PV为病灶体积占全肺百分比
组别 例数 PV 1 d 3 d激素组 39 7.03±1.20 9.45±1.32非激素组 63 4.10±0.84 4.15±0.78 t值 14.492 22.737 P值 <0.001 <0.001
2.2 本研究中激素的应用 39例激素组患者,在常规抗病毒治疗基础上,应用小剂量、短疗程糖皮质激素治疗,中位核酸转阴时间为18 d,非激素组患者中位核酸阴转时间为16 d,两组核酸转阴时间差异无统计学意义(P=0.077)。见图6。
2.3 用ROC曲线下面积评价激素应用 应用SPSS 25.0软件绘制ROC曲线,根据坐标数据计算约登指数,当约登指数最大时对应的指标值即为最佳的指标阈值,筛选激素应用的临界值。结果表明:以PV1为4.64%为界值,ROC曲线下面积为66.0%,筛选激素应用患者的特异度和阴性预测值稍高,敏感度、阳性预测值稍低;如果以PV为1.50%为界值,ROC曲线下面积为89.70%,则特异度、阳性预测值和阴性预测值均较高,见表3和图6。

表3 PV1及PV筛选激素应用患者的预测价值分析

图6 两组核酸阴转比较
2.4 用金标准评价AI评估的诊断 以核酸检验为金标准,用四格表诊断性试验分析,AI评估疗效的敏感度为97.14%,特异度为78.13%,准确度为91.18%,阳性预测值为90.67%,阴性预测值为92.59%。其敏感度、准确度、阳性预测值和阴性预测值均较高,见表4。图7。

图7 筛选激素应用患者的ROC曲线

表4 四格表诊断性试验分析(例)
2.5 一致性分析 治疗2周后,分别通过“体积计量软件”的影像学结果和核酸检测结果进行疗效评估。两种检测诊断有关联(χ2值=60.112,P<0.001),经Kappa检验,两种检测符合率较高,0.786>0.75,说明一致性好。
3 讨论
COVID-19患者常见症状为发热、咳嗽,本研究中激素组患者发热、呼吸急促症状多于非激素组。C反应蛋白也较非激素组高,C反应蛋白是一种由肝脏合成的急性时相反应蛋白,在各种炎症、感染、组织损伤等病理过程中均可升高,且升高程度与组织损伤程度呈正相关。细胞因子炎症风暴是COVID-19患者病情进展恶化的重要原因,临床常通过检测血清C反应蛋白来判断炎症程度[4-5]。本研究结果显示,激素组患者C反应蛋白明显升高,在一定程度上提示病情较重。此外,激素组患者白细胞总数、淋巴细胞总数、CD4+T淋巴细胞计数、CD8+T淋巴细胞计数明显降低,与Huang等[6]的研究结果一致。我们推测该结果可能与COVID-19在体内诱发细胞因子风暴,产生一系列免疫反应有关。本研究提示白细胞、CD4+T淋巴细胞、CD8+T淋巴细胞及C反应蛋白对疾病重症趋势有一定的预警作用,根据相关指标早期对患者及时干预,可有效改善患者预后。
糖皮质激素可抑制炎性反应,减少肺炎性渗出、减轻肺损伤及后期的肺纤维化,被用于治疗ARDS[7]。但糖皮质激素在COVID-19中的治疗目前仍存在一定的争议,有学者认为,糖皮质激素可能抑制了免疫反应而导致病毒清除延迟,从而使病毒性肺炎的病死率增加[8-9]。但也有研究认为,正确使用糖皮质激素可降低危重SARS患者的病死率,缩短住院时间,且与继发性下呼吸道感染、其他并发症无关[10]。到底该不该用激素?什么情况下用激素?根据我国《新型冠状病毒肺炎诊疗方案(试行第八版)》[3],糖皮质激素主要用于重型及危重型患者的治疗,可根据患者呼吸困难程度及影像学变化情况酌情小剂量(≤甲泼尼龙1~2 mg·kg-1·d-1、短程(3~5 d)激素治疗。本研究在收治COVID-19患者过程中,对于住院后影像学持续进展或发热未缓解的非重症患者,为了阻止向重症化发展,常规治疗基础上给予短程、小剂量激素治疗[11]。从本研究收治的患者来看,激素组的患者似乎病情较重,特别是治疗后3 d反应剧烈,肺部病灶较非激素组占比更大,但治疗28 d后与非激素组的肺部病灶的缩小程度趋向一致,说明本研究应用激素的时机是正确的,且随后的研究也证明,用激素治疗与非激素治疗其核酸转阴的时间基本一致。
本研究还对激素的应用时机进行了积极的探索,应用ROC曲线来判断激素应用的临界点,明确激素应用的指征。以增加的PV 1.50%为界值,其对应的ROC曲线下面积为89.70%。筛选应用激素患者的敏感度87.18%,特异度95.14%,阳性预测值91.89%,阴性预测值92.31%。本研究通过监测肺部病灶体积的变化,应用ROC曲线下面积计算方法明确激素使用的指征及时机,并对预后做出判断,为COVID-19的疗效评估提供精准的评价方法。
根据我国COVID-19诊治指南,RT-PCR检测新型冠状病毒核酸阳性是COVID-19确诊的金标准。但是在实际操作过程中核酸检测存在时间窗,部分患者需要多次核酸检测才能出现阳性结果,故耗时较长,在采取咽拭子过程中医务人员感染风险大,同时RT-PCR检测也存在假阳性(误诊)和 假 阴 性(漏 诊)的 问 题[12]。在 部 分COVID-19患者中,肺部影像学变化早于咽拭子核酸阳性,故肺部影像学在COVID-19的早期诊断及严重程度的判断中受到越来越多的重视。与咽拭子核酸检测方法相比,影像学在操作上更安全,医务人员感染风险低,同时影像学也可以与人工智能相结合,形成基于人工智能的CT影像分析与诊断,在工作效率上提升明显。在预后判断方面,咽拭子核酸检测不能评估患者的病情的动态变化,而影像学可以在疾病发展的过程中对肺部病灶进行动态监测,可以准确评估病情及预测预后。我们的研究表明基于人工智能(artificial intelligence,AI)的CT影像分析与诊断技术有助于COVID-19的早期诊断及预后评估。Lessmann等[13]的研究表明,基于AI的胸部CT影像诊断系统对于COVID-19诊断的敏感性为85.7%,特异性为89.8%,其AUC为0.95(95%CI:0.91~0.98)。
南京市第二医院联合苏州迈宝科技有限公司开发的肺部CT影像病灶区域体积计量软件在影像体积计算的软件系统具有自主知识产权及著作权。通过前期对确诊的COVID-19患者的高分辨率胸部CT约30 000张(100例患者,每例患者3次CT,每次100张)进行人工标注,在此基础上,该系统融合先进的肺部体积分割及检测,并优化网络模型,鉴于肺部体积算法对病灶体积评估的准确性,我们进一步研究了该方法在预测疾病转归及疗效评估的价值。以核酸检测为金标准,基于人工智能的体积计量软件对COVID-19的诊断敏感度97.14%,准确度91.18%,阳性预测值90.67%,阴性预测值92.59%。
综上所述,应用基于AI的体积计量软件在对COVID-19患者的诊断、治疗及转归中具有一定意义和量化指标作用,可早期对患者病情变化进行预警;对于经过该软件计算肺部病灶体积占全肺体积百分比大于4.64%、3 d后增加的PV 1.50%的患者,若能提前干预,及时应用糖皮质激素,可以阻止病情进一步进展。与传统诊断方法相比,基于AI的肺部CT影像病灶区域体积计量软件采用更加量化的评估,结果更精准及客观,对于COVID-19患者的诊断、使用激素的指征及时机、预后的判断均给出了明确的量化指标,值得在临床推广应用。
利益冲突所有作者均声明不存在利益冲突
