绒毛膜下与胎盘后血肿因素分析与妊娠结局对比
2021-09-10陈婉仪陈苑红齐春艳巫丽娟马冠群
陈婉仪 陈苑红 齐春艳 巫丽娟 马冠群
宫腔内血肿主要是指妊娠期女性宫腔内部出现血肿情况,主要发生于绒毛膜下与胎盘后[1-2]。有医学者认为,胎盘后血肿的形成主要是因底蜕膜螺旋小动脉出现痉挛或硬化,导致远端毛细血管发生缺血坏死,最终导致血液积聚在底蜕膜与胎盘间。绒毛膜下血肿主要是因系绒毛模板与底蜕膜出现分离出血情况,并形成区间血肿形态[3-4]。绒毛膜下与胎盘后血肿的发生,极易引起不良妊娠结局,并给母婴生命健康构成极大威胁。针对这两种血肿,临床必需做到早预防、早发现、早干预,以进一步降低不良妊娠结局的发生率。然而,要想做到早预防、早发现、早干预,改善患者的妊娠结局,临床必须明确两种血肿之间的相关因素,以针对不良妊娠结局高风险的血肿类型进行针对性干预,以进一步降低不良妊娠发生率,确保患者及胎儿的健康安全[5]。基于此,本次研究选取2017年5月—2019年11月本院接收的82例宫腔内血肿患者为研究对象,旨在探究绒毛膜下与胎盘后血肿因素,并对比分析两种的妊娠结局。
1 资料与方法
1.1 一般资料
选取2017年5月—2019年11月本院接收的82例宫腔内血肿患者为研究对象,并回顾性分析其临床资料,根据宫腔内血肿类型分为绒毛膜下血肿组(50例)与胎盘后血肿组(32例)。两组的一般资料见表1。诊断标准[6]:(1)经超声显示胎盘与子宫壁之间有无回声区域,则确诊为胎盘后血肿;(2)经超声显示胎膜与子宫壁之间有无回声区域,则确诊为绒毛膜下血肿。纳入标准:(1)符合上述诊断标准者;(2)为单胎妊娠者;(3)对本次研究依从性高者。排除标准:(1)妊娠早期存在阴道流血症状者;(2)因染色体异常或个人因素进行引产者;(3)患有严重精神疾病者;(4)存在认知障碍者;(5)合并血液系统疾病或免疫系统疾病者。
1.2 方法
收集、整理82例患者的临床资料,主要包括年龄、孕产史、入院孕周、宫腔操作史、症状(下腹痛、下腹坠胀感、阴道流血)、胎盘位置(前壁、后壁、底壁、侧壁)与血肿体积等。在患者入院后,根据其病情情况,嘱咐卧床休息,同时予以患者静滴硫酸镁、氨甲苯酸,口服地屈孕酮等对症治疗。在治疗过程中,记录患者的妊娠结局情况,在新生儿出生后,对其进行Apgar评分,评估内容包括皮肤颜色、心搏脉率、呼吸、肌张力及运动、反射五项体征,满分为10分,正常为8~10分,4~7分为轻度窒息,3分及以下为重度窒息[7]。
1.3 观察指标
观察、比较两组的血肿因素以及妊娠结局,主要由同一名医务人员进行整理统计与分析。
1.4 统计学方法
本次研究收集的所有数据处理均采用SPSS 20.0,(x-±s)表示计量资料,t用以检验计量资料,率(%)表示计数资料,χ2用以检验计数资料,当比较差异有统计学意义时,P<0.05。
2 结果
2.1 绒毛膜下血肿组与胎盘后血肿组的因素比较
如表1所示,两组在年龄、孕产史、入院孕周、宫腔操作史、症状及胎盘位置方面比较差异不具备统计学意义(P>0.05);而绒毛膜下血肿组的血肿体积明显大于胎盘后血肿组,差异存在统计学意义(P<0.05)。
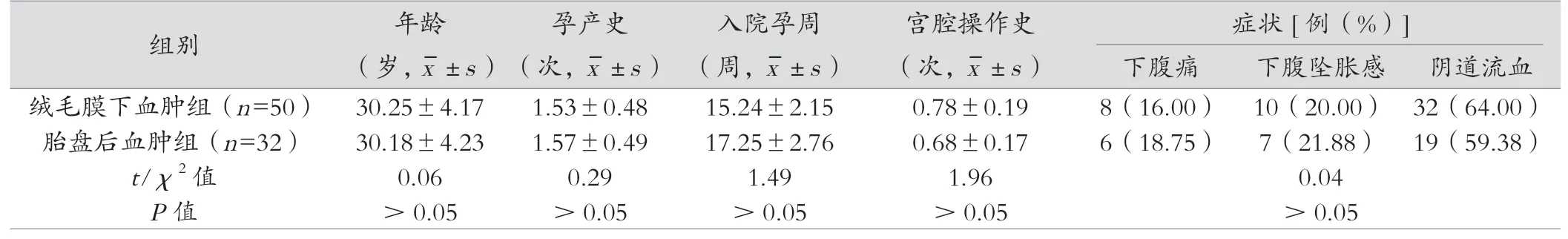
表1 绒毛膜下血肿组与胎盘后血肿组的因素比较

表1(续)
2.2 两组的妊娠结局比较
在治疗干预后,绒毛膜下血肿组出现5例流产(10.00%),胎盘后血肿组出现9例流产(28.13%),绒毛膜下血肿组低于胎盘后血肿组(χ2=4.53,P<0.05)。同时,两组在自然分娩、剖宫产、胎盘早剥、胎儿生长受限、新生儿入住NICU方面比较差异不具备统计学意义(P>0.05);而绒毛膜下血肿组足月妊娠率明显高于胎盘后血肿组,其胎膜早破、胎儿窘迫、胎盘残留与新生儿疾病发生率明显低于胎盘后血肿组,差异存在统计学意义(P<0.05),如表2所示。对新生儿进行Apgar评分,绒毛膜下血肿组的评分为(9.47±0.48)分,胎盘后血肿组为(9.45±0.44)分,两组比较差异不具备统计学意义(t=0.06,P>0.05)。
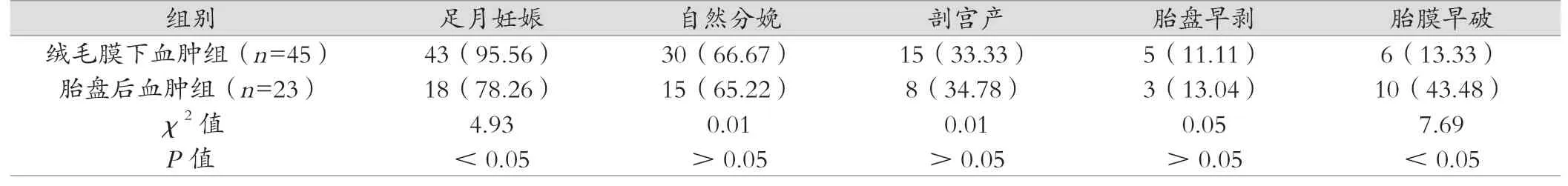
表2 两组的妊娠结局比较[例(%)]
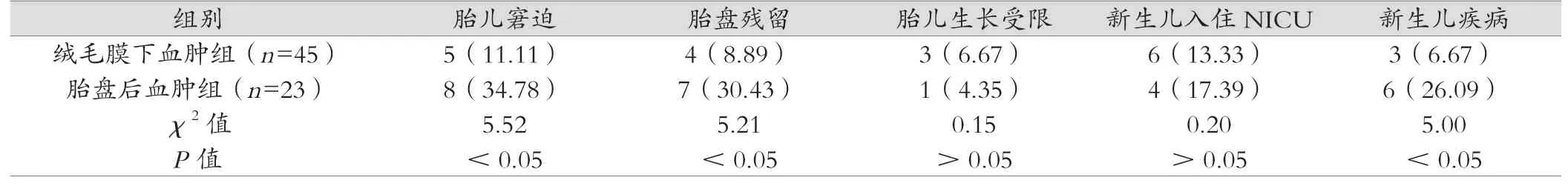
表2 (续)
3 讨论
在妊娠期阶段,若发生宫腔内血肿,患者会出现不同程度上的下腹痛、下腹部胀感以及阴道流血症状,在超声显示下,根据血肿发生的位置不同,可分为绒毛膜下血肿与胎盘后血肿[8]。然而,针对不同位置的血肿,两者的妊娠结局在临床中尚存在较大的争议。但为了尽可能减低不良妊娠结局的发生率,临床需对绒毛膜下血肿与胎盘后血肿的因素进行深入探讨,并通过对比其妊娠结局以明确风险较高的血肿,进而实施针对性的干预措施,以确保患者及胎儿健康安全。
据本次研究表明,两组在年龄、孕产史、入院孕周、宫腔操作史、症状及胎盘位置方面比较差异不具备统计学意义(P>0.05);而绒毛膜下血肿组的血肿体积明显大于胎盘后血肿组,差异存在统计学意义(P<0.05)。该结果提示,相较于胎盘后血肿,绒毛膜下血肿的血肿体积更大。可见,年龄、孕产史、入院孕周、宫腔操作史、症状及胎盘位置对患者的妊娠结局无明显影响。绒毛膜下血肿病因目前尚未明确,有研究认为,可能是处于妊娠早期时,胎膜外层绒毛膜在向蜕膜入侵时,受到某些因素的影响,从而促使其释放大量的蛋白水解酶,造成蜕膜血管损伤,使得绒毛膜与蜕膜间出血,最终造成血肿[9]。除此之外,胎盘边缘静脉窦破裂,进而造成低压性出血,也可能是诱发绒毛膜下血肿的的原因。而胎盘后血肿的发生原因则可能与存在炎症感染或受到压迫有关,当底蜕膜螺旋小动脉发生病变,引起远端毛细血管缺血坏死以致破裂出血,血液流至底蜕膜层形成血肿[10]。同时,通过本次研究对两组的妊娠结局观察发现,绒毛膜下血肿组的流产率低于胎盘后血肿组,差异存在统计学意义(P<0.05);绒毛膜下血肿组的足月妊娠率明显高于胎盘后血肿组,其胎膜早破、胎儿窘迫、胎盘残留与新生儿疾病发生率明显低于胎盘后血肿组,差异存在统计学意义(P<0.05)。该结果提示,相较于胎盘后血肿,绒毛膜下血肿的不良妊娠发生率更低。有医学者认为,胎盘后血肿组引起不良妊娠结局,可能与血肿形成导致胎盘营养供应出现障碍,无法满足胎儿的营养需求,进而增加不良妊娠结局发生概率[11-12]。同时,血肿会激发炎症发生,导致远端毛细血管坏死,极易导致胎盘剥离子宫壁;且持续缺氧或营养供应不足,极易引起胎膜早破、胎儿窘迫等不良情况。在胎盘后血肿患者中,其胎盘残留的概率较高,因此,在患者分娩后需对其进行详细检查,以警惕胎盘残留[13]。
综上所述,绒毛膜下与胎盘后血肿在血肿体积、妊娠结局方面存在一定的差异性,且胎盘后血肿所引起的不良妊娠结局较高,故临床需高度重视该位置的血肿患者,积极通过各种辅助检查手段明确其具体情况,进而及时采用针对性的治疗干预方案。
