加温湿化高流量鼻导管吸氧可减少老年患者麻醉复苏期缺氧事件发生
2021-09-10许立倩单美娟汪子怡叶天成梁赛珍何路遥白建杰陈碧霞徐金东广东省人民医院广东省医学科学院麻醉科广东广州50080南方医科大学第二临床医学院第一临床医学院广东广州5055
许立倩,魏 宁,,单美娟,汪子怡,叶天成,,梁赛珍,李 乐,朱 强,何路遥,白建杰,陈碧霞,徐金东,广东省人民医院//广东省医学科学院麻醉科,广东 广州 50080;南方医科大学第二临床医学院,第一临床医学院,广东 广州5055
气管插管拔管后低氧血症是麻醉复苏期最常见的并发症之一,其危险因素包括高龄、合并基础疾病、手术类型和麻醉因素等[1-3],老年人群的术后低氧血症具有发病率高、病情变化快、预后差的特点[4]。加温湿化高流量鼻导管(HFNC)是一种能提供加温加湿气体、流量高达60 L·min-1、给氧浓度更稳定可控的新型氧疗方式,目前广泛用于急诊和重症监护领域治疗急性低氧性呼吸衰竭[5,6],近几年麻醉科医生开始关注HFNC在麻醉科医疗场景下的应用,现有研究表明HFNC在麻醉诱导期、纤支镜插管、电休克、程序性镇静中应用能简化气道管理同时安全有效的维持患者的氧供,且具有良好的舒适性和耐受性[7-11];在麻醉复苏室(PACU)应用HFNC治疗的现有研究仅涉及婴幼儿人群,该研究发现HFNC治疗可减少婴幼儿拔管后肺不张的发生,但并未显示HFNC 是否能改善患者拔管后氧合效果[12];为拓展HFNC在PACU的应用范围,本研究将比较常规经鼻导管吸氧和HFNC吸氧在麻醉复苏气管导管拔除后的老年患者的治疗效果,了解HFNC应用于麻醉复苏期间的老年患者可能的优效性和安全性,为完善和优化老年患者麻醉复苏期的呼吸管理提供新的思路。
1 资料和方法
1.1 一般资料
本研究设置为前瞻性随机对照试验,经医院伦理委员会批准[伦理号2019659H(R1)],并签署知情同意书。选取2020年5月~2021年5月在广东省人民医院全身麻醉下行非心脏手术且术后入PACU复苏的老年患者178例,年龄71.47±6.27岁。纳入标准:择期手术行气管插管全身麻醉,在麻醉复苏室达到拔管指征常规拔除气管导管后的患者;年龄≥65岁;美国麻醉师协会(ASA)分级Ⅰ~Ⅱ级;身体质量指数(BMI):18.5~23.9 kg·m-2。排除标准:呼吸睡眠暂停综合症患者;患有严重心功能不全或呼吸功能障碍,预计不能常规拔除气管导管的患者;不能配合或交流困难的患者。终止标准:拔管后发生严重呼吸抑制及其他需要需气管插管情况。采用SPSS 20.0软件计算机生成数字随机序列,分为加温湿化高流量鼻导管吸氧组(H组)和常规经鼻导管吸氧组(N组),因术中血流动力学不稳定及术后直接转送至ICU,排除8例患者,最终每组各纳入89例。H组男51例,女38例,平均年龄(72.21±5.85)岁,95%置信区间(70.98~73.45);N组男54例,女35例,平均年龄(71.17±5.18)岁,95%置信区间(70.08~72.26)。两组年龄、体质量、BMI、ASA分级、手术类型差异均无统计学意义(P>0.05)。所有患者均采用气管内插管全麻,麻醉诱导使用:力月西0.05 mg/kg,舒芬太尼0.3 μg/kg,顺式阿曲库铵0.2 mg/kg,依托咪酯0.3 mg/kg,麻醉维持使用:七氟醚1%~2%吸入,丙泊酚注射液2~4 mg·kg-1·h-1、瑞芬太尼0.05~0.2 μg·kg-1·min-1、顺式阿曲库铵2 μg·kg-1·min-1静脉泵注,顺式阿曲库铵于手术结束前30 min停止静脉泵注,手术结束前15 min停止静脉泵注瑞芬太尼,并给予舒芬太尼0.15 μg/kg。
1.2 方法
1.2.1 干预方法 所有患者于麻醉复苏室停留期间按复苏室常规流程行麻醉后复苏,达到拔管指征后拔除气管导管,并在拔管后观察至少15 min后判定是否可返回病房。若复苏期间患者发生缺氧事件(氧饱和度(SpO2)降低至90%以下),则即刻采取抬患者下颌等手法,开放气道和加大氧流量,若仍无改善时给予纯氧面罩控制通气,必要时予气管插管控制气道及评估是否需送ICU继续治疗。所有患者于拔管后吸氧10 min时抽取动脉血行床旁血气分析,若有缺氧事件发生,则即刻行床旁血气分析。
H组:气管导管拔除后予HFNC吸氧(机器型号:费雪派克AIRVO UI-185045495),设置吸氧浓度为40%,起始流量为25 L/min予患者适应,1 min后调节流量至50 L/min并维持至患者离开复苏室返回病房。
N组:气管导管拔除后予普通鼻导管吸氧(5 L/min),直至离开复苏室返回病房。
1.2.2 观察指标(1)一般资料:患者性别、年龄、体质量、BMI、ASA分级、手术类型、麻醉时间、复苏时间;(2)主要指标:缺氧事件(SpO2低于90%)发生率;(3)其他指标:出现缺氧事件的患者缺氧事件发生次数(一次缺氧事件经处理恢复后1 min以后新发的SpO2降低记为另一次缺氧事件)、平均呼吸频率、再插管率、非计划入ICU、其他不良反应(如呕吐、误吸等)、呼吸相关指标:动脉血pH值、氧分压(PaO2)、二氧化碳分压(PaCO2)、氧合指数(PaO2/FIO2)、血氧饱和度(SaO2)。
1.3 统计分析
根据本研究预实验结果,H组和N组的缺氧时间发生率分别为0和15%,确定I类错误α=0.05,检验效能1-β=0.90,利用PASS 15.0软件计算,每组需要74例,允许20%的脱落率,计划每组纳入93例患者。
采用SPSS 26对数据进行统计分析。计量资料用均数±标准差表示,计数资料用频数或百分比(%)表示。计数资料组间比较采用χ2检验,计量资料组间比较采用t检验;P<0.05为差异有统计学意义。
2 结果
H组和N组患者一般资料无差异(表1)。两组患者均在麻醉复苏室复苏并送回病房,其中仅1例N组患者需再次气管插管,未出现非计划入ICU及其他不良事件。H组和N组的缺氧事件发生率为(3.4%vs.11.2%,P<0.05,表2),缺氧患者的平均缺氧发生次数为1次;呼吸相关指标H组与N组比较(表2):pH为[(7.34±0.04)vs.(7.36±0.05),P<0.05,图1];PaO2为[(161.96±51.21)mmHgvs.(114.35±43.60)mmHg,P<0.05,图2];PaCO2为[(46.46±5.74)mmHgvs.(46.98±6.78)mmHg,P>0.05,图3];SaO2为[(97.72±3.81)%vs.(96.60±4.33)%,P>0.05,图4];氧合指数为[(398.76±231.86)vs.(324.10±194.16),P<0.05,图5]。两组患者的平均呼吸频率、PaCO2、SaO2差异均无统计学差异(表2)。N组中有1例患者拔管后发生SpO2降低,手法开放气道及增加氧流量效果不佳,改用HFNC 氧疗后SpO2升至满意水平(≥98%)并维持至离开复苏室。两组间比较,H组缺氧事件发生率较低、pH、PaO2及氧合指数较高有统计学意义(表2)。(%)]
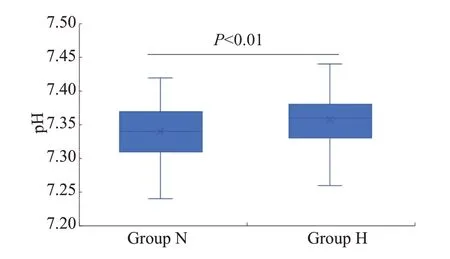
图1 两组患者的pHFig.1 pH of patients in two group.
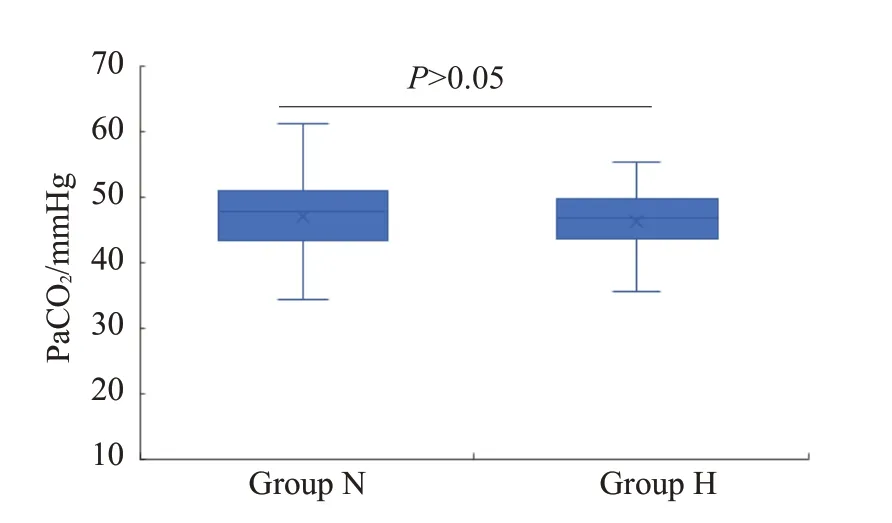
图2 两组患者的二氧化碳分压Fig.2 PaCO2 of patients in two group.
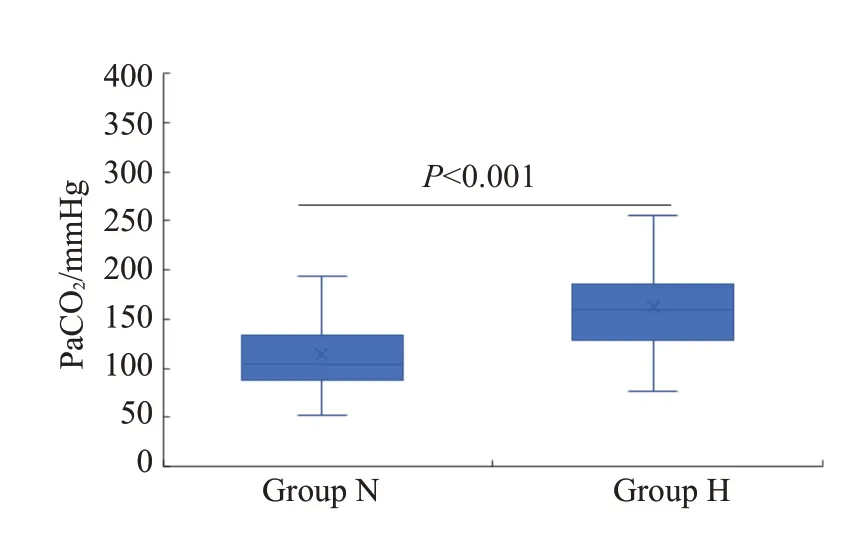
图3 两组患者的氧分压Fig.3 PaO2 of patients in two group.

图4 两组患者的血氧饱和度Fig.4 SaO2 of patients in two group.

图5 两组患者的氧合指数Fig.5 OI of patients in two group.

表1 两组患者一般资料比较Tab.1 Baseline characteristics of the patients in the two groups(Mean±SD or number of case)
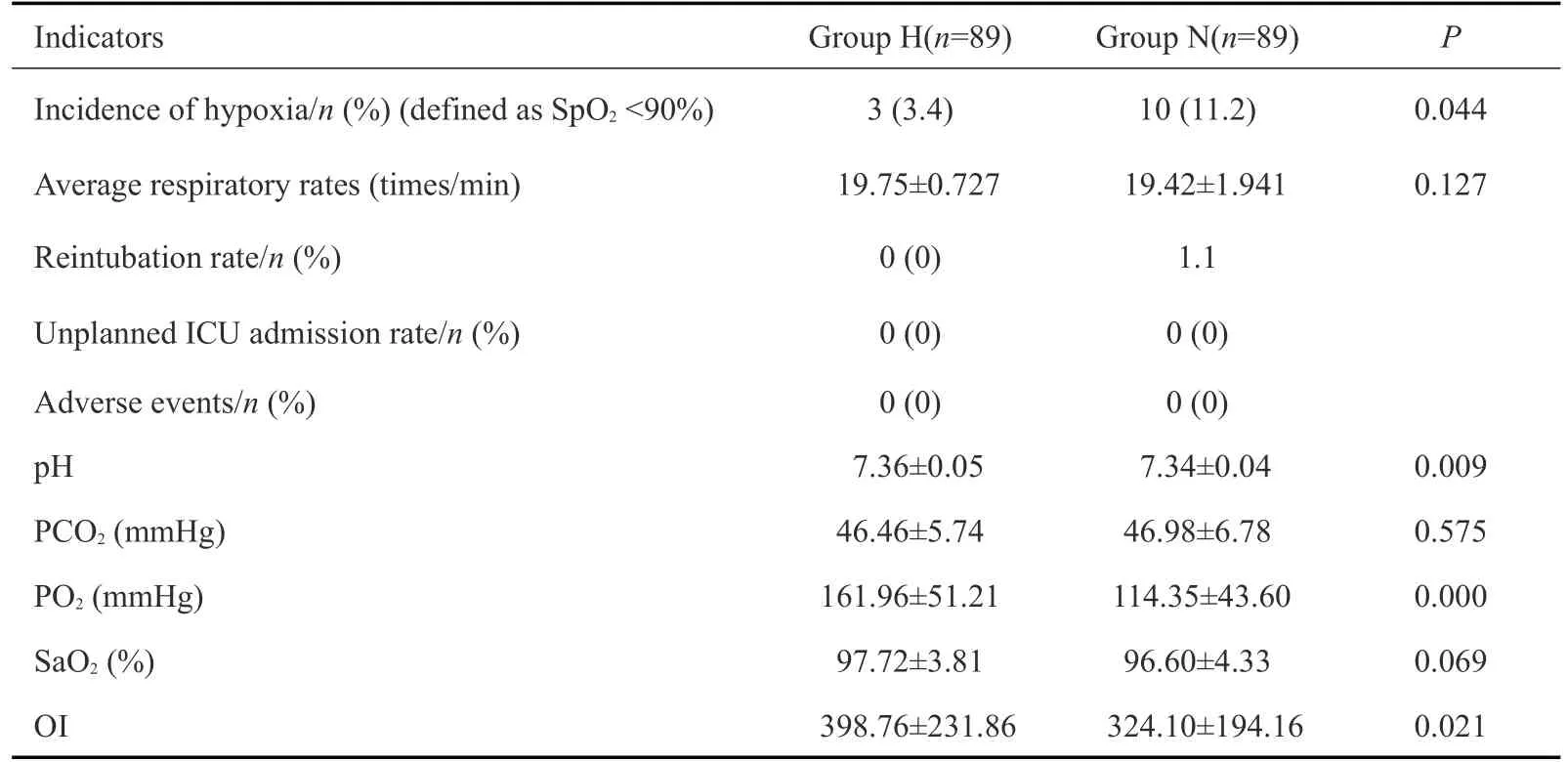
表2 两组患者主要指标及其他指标比较Tab.2 Comparison of the primary indicator and other indicators between the two groups[Mean±SD,or cases
3 讨论
在本研究中我们观察到HFNC氧疗与常规吸氧相比能明显降低老年患者在麻醉复苏期间缺氧的发生率,提高PaO2,改善氧合指数,但两种吸氧方式对呼吸频率、PaCO2、SaO2的影响未见差异,这些结果与以往HFNC的相关研究结果大致相似[13,14],而两组间pH出现显著差异无法用呼吸性因素解释,原因是两组间PaCO2并无统计学差异,既往研究显示对于HFNC是否对PaCO2是否存在影响仍存在一定争议[15-19],因此对本研究中的pH差异无法完全归因于吸氧方式的不同。
结合现有研究分析,本研究中全麻拔管后应用HFNC氧疗出现的潜在获益原因可能有这些:(1)HFNC通过冲刷解剖死腔,产生低水平的呼气末正压促进肺泡打开,增加有效肺泡通气量,提高了通气效率[20,21];(2)HFNC具有降低呼吸中枢驱动,降低呼吸做功的特点,能在一定程度上克服老年患者全身麻醉后残余神经肌肉阻滞导致的呼吸费力及通气量减少的问题[22];(3)Cedborg等[23]的研究显示清醒的老年人群中大约有37%存在咽功能障碍,而残余神经肌肉阻滞的发生则能使咽功能障碍的发病率增至71%,这使得老年患者麻醉复苏期间更容易出现上呼吸道梗阻、低氧血症,而HFNC可产生呼气相的咽喉部正压,且压力大小与HFNC的流速成正比[24],因此推测HFNC氧疗协助规避了部分潜在咽功能障碍患者在麻醉复苏期的不良呼吸事件;(4)HFNC的鼻塞式导管设计相较于普通鼻导管提供了一个更加密闭的给氧环境,减少了空气的混杂,保证了稳定的吸氧浓度[25]。
目前关于HFNC的研究的应用场景大多集中于重症监护室与急诊科,受试人群存在合并呼吸衰竭或病情复杂的特点,一些系统综述和荟萃分析肯定了HFNC在治疗急性缺氧性呼吸衰竭和拔管后呼吸衰竭方面的疗效:相比于常规氧疗可改善氧合以及降低插管率,但与无创正压通气(NIPPV)相比,则两者在改善氧合和降低插管率方面疗效相当[6,26-28]。从本研究的结果来看,也证明了HFNC可改善氧合,提高PaO2,但本研究并未显示出对插管率的影响,可能原因是PACU拔管后再插管率低(约0.072%~0.123%)[28]及本研究样本量不足。
随着近年来麻醉领域对HFNC 的应用增多,对HFNC使用于何种场景及何种人群的研究需求也有所增加。蒋卫清等人的研究证明了HFNC在肥胖人群的麻醉诱导预给氧的安全性[7];Duan等[30]的研究则证明了HFNC在先天性心脏病儿童程序性镇静下的介入治疗的安全性和有效性;Zhu等[8]的研究则证明了HFNC在需要使用肌肉松弛药的电休克治疗中维持氧合的有效性;本研究则证明了HFNC能降低老年患者全身麻醉拔管后缺氧发生率,改善氧合。相比于既往研究,本研究丰富了HFNC的应用场景,但也有一定的局限性,首先,HFNC组中发生低氧的两例是肺部分切除术后患者,而肺叶切除范围大小的不同又会对研究结果有一定影响,但参考Yu等[31]的研究,HFNC应用于肺叶切除术后可改善氧合及降低再插管风险,因此本研究结果影响依然是正向的,如加大临床样本例数,低氧发生率的差异会更明显;其次,尽管受试患者在复苏室期间无其他不良事件(如呕吐、误吸等)的发生,但仍缺乏更直观的证据来证明HFNC应用于老年患者对其他PACU不良事件的影响,因此PACU场景下的HFNC应用仍需要进一步的研究。
综上所述,HFNC应用于老年患者麻醉复苏期安全、效果良好,可减少气管导管拔除后缺氧事件的发生,提高动脉血氧气分压及改善氧合。
