平均容积保证压力支持无创呼吸机通气模式在年龄>60岁慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭患者中的应用
2021-09-07王二娟
王二娟
(许昌市立医院 呼吸与危重症科,河南 许昌 461000)
慢性阻塞性肺疾病(chronic obstructive pulmonary diseases,COPD)临床较常见,具有发病率高、预后差等特点,患者易合并呼吸衰竭,可威胁生命。辅助通气是治疗COPD合并呼吸衰竭的重要方案,由于有创通气并发症明显、无创通气技术不断进步,近年来无创呼吸机通气在临床应用中逐渐广泛。平均容积保证压力支持(average volume assured pressure support,AVAPS)是新型无创通气模式,采用双重控制原理使呼吸机自动调整吸气压,确保稳定潮气量,对改善患者呼吸功能有积极作用。本研究选取年龄>60岁COPD合并Ⅱ型呼吸衰竭患者,分析AVAPS无创呼吸机通气模式的价值。
1 资料与方法
1.1 一般资料选取2018年11月至2020年10月许昌市立医院收治的142例COPD合并Ⅱ型呼吸衰竭患者为研究对象,根据无创呼吸机通气模式分为对照组(71例)和观察组(71例)。对照组:男42例,女29例;年龄61~73岁,平均(66.94±2.67)岁;病程2.5~9.4 a,平均(5.83±1.14)a。观察组:男40例,女31例;年龄61~75岁,平均(67.25±2.80)岁;病程2.0~9.9 a,平均(5.91±1.20)a。两组性别、年龄、病程比较,差异无统计学意义(P>0.05)。
1.2 选取标准(1)纳入标准:①经肺功能检查、胸部CT检查确诊为COPD;②经血气分析、电解质检查确诊合并Ⅱ型呼吸衰竭;③合并慢性咳嗽、咳痰、进行性呼吸困难;④年龄>60岁;⑤患者或家属对本研究知情,签署同意书。(2)排除标准:①近期胃部、食管或面部手术;②合并呼吸道大量黏稠分泌物;③认知障碍,无法配合有效保护气道;④合并急性心肌梗死、心律失常、严重低血压等;⑤需气管插管。
1.3 治疗方法
1.3.1基础治疗 采用无创呼吸机辅助通气,仪器选择美国伟康公司的双向气道正压呼吸机。
1.3.2对照组 采用ST模式,参数为呼吸频率12~18次·min-1,起始吸气压为8~12 cmH2O(1 cmH2O=98.06 Pa),以2 cmH2O逐渐递增,吸气压最高<25 cmH2O吸气时间0.8~1.2 s,间隔10 min进行呼吸参数调整确保呼吸稳定,氧流量保持5~15 L·min-1,呼气压力为4~6 cmH2O,目标潮气量7~10 mL·kg-1,尽量维持血氧饱和度88%~92%。
1.3.3观察组 采用AVAPS模式:目标潮气量7~10 mL·kg-1,最高吸气压为25 cmH2O,最低吸气压为8 cmH2O,其余参数与对照组一致。
1.4 观察指标(1)通气前及通气后1、24 h动脉血气指标及生命体征指标。动脉血气指标包括氧合指数(partial pressure of oxygen in arterial blood/fractional concentration of inspiratory oxygen,PaO2/FiO2)、动脉血氧分压(arterial partial pressure of oxygen,PaO2)、动脉二氧化碳分压(arterial partial pressure of carbon dioxide,PaCO2)。生命体征指标包括平均动脉压(mean arterial pressure,MAP)、心率(heart rate,HR)。(2)通气后1 h及24 h通气参数,包括潮气量、通气量、气道峰压。(3)并发症发生情况,包括胸闷憋气、胃胀气、气管插管、低血压、吸入性肺炎。吸入性肺炎诊断标准为合并发热、痰量明显增多、白细胞或粒细胞上升、肺部湿啰音至少2种表现;胸部X线可见肺部浸润性阴影;明确误吸史。
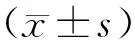
2 结果
2.1 动脉血气指标通气后1、24 h,两组PaO2/FiO2、PaO2均高于通气前,PaCO2低于通气前(P<0.05)。通气前和通气后1、24 h,观察组PaO2/FiO2、PaO2、PaCO2与对照组比较,差异无统计学意义(P>0.05)。见表1。
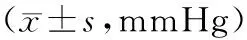
表1 两组通气前后动脉血气指标比较
2.2 生命体征指标通气1、24 h,两组MAP、HR均低于通气前(P<0.05)。通气1、24 h,观察组MAP、HR与对照组比较,差异无统计学意义(P>0.05)。见表2。
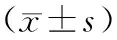
表2 两组通气前后生命体征指标比较
2.3 通气参数观察组通气1 h潮气量、通气量、气道峰压及通气24 h潮气量高于对照组(P<0.05)。见表3。
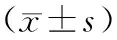
表3 两组通气参数比较
2.4 并发症观察组胸闷憋气、胃胀气、气管插管发生率低于对照组(P<0.05)。见表4。
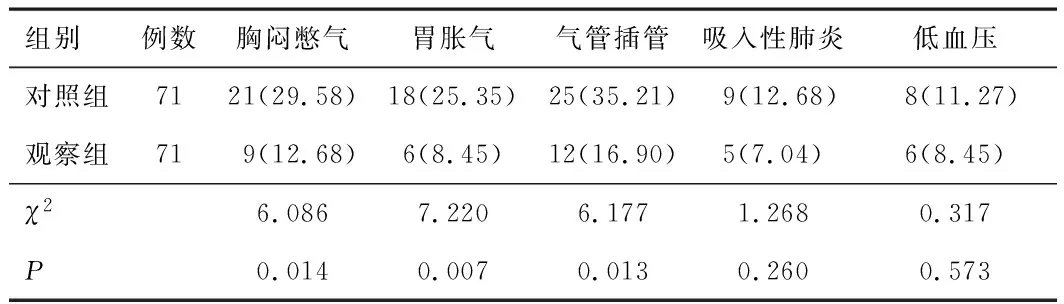
表4 两组并发症发生情况比较[n(%)]
3 讨论
COPD是常见呼吸系统疾病,致病因素包括肺血管病变、胸廓及胸膜病变、肺组织病变及气道阻塞性病变等,可造成二氧化碳潴留,诱发严重低氧,导致呼吸功能障碍[1]。COPD患者可合并进行性呼吸困难,呼吸肌易疲劳,从而出现通气异常症状,进一步加重呼吸困难,合并呼吸衰竭[2]。无创呼吸机是COPD合并呼吸衰竭患者常用治疗方案,可改善患者肺泡内氧弥散循环,与有创通气相比具有明显优势。因此,分析无创呼吸机通气模式对COPD合并呼吸衰竭患者的影响有重要临床价值。
ST模式是目前常用的无创呼吸机通气模式,可辅助气体进入肺泡,改善血流及通气比例、气体分布,增加肺泡及气道压力,协助间质水肿及肺泡吸收,对缓解呼吸肌疲劳有一定作用[3-4]。但ST模式需预设吸气压,预设吸气压、胸肺顺应性、患者吸气情况是影响吸气时间、潮气量、流速的主要因素,受患者因素影响ST模式难以提供稳定的通气支持,尤其对合并呼吸衰竭患者具有一定局限性。目前,双重控制型通气逐渐应用于临床,通过在呼吸机内部建立负反馈控制系统以改善患者吸气情况、促使呼吸机自动调控吸气压的方式逐渐应用于临床,具有定压型通气、定容型通气特点,促使潮气量与预设值相符,限制潮气量、肺泡压过大或过高,提高人机协调性[5-6]。AVAPS是双重控制型通气的具体应用,与ST模式相比,对吸气压调整幅度较小,可避免人为大幅度调整造成患者不适,在患者呼吸平稳的情况下小幅度调整吸气压力,并根据潮气量实际变化调整吸气流速、吸气压力,具有较高实用性[7-8]。本研究中观察组通气1 h潮气量、通气量、气道峰压及通气24 h潮气量高于对照组,提示AVAPS模式对辅助患者稳定呼吸有一定作用。
长时间辅助通气易产生胃胀气、胸闷憋气、低血压、吸入性肺炎等并发症,部分呼吸困难改善不明显患者需进行气管插管辅助通气,不利于患者恢复。AVAPS模式人机对抗性较小,通气时吸气压调整幅度较小,有助于减少由于人机不协调造成的胃胀气、胸闷憋气等症状。本研究中观察组胸闷憋气、胃胀气、气管插管发生率低于对照组,证实AVAPS模式对减少并发症有积极作用。另外,通气后1、24 h 两组PaO2/FiO2、PaO2均高于通气前,MAP、HR、PaCO2低于通气前,且两者组间比较无明显差异,说明AVAPS模式与ST模式无创呼吸机通气均对改善患者血气指标及生命体征指标有积极作用。
综上所述,AVAPS无创呼吸机通气模式治疗年龄>60岁COPD合并Ⅱ型呼吸衰竭患者,可改善血气指标及生命体征指标,减少并发症,对改善预后有积极作用。
