老年人口腔健康相关生活质量现状及影响因素
2021-09-04杜欣玥李旭青王曼霞谭云凤黄倩倩
于 虹,胡 洁,杜欣玥,李旭青,王曼霞,谭云凤,黄倩倩
河北医科大学,河北 050000
我国老年人的口腔健康相关生活质量(oral healthrelated quality of life,OHRQoL)不佳[1],口腔疾病已对其生理、心理、社会方面产生负面影响,进一步发展会造成日常生活能力的下降,应引起高度重视[2-5]。研究发现,建立正确的口腔行为能提升OHRQoL[6],口腔保健自我效能感与OHRQoL呈正相关[7-9],增强社会支持能提升OHRQoL[10-11]。人是一个整体,从整体角度构建老年人OHRQoL的模型更科学,信息-动机-行为模型(information-motivation-behavioral skills model,IMB)由Fisher等在分析概括了行为改变的各种因素后提出的,该理论认为信息因素、动机因素、行为技巧因素是行为建立的3个核心因素。信息因素指的是具体的健康知识,动机因素包括个人动机(个体对健康行为的态度)和社会动机(社会支持),行为技巧因素主要是指建立行为的客观技能[12-14]。IMB模式的优势是考虑了社会心理因素对行为的影响,认为个体实施预防行为的态度、感知的社会支持、自我效能感在健康行为预防干预中起关键作用[15-16],将信息、心理、社会等因素整合在一起,从整体角度建立健康行为[17-18]。因此,本研究基于IMB理论,从整体角度分析老年人OHRQoL的影响因素,为制定老年人OHRQoL干预方案提供依据。
1 对象与方法
1.1 对象 采用等比例和随机抽样相结合的方法在石家庄市4个主城区各抽取1个社区,将社区中的老年人作为研究对象。本研究的自变量有65个条目,根据样本量为自变量个数的10~20倍,考虑20%的失访率,初步确定调查样本780例[19]。纳入标准:①年龄≥60岁;②无认知障碍(简易智力状态检查量表测评文盲≥17分、小学文化程度≥20分、中学及以上文化程度≥24分);③自愿参加本研究。排除严重视听觉障碍病人。本研究符合2000年修订的1975年赫尔辛基宣言的道德标准,研究程序符合伦理标准,已通过河北医科大学医学伦理委员会的批准,并获得研究参与者的知情同意。
1.2 研究工具
1.2.1 口腔保健自我效能量表(Self-Efficacy Scale for Oral Self-Care,SESS)[20]该量表包括口腔就诊、正确刷牙和平衡饮食3个维度,共15个条目,具有良好的信效度[21-22]。每个条目采用Likert 5级评分法,总分为15~75分,得分越高说明口腔保健自我效能感越好。本研究中该量表的Cronbach'sα系数为0.886,信效度良好。
1.2.2 社会支持评定量表(Social Support Rating Scale,SSRS) 该量表由肖水源[23]编制,包括客观支持、主观支持和对支持的利用度3个维度,共10个条目,总分12~66分,得分越高表明社会支持水平越高。该量表具有良好的信效度[24],本研究中的Cronbach'sα系数为0.763,信效度良好。
1.2.3 中文版老年口腔健康评价指数(GOHAI) 该量表于1990年提出,适合研究老年人的口腔健康相关生活质量[25-26]。包括生理功能限制、心理不适、疼痛不适3个维度,共12个条目[27]。每个条目采用Likert 5级评 分 法,“很 经 常”“经 常”“有 时”“很 少”“无”分 别 计1分、2分、3分、4分、5分。总分为12~60分,得分越高说明口腔健康相关生活质量越高。该量表有良好的信效度,本研究中的Cronbach'sα系数为0.819,信效度良好。
1.2.4 老年人口腔健康知识和口腔健康行为调查问卷 由课题组自行编制,首先查阅文献,参考2015年全国第四次口腔健康调查问卷和《中国居民口腔健康指南》,初步制定调查问卷内容,再向专家组成员进行咨询,专家组成员包括口腔科主任1人、口腔科主任护师2人,形成调查问卷初稿。最后选择30名老年人进行预试验,对量表进行信度和效度检验。老年人口腔健康知识子问卷包括口腔卫生行为、生活方式、就医、牙齿缺失、口腔疾病、平衡饮食、口腔疾病与机体健康7个维度,共20个条目,采用Likert 4级评分法,“完全不知道”“大部分不知道”“大部分知道”“完全知道”分别计1分、2分、3分、4分。口腔卫生行为维度包括刷牙、牙膏、牙线、叩齿等6个条目;就医维度包括定期检查牙齿的时间、牙疼就医2个条目;牙齿缺失维度包括观念、义齿护理2个条目;口腔疾病维度包括龋病和牙周病的病因、临床表现等4个条目;口腔疾病与机体健康维度包括口腔疾病与肺部感染、口腔疾病与糖尿病的关系2个条目;平衡饮食维度包括甜食、高钙食物的作用2个条目;生活方式维度包括吸烟、饮酒对口腔健康的危害2个条目。问卷的Cronbach'sα系数为0.773,各维度的Cronbach'sα系数为0.573~0.792,问卷信效度良好。老年人口腔健康行为子问卷包括刷牙行为和就医行为2个维度,共7个条目。刷牙行为维度包括刷牙方法、每次刷牙时间、每天刷牙次数、更换牙刷时间、应用含氟牙膏5个条目,就医行为维度包括牙痛解决方法、定期口腔检查2个条目。题型为单选题,回答正确计“1”分,错误计“0”分,总分7分,得分越高说明口腔健康行为越好。问卷的Cronbach'sα系数为0.752,刷牙行为的Cronbach'sα系数为0.741,就医行为的Cronbach'sα系数为0.702,问卷信效度良好。
1.3 资料收集方法 由项目组成员担任调查人员,调查前对其进行培训,讲解调查的目的、量表的评分标准等内容。调查时先请调查对象阅读知情同意书,向其说明本研究的目的和意义,并保证对调查内容保密,征得调查对象的同意后进行项目调查。共发放问卷800份,回收有效问卷685份,有效回收率为85.6%。
1.4 统计学方法 应用Mplus 7.0和SPSS 21.0软件对调查数据进行统计分析。定量资料采用均数±标准差(±s)表示,应用多元线性回归分析OHRQoL的影响因素,对OHRQoL影响因素间的关系进行路径分析。检验水准α=0.05。
2 结果
2.1 老年人一般资料 685名老年人年龄(71.85±5.74)岁;男325人,女360人;文化程度:小学及以下391人,中学273人,专科以及上21人;户籍地:城镇134人,乡村551人。
2.2 老年人OHRQoL、自我效能感、社会支持、口腔知识及行为得分情况(见表1)
表1 老年人OHRQoL、口腔保健自我效能感、社会支持、口腔知识及口腔行为得分情况(±s) 单位:分
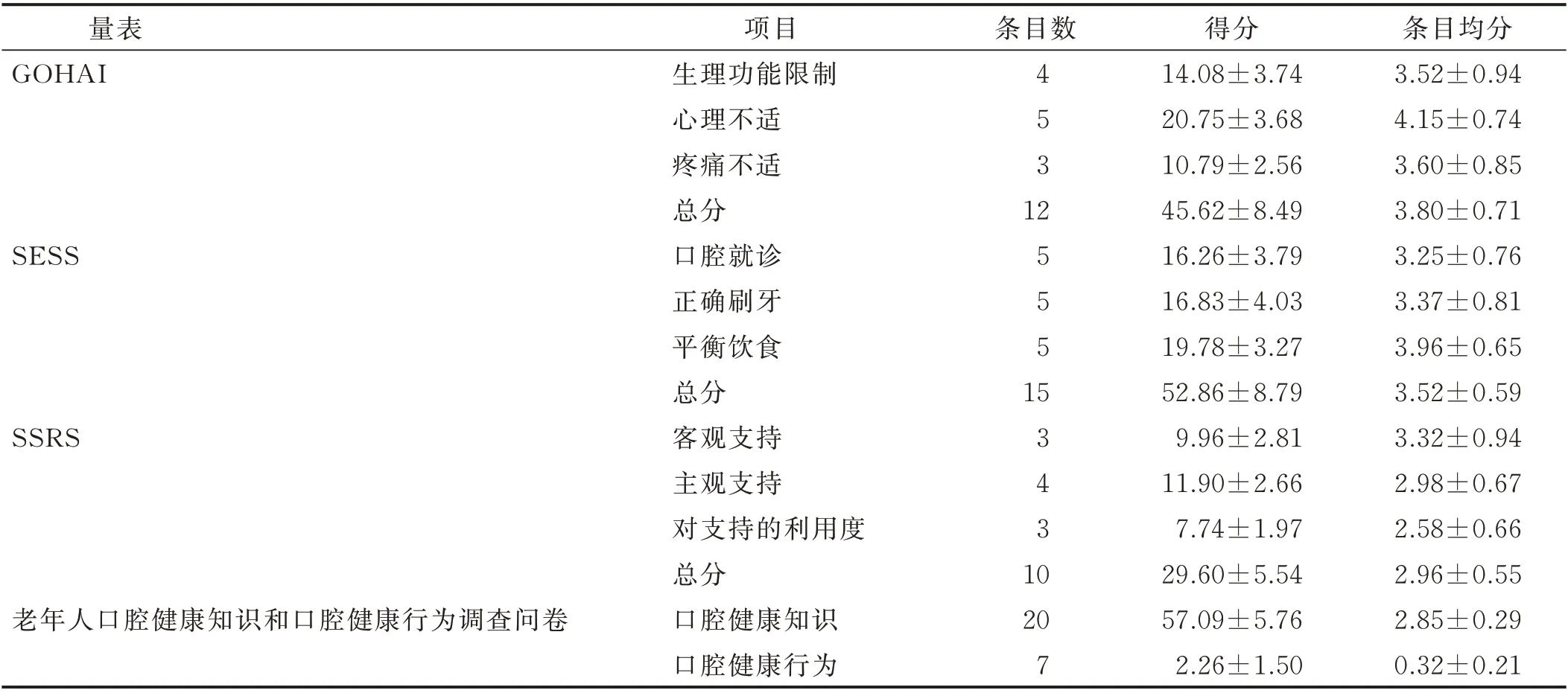
表1 老年人OHRQoL、口腔保健自我效能感、社会支持、口腔知识及口腔行为得分情况(±s) 单位:分
量表GOHAI条目数项目生理功能限制心理不适疼痛不适总分口腔就诊正确刷牙平衡饮食总分客观支持主观支持对支持的利用度总分口腔健康知识口腔健康行为4 5 3 12 SESS 5 5 5 15 SSRS 3 4 3老年人口腔健康知识和口腔健康行为调查问卷10 20 7得分14.08±3.74 20.75±3.68 10.79±2.56 45.62±8.49 16.26±3.79 16.83±4.03 19.78±3.27 52.86±8.79 9.96±2.81 11.90±2.66 7.74±1.97 29.60±5.54 57.09±5.76 2.26±1.50条目均分3.52±0.94 4.15±0.74 3.60±0.85 3.80±0.71 3.25±0.76 3.37±0.81 3.96±0.65 3.52±0.59 3.32±0.94 2.98±0.67 2.58±0.66 2.96±0.55 2.85±0.29 0.32±0.21
2.3 老年人OHRQoL影响因素的单因素分析(见表2)
表2 老年人OHRQoL影响因素的单因素分析(±s) 单位:分
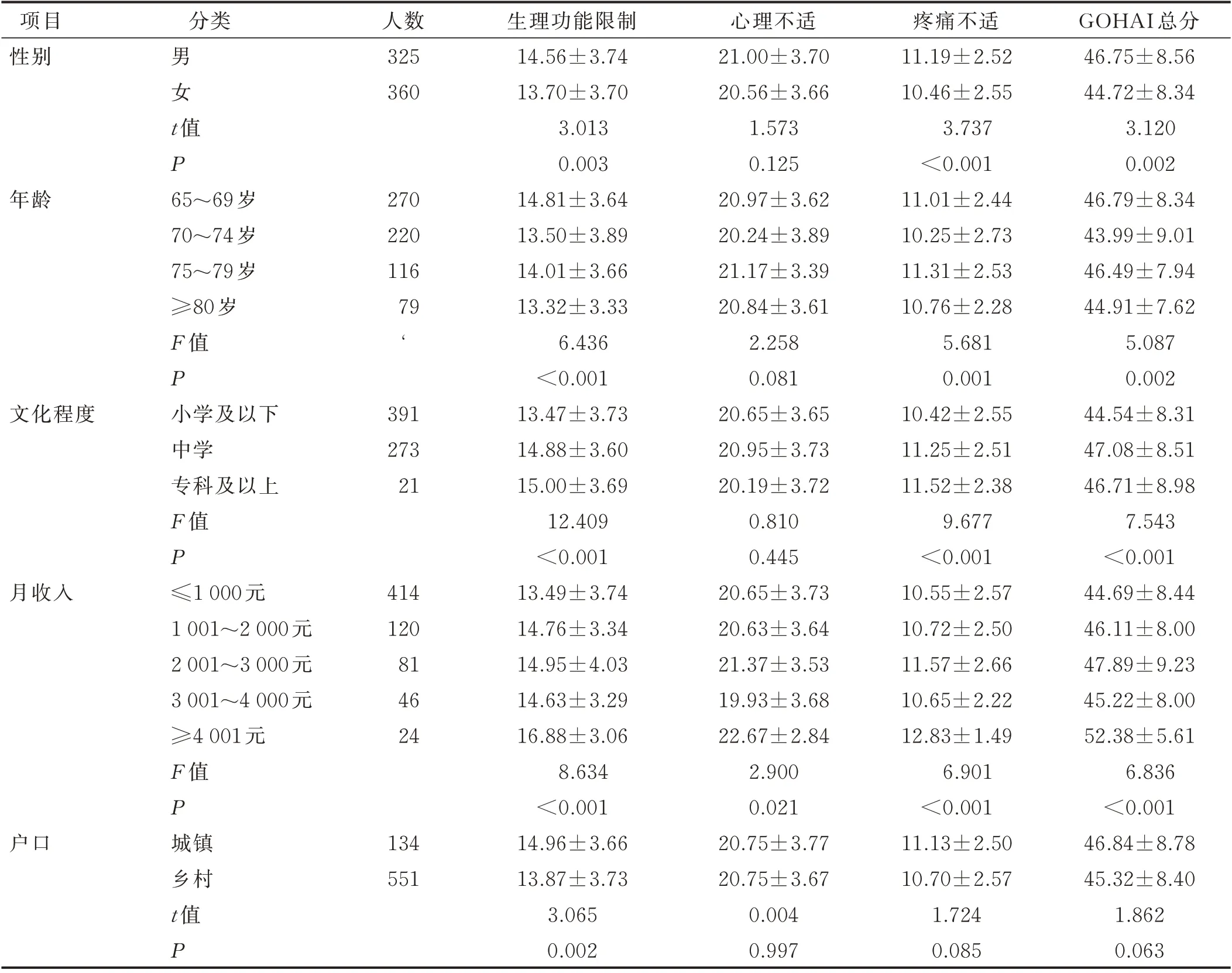
表2 老年人OHRQoL影响因素的单因素分析(±s) 单位:分
项目性别分类男女t人数325 360值P年龄270 220 116 79‘文化程度391 273 21月收入414 120 81 46 24户口65~69岁70~74岁75~79岁≥80岁F值P小学及以下中学专科及以上F值P≤1 000元1 001~2 000元2 001~3 000元3 001~4 000元≥4 001元F值P城镇乡村t值P 134 551生理功能限制14.56±3.74 13.70±3.70 3.013 0.003 14.81±3.64 13.50±3.89 14.01±3.66 13.32±3.33 6.436<0.001 13.47±3.73 14.88±3.60 15.00±3.69 12.409<0.001 13.49±3.74 14.76±3.34 14.95±4.03 14.63±3.29 16.88±3.06 8.634<0.001 14.96±3.66 13.87±3.73 3.065 0.002心理不适21.00±3.70 20.56±3.66 1.573 0.125 20.97±3.62 20.24±3.89 21.17±3.39 20.84±3.61 2.258 0.081 20.65±3.65 20.95±3.73 20.19±3.72 0.810 0.445 20.65±3.73 20.63±3.64 21.37±3.53 19.93±3.68 22.67±2.84 2.900 0.021 20.75±3.77 20.75±3.67 0.004 0.997疼痛不适11.19±2.52 10.46±2.55 3.737<0.001 11.01±2.44 10.25±2.73 11.31±2.53 10.76±2.28 5.681 0.001 10.42±2.55 11.25±2.51 11.52±2.38 9.677<0.001 10.55±2.57 10.72±2.50 11.57±2.66 10.65±2.22 12.83±1.49 6.901<0.001 11.13±2.50 10.70±2.57 1.724 0.085 GOHAI总分46.75±8.56 44.72±8.34 3.120 0.002 46.79±8.34 43.99±9.01 46.49±7.94 44.91±7.62 5.087 0.002 44.54±8.31 47.08±8.51 46.71±8.98 7.543<0.001 44.69±8.44 46.11±8.00 47.89±9.23 45.22±8.00 52.38±5.61 6.836<0.001 46.84±8.78 45.32±8.40 1.862 0.063
2.4 老年人社会支持、自我效能感、口腔知识、口腔行为及OHRQoL的相关性(见表3)

表3 老年人社会支持、口腔保健自我效能感、口腔知识、口腔行为及OHRQoL的相关性(r值)
2.5 假设模型的路径分析 本研究假设模型:①老年人的口腔知识、口腔保健自我效能感、口腔行为、社会支持对OHRQoL有直接正效应;②老年人的口腔知识对其口腔保健自我效能感、口腔行为有直接正效应;③老年人的社会支持对其口腔保健自我效能感和口腔健康行为有直接正效应。基于相关性分析结果,应用Mplus 7.0统计软件分析假设模型中的老年人口腔健康知识、社会支持、口腔保健自我效能感、口腔健康行为、OHRQoL之间的效应关系。测量模型拟合指数如下:卡方自由度比(χ2/df)=4.86,P>0.05,近似误差均方根(RMSEA)=0.076,标准化残差均方根(SRMR)=0.048,塔克-刘易斯指数(TLI)=0.899,相对拟合指数(CFI)=0.819,均在可接受范围内。结果显示:老年人的口腔保健自我效能感、口腔健康知识、口腔健康行为对其OHRQoL有直接正效应,社会支持对其OHRQoL有间接正效应。详见表4、图1。
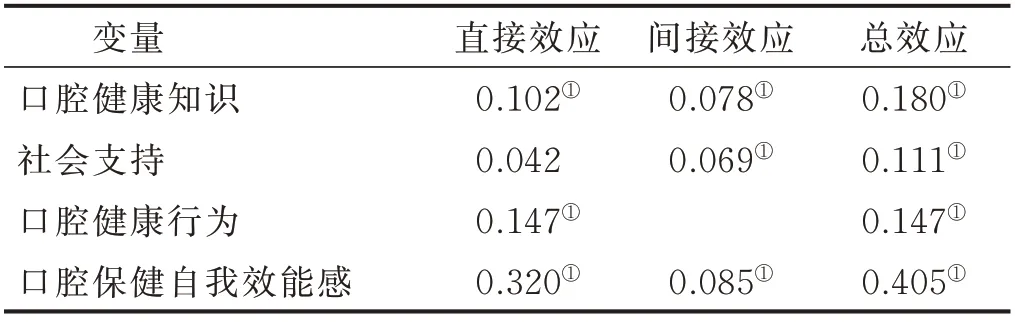
表4 老年人OHRQoL影响因素的路径分析
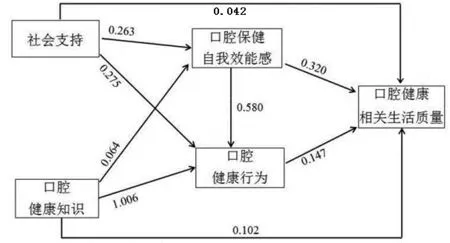
图1 老年人OHRQoL影响因素的路径分析
3 讨论
本研究结果显示,老年人GOHAI总分为(45.62±8.49)分,与国内既往研究结果[1]相似,与国外相关研究结果[28-30]有差异。应制定科学干预方案,提升老年人OHRQoL,分析OHRQoL的影响因素,找到有效的干预方法对提升老年人的口腔健康和机体健康水平非常有意义。
3.1 人口特征对老年人OHRQoL的影响 本研究结果显示,不同年龄、性别、文化程度、月收入老年人的GOHAI总分比较差异有统计学意义(P<0.05)。Meta分析显示,OHRQoL与牙齿缺失的数量及牙齿缺失的具体情况有关[31],老年人缺牙数目越多,OHRQoL越差[32-33]。随着年龄的增长,老年人牙齿脱落的现象越来越明显。龋病和牙周病可导致牙齿缺失,也是老年人最常见的口腔疾病,其引发的疼痛和咀嚼功能障碍,让老年人更容易发生消化不良、营养失衡等全身健康问题。本研究显示,女性老年人OHRQoL低于男性,与国内相关研究[32,34]结果一致。原因可能是:老年女性在美观和社交方面更注重口腔状况,对口腔健康和生活质量的期望更高,因此其更有可能对口腔生理功能不满,从而降低对自己OHRQoL的评价。老年女性与男性相比受教育程度低、月收入低、医疗保险参保率低[35-36],这些问题可能增加老年女性的口腔疾病,进而影响其OHRQoL。而文化程度决定了经济收入和占有并利用的口腔健康资源数量,影响OHRQoL水平的高低。因此,应多关注受教育程度低的老年人,开展多种形式的口腔健康教育以改善其OHRQoL。
3.2 口腔保健自我效能感正向预测老年人的OHRQoL 本研究结果显示,口腔保健自我效能感对OHRQoL有直接正效应,效应值为0.320;口腔健康知识、社会支持对口腔保健自我效能感有直接正效应。IMB模式认为,即使是有较高信息和行为技巧水平的个体,也必须有强烈的健康动机才能转变行为并维持这种转变,激发动机是转变行为、提高生活质量的重要前提。自我效能感高的老年人对健康的要求更高[37],强烈的口腔健康动机会激发老年人维护口腔健康和机体健康的责任感,使其能以积极的态度解决口腔问题,在日常口腔卫生行为和就医行为中更积极主动,是提升其OHRQoL的重要因素。
3.3 口腔健康行为对老年人OHRQoL有保护作用本研究结果显示,口腔行为对老年人OHRQoL有直接正效应,效应值为0.147;口腔健康知识、口腔保健自我效能感、社会支持对口腔健康行为有直接正效应。IMB模式认为健康信息、行为技巧、动机是建立健康行为的三要素,当个体具备的信息、动机和行为技巧达到一定水平时,最终导致行为转变。长期坚持健康的口腔行为是保证良好OHRQoL的前提和关键。有研究显示,改善刷牙行为是防治龋病进而改善OHRQoL的有效措施[6]。
3.4 口腔健康知识对OHRQoL有促进作用 路径分析表明,口腔健康知识对老年人OHRQoL有直接正效应,效应值为0.180(P<0.01)。在本研究中,其对老年人OHRQoL的影响强度高于社会支持和口腔健康行为。可见增强口腔知识是提升OHRQoL的必要条件,符合IMB模式的观点,IMB模式认为信息是建立行为的先决条件[38]。信息支持能改变老年人错误的口腔知识,帮助其在面对口腔疾病时做出正确决策,有利于缓解其“牙科焦虑”的负性情绪,提高其维护口腔健康的信念,从而建立正确的口腔行为。目前我国老年人的口腔知识错误率较高,是阻碍口腔行为建立和降低OHRQoL的原因,需对其开展有效的口腔健康教育[39]。
3.5 社会支持对OHRQoL有间接正效应 本研究显示,社会支持对老年人OHRQoL有部分直接正效应,也可通过口腔保健自我效能感、口腔行为这两个中间变量对其OHRQoL产生间接促进作用。Fisher认为社会支持能激发个体行为转变的动机,利于健康行为的建立和维持。社会支持可减少因衰老和疾病给老年人带来的负面影响,亲朋好友和政策法规能帮助老年人学习口腔知识,建立积极乐观的口腔健康信念和口腔行为,从而实现提升OHRQoL的目的。在本研究中社会支持对OHRQoL没有产生直接正效应,说明在维护口腔健康的过程中,老年人没有得到有力的社会支持。这可能与老年人不注重口腔健康,对口腔健康相关事宜诉求少有关,也可能与社会支持本身力度不够有关。社会支持是改善老年人OHRQoL不可缺少的因素,做好老年人的社会支持工作,对增强其口腔保健自我效能感和口腔健康行为,进而提升OHRQoL有着积极作用,鼓励多层面、多举措加大老年人的社会支持的力度。
4 小结
本研究基于IMB理论主要分析了老年人OHRQoL的影响因素,结果显示口腔健康知识、口腔健康行为、社会支持、口腔保健自我效能感共同影响老年人的OHRQoL。IBM模型可以较好地解释和预测老年人的OHRQoL,能成为制定老年人口腔健康干预方案和开展口腔健康工作的依据。
