抗N-甲基-D-天冬氨酸受体脑炎患者精神症状特征分析
2021-09-02徐铅辉王倩曾思琳邹良玉付学军黄莹
徐铅辉, 王倩, 曾思琳, 邹良玉, 付学军, 黄莹
深圳市人民医院(暨南大学第二临床医学院, 南方科技大学第一附属医院) 神经内科, 广东 深圳 518020
抗N-甲基-D-天冬氨酸受体(anti-N-methyl-D-aspartate receptor,NMDAR)脑炎是一种自身抗体介导的疾病,通常在发展为癫痫发作、复杂运动障碍、自主神经功能障碍和通气不足之前表现出精神病学特征[1].大约95%的抗NMDAR脑炎成年患者通常在发病时有精神病学表现,一些患者有长期孤立的精神病学表现[2].两个已确定的触发因素是潜在卵巢畸胎瘤和单纯疱疹病毒脑炎[3].在临床实践中,通常只有在合并明确神经病学特征时,才会考虑器质性诊断[2].证据显示早期免疫治疗与良好结局相关,接受有限或延迟免疫治疗的患者死亡率高达25%[2].另外,抗NMDAR脑炎患者出现精神抑制性恶性综合征的阈值较低[4],某些精神药物会使症状恶化.精神病院不太适合处理癫痫发作和自主神经不稳定等并发症,并且他们很少进行腰椎穿刺,而需要进行脑脊液(cerebro-spinal fluid,CSF)测试来诊断抗NMDAR脑炎[5].因此,需要对新发伴精神疾病患者进行精神特征分析,以便对重点人群考虑及时的脑脊液检测和早期专科免疫治疗.
1 对象与方法
1.1 研究对象
在这项研究中,回顾了2015年11月至2020年2月期间在深圳市人民医院住院诊断为抗NMDAR脑炎患者.确诊抗NMDAR脑炎的标准如下[5-6]:(1)8种主要表现形式中的一种或多种急性发作:精神病,记忆力减退,语言障碍,癫痫发作,运动障碍,意识丧失,植物神经功能紊乱和中枢通气不足;(2)CSF检测出抗NMDAR抗体呈阳性;(3)合理排除其他疾病.
1.2 研究方法
收集社会人口统计学数据和相关临床变量,包括入院时临床表现如精神、发热、认知症状、言语障碍、运动症状、癫痫发作、意识水平改变、植物神经功能紊乱、通气不足以及受试者在住院和出院期间出现的其他情况.所有患者均进行脑脊液细胞化学分析、脑电图检查和头颅核磁共振成像(magnetic resonance imaging,MRI),对所有女性患者进行经子宫附件超声或腹部盆腔计算机断层扫描(computed tomography,CT)检查,以筛查卵巢畸胎瘤.采用病例回顾及电话随访方式对神经精神症状问卷(neuropsychiatric inventory,NPI)中的12个条目进行评估,每个条目有记为1分,无记为0分,并计算每个患者的精神症状总积分,理论上最低0分,最高12分.评估记录入院及发病6个月的改良Rankin量表(modified rankin scale,MRS)评分,不良的神经功能定义为MRS评分>2分.
1.3 统计方法
采用spss 13.0及Graphpad prism 8进行统计分析,年龄非正态分布资料用中位数(下四分位数,上四分位数)[M(QL,QU)]描述,计数资料用百分率表示.两组独立样本计量资料的比较应用t检验或秩和检验(Mann-WhitneyU检验),两组间计数资料的比较应用Pearson卡方检验或Fisher精确概率法.相关分析采用等级相关(Spearman相关系数)分析.P<0.05为差异具有统计学意义.
2 结果
2.1 临床基本特征
共收集31例确诊的抗NMDAR脑炎患者,其中男性15例(48.4%),无精神症状8例(25.8%),有精神症状23例(74.2%),其中1例(3.2%)为单纯性精神症状.与无精神症状患者相比,有精神症状患者入院不良神经功能(MRS>2分)的比例更高(P=0.01),但经过系统治疗后,6个月的MRS评分两组无明显差异.癫痫、发热、意识水平、记忆减退、言语障碍、运动障碍、头痛、转入重症加强护理病房(intensive care unit,ICU)治疗、头颅MRI异常、脑电图异常在精神症状组与非精神症状组中无明显统计学差异(表1).
2.2 抗NMDAR脑炎精神症状特征
共有23例有精神症状,其中阴性精神症状4例(17.4%),阳性精神症状10例(43.5%),同时伴有阳性和阴性精神症状9例(39.1%,图1).
进一步对12种精神症状分析显示,激越/攻击(14例,60.9%)、脱抑制(11例,47.8%)、易怒(10例,43.5%)、幻觉(9例,39%)、淡漠(9例,39%)为最常见的5个精神特征,其中21例(91.3%)有2种以上精神表现(图2).
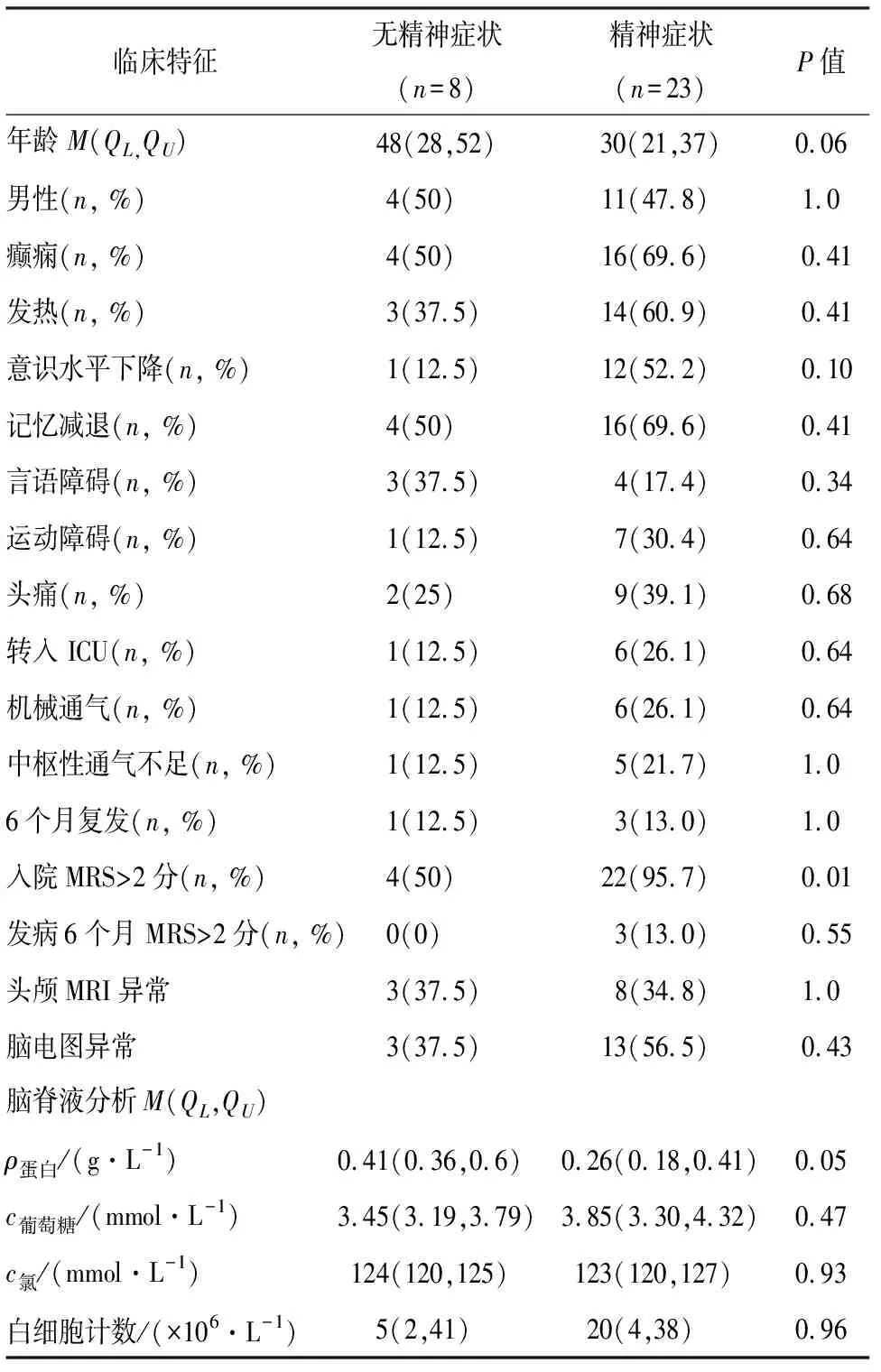
表1 抗NMDAR脑炎的临床基本特征Table 1 Clinical features of anti-NMDAR encephalitis

图1 抗NMDAR脑炎的阳性及阴性精神症状分布

图2 12种精神症状表现在不同性别的发生频率
2.3 NPI量表12种精神症状内部相关性分析
对NPI量表中的12种精神症状进行相关性分析显示(图3),幻觉与激越/攻击(r=0.562,P=0.001)、情绪高涨(r=0.492,P=0.005)、易怒情绪不稳(r=0.471,P=0.008)、睡眠及夜间行为改变(r=0.492,P=0.005)显著相关.焦虑与情绪高涨(r=0.543,P=0.002)、易怒情绪不稳(r=0.539,P=0.002)、睡眠及夜间行为改变(r=0.744,P=0.000)显著相关.情绪高涨与易怒情绪不稳(r=0.635,P=0.000)、睡眠及夜间行为改变(r=0.523,P=0.003)显著相关.情感淡漠与睡眠及夜间行为改变(r=0.492,P=0.005)显著相关.

图3 NPI量表中12种精神症状内部相关性分析
2.4 精神症状积分分析
对所有患者入院精神症状总积分进行统计,最高分为10分,中位积分为2分,按入院MRS评分分为2组,两组的精神症状积分构成比如图4,精神症状积分与入院MRS评分呈正相关性(r=0.48,P=0.006),显示精神症状积分越高,患者的神经功能越差.精神症状积分与6个月MRS评分无明显相关(r=0.29,P=0.12).
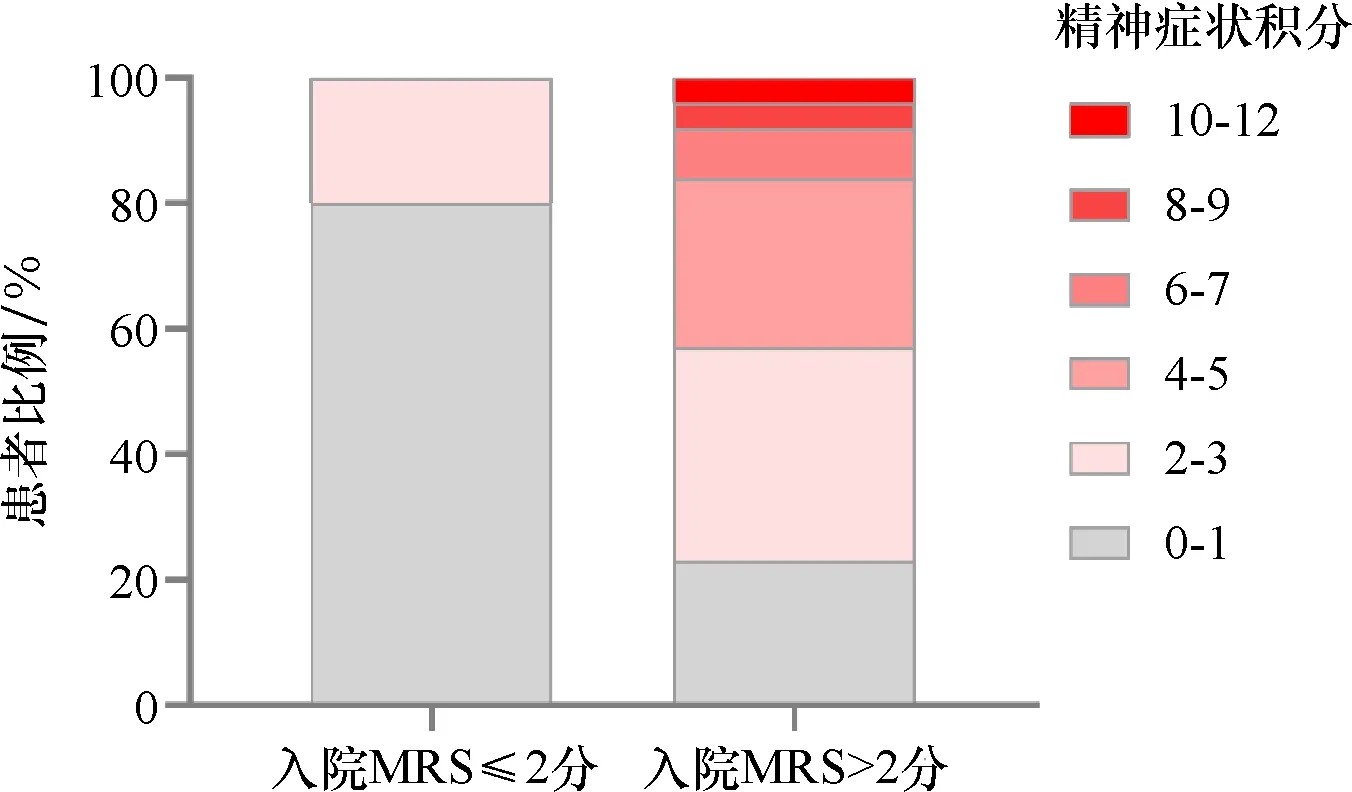
图4 不同神经功能评分患者精神症状的总积分构成
3 讨论
抗NMDAR脑炎是最常见的自身免疫性脑炎,是一种进行性并有潜在致命风险的疾病,绝大多数抗NMDAR脑炎病例表现为急性精神症状发作,与原发性精神疾病相比具有非典型特征,并且在没有先前确定的精神病史及明确精神刺激因素的情况下发生.发病时,约90%的患者有明显精神或行为症状,很难与原发性精神疾病区分开来[7].2008年美国首次对100名患者进行大型系统研究表明,77%的患者接受了精神科医生的初步评估[8],而2010年对44名英国患者的一项研究表明,只有18%的患者接受了精神科医生的评估,并且全部由神经科医生进行管理[9],本研究中有9例(29%)首次就诊于精神病医院.接受精神科医生初次评估方式的不同,最主要的原因可能是各国卫生保健系统的差异.
研究表明,患者的抗体导致NMDAR突触簇减少[10-11],这种疾病的突触机制与精神分裂症的NMDAR功能减退假说相关的机制之间存在相似性[12],这导致在精神症状方面有一定的相似性.目前对于抗NMDAR脑炎的精神特征仍然存在争议[13],虽然没有达成统一的共识,但依然表现有自己的一些特征,因此,了解抗NMDAR脑炎精神症状的特点,尽早识别显得特别重要.
第一,抗NMDAR脑炎的精神症状发生率高,精神症状谱广泛.31例抗NMDAR脑炎患者,有23例(74.2%)在入院时已经出现了精神症状,其中1例(3.2%)为单纯性精神症状.Kayser等[7]对571名抗NMDAR脑炎患者的调查研究发现,23例(4%)出现孤立的精神疾病发作,5例初次发病,18例发生在复发期,研究显示主要症状包括妄想 (74%)、情绪障碍(70%,通常为躁狂)和攻击性(57%).Restrepo-Martinez等[14]通过NPI-Q 评估,在确诊的抗NMDAR脑炎患者中发现,激越/攻击(92.9%)、欣快(78.6%)和脱抑制(78.6%)是主要神经精神病学表现.本研究对NPI量表中12种精神症状分析显示,激越/攻击14例(45%)、脱抑制11例(35.5%)、易怒10例(32.3%)、幻觉9例(29%)、淡漠9例(29%)为最常见的5个精神特征,其中21例(91.3%)有2种以上精神表现.迄今为止,许多关于抗NMDAR脑炎精神病学特征的文献都强调了突出的阳性症状,如怪异行为、幻觉和妄想.Gibson等[15]曾对抗NMDAR脑炎精神症状学详细描述揭示,除了阳性和典型的脑炎症状外,还出现了通常在精神分裂症等功能性精神病中描述的阴性症状.临床资料显示,单纯阴性精神症状4例,阳性和阴性症状同时出现有9例,可见阴性症状在脑炎患者中是非常常见的现象,尽管对于目前区分抗NMDAR脑炎与其他精神病学人群的精神病学特征帮助不大.
第二,研究显示有精神症状特征比无精神症状特征的抗NMDAR脑炎患者年轻[15].本研究也显示有精神症状的患者更年轻.在其他症状对比中没有看到任何差异,这与年轻大脑更容易患精神病是一致的.事实上,在普通精神病学中,年轻人(相对于老年人)精神病发病率较高且严重程度较高[16].
第三,各种精神症状内部之间有很强的关联性,并且与入院病情严重程度有关.对12种精神症状进行相关性分析显示多种精神症状之间存在密切的相关性,幻觉与激越/攻击、情绪高涨、易怒情绪不稳、睡眠及夜间行为改变显著相关,焦虑与情绪高涨、易怒情绪不稳、睡眠及夜间行为改变显著相关,情绪高涨与易怒情绪不稳、睡眠及夜间行为改变显著相关,情感淡漠与睡眠及夜间行为改变显著相关.这表明这些精神症状有很多内在联系.随后对精神症状总积分分析显示,精神症状积分与入院MRS评分呈正相关(r=0.48,P=0.006),精神症状积分越高,患者的神经功能越差.
虽然抗NMDAR脑炎精神症状有很多特点,但是具体区分管理神经症状依然具有挑战性.抗NMDAR脑炎的其他重要线索有癫痫发作、运动障碍和意识减退等[1].本研究也显示,只有1例患者为单纯的精神症状起病,大部分患者都是合并有其他症状,例如癫痫、言语障碍、头痛、发热、运动障碍、记忆减退等脑炎症状,然而,由于以精神症状起病的患者,家属通常首次就诊于精神科,精神病学家通常是第一个看到这些患者的人,提高对非精神症状的识别,关注抗NMDAR脑炎精神症状学特点同时结合非精神症状的临床特征可能是促进对该疾病迅速认识的最有效方法.如何提高与原发性精神症状的区别,还需要特别关注以下几个方面.
首先,抗NMDAR脑炎通常在几天至几周内出现典型症状,而不是精神疾病中的几个月和几年内出现[1-2, 17].与抗NMDAR脑炎患者相比,精神分裂症患者血清抗体滴度较低(脑脊液中无),且GluN1表位不同.在一个由48例精神分裂症患者组成的队列中,他们的血清是在平均患病时间为11年后检测的,其中9例(19%)有血清IgG NMDAR抗体[18].其他研究人员在精神分裂症患者发病时使用其血清,但未能识别出IgG NMDAR抗体或仅在低频率下发现(<2%的患者)[19-20].这种差异可以用精神分裂症慢性病史(11年)来解释,这可能导致继发性(轻度)NMDAR免疫反应,这是神经退行性过程释放抗原的结果.因此,精神分裂症患者精神症状相对恒定,短时间内出现多种精神症状是抗NMDAR脑炎区别于功能性精神障碍的重要特征.
其次,抗NMDAR脑炎的精神症状通常被描述为对治疗有抵抗力,需要多种精神药物[21].从症状出现到实验室确认诊断[22]通常要延迟数周.在此期间,临床医生只能开对症治疗的处方,如癫痫发作、紧张症或知觉障碍.然而,在这些患者中使用抗精神病药物可能会加重症状或导致精神抑制药恶性综合征[4, 23];苯二氮卓类药物可能会改善紧张症,增加这些患者的镇静风险,这些患者已经很容易出现通气不足和觉醒下降[23].然而,恶性综合征类似症状也可能出现在抗NMDAR脑炎的自然病程中,并且在许多未使用精神药物治疗的病例中出现[4].
最后,抗NMDAR脑炎的精神症状特征波动常见,但在精神分裂症中却很少见.波动现象在文献中很少被强调,但可能是一个有用的诊断线索[24].
本研究设计有几个潜在的局限性.首先,仅纳入成人意味着结果不能推广到儿科人群;其次,本研究是回顾性分析,对精神症状的评估不足可能会对研究产生一些偏移.第三,本研究集中于抗NMDAR脑炎的报告,没有相应的功能性精神病症状分析,限制了我们得出明确结论的能力,即抗NMDAR脑炎可以仅根据精神症状学特征与其他精神疾病准确区分.为了解决这一局限性,进一步的研究可能需要对足够多的抗NMDAR脑炎患者和原发性精神障碍患者开展多中心横断面队列研究.
综上所述,抗NMDAR脑炎出现精神症状非常常见,甚至小部分是唯一的症状.伴有精神症状时入院临床MRS评分更高,且与精神症状总积分正相关.抗NMDAR抗体脑炎的精神症状丰富可变,短时间内出现多种混合精神症状,需要尽早排查抗NMDAR脑炎.
作者贡献声明
徐铅辉:设计实验、统计分析数据,撰写论文;王倩:收集临床数据;曾思琳:收集临床数据;邹良玉:收集临床数据;付学军:提出研究思路和框架,修改论文;黄莹:提出研究思路和框架,修改论文.
利益冲突声明
本研究未受到企业、公司等第三方资助,各作者之间不存在潜在利益冲突.
