综合护理在小儿急性高热惊厥临床护理中的应用效果探讨
2021-08-31韩芳芳
韩芳芳
(沈阳市第四人民医院,辽宁 沈阳 110031)
小儿急性高热惊厥为儿科较为常见的多发疾病,具有紧急、危险的特点,患儿会出现不同程度的呼吸困难、抽搐、肢体僵硬等症状,体温也会不断上升,持续在39 ℃以上。临床调查显示,患儿神经免疫系统处于生长发育阶段,这是导致患儿体温不断上升的重要因素,也会随着生命体征及临床表现变化引发其他并发症,应及时介入治疗方案[1-3]。临床上为提高患儿的治疗效果,介入了综合性护理干预,从患儿角度出发,为患儿制订针对性的护理方案。根据患儿的发病机制、临床表现,对患儿的护理方案进行细化,制订护理计划,保证了治疗方案顺利进行同时,也提升了整体护理质量,效果显著,且减轻了患儿及家属的身心负担。为论证综合护理在对小儿急性高热惊厥所带来的意义和临床效果,本文针对综合护理在小儿急性高热惊厥临床护理中的应用效果,选取了从2018年3月至2019年3月患有急性高热惊厥的60例患儿,做出以下分析,从而论证了综合护理在小儿急性高热惊厥治疗中的影响和重要性。
1 资料与方法
1.1 一般资料 选取从2018年3月至2019年3月患有急性高热惊厥的患儿60例,随机分为对照组与观察组,每组30例。对照组患儿男15例,女15例,年龄均在2~5.50岁,平均年龄(3.81±1.49)岁;观察组患儿男16例,女14例,年龄均在1.50~6岁,平均年龄(4.21±1.67)岁。所有患儿均有不同程度的高热惊厥症状表现,并于发病24 h内就诊。同时,对两组患儿其他重大心血管疾病或传染性疾病进行筛查,均无任何异常。比较所有患儿治疗前发病表现及不适症状等基线资料,均无统计学意义(P>0.05),具有可比性。所行治疗方案、护理内容及相关注意事项均告知患儿家属,并获得医学伦理会批准。
1.2 方法 所有患儿在治疗期间行常规治疗方案,同时予以不同护理模式辅助治疗,对照组患儿予以常规护理内容,主要包括患儿的用药、生命体征监测等。观察组患儿则开展综合护理干预,具体实施内容如下。
对所有患儿的个人情况、发病史、基本信息等进行调查和了解,逐一分析患儿的发病机制和发病表现,结合患儿临床在症状,制订针对性的护理方案。与此同时,护理人员也应对患儿的高热惊,医护人员应告知患儿家属疾病相关知识、抢救流程及相关注意事项,联动家属积极配合治疗。
高热是患儿患病初期的主要临床表现,医护人员应密切监测患儿的体温变化,采取毛巾冷敷、降温贴等方法,对患儿及时降温。与此同时,护理人员应对患儿口腔内的异物进行清除,保持患儿口腔内卫生和呼吸顺畅。针对抽搐惊厥的患儿,要利用开口器将闭紧的牙齿打开,避免患儿用力过度咬伤舌头。如患儿病情较重,医护人员可根据患儿发病表现给予地西泮注射液进行治疗。
患儿在治疗期间,饮食和生活作息应在专业护理人员指导下进行。患儿禁食辛辣、生冷食物,多吃维生素、碳水化合物含量较高的食物,多食水果和蔬菜。同时,护理人员应结合患儿的临床表现及康复程度,联合家长开展有氧活动,增强患儿免疫力。
治疗期间保持治疗环境干净、整洁,室内温度、湿度应调整适合患儿的最佳状态。护理人员也应做好室内消毒工作,保持室内通风。
患儿在治疗期间情绪和心理极易焦虑、烦躁,家属也会出现诸多负面情绪。医护人员应做好患儿安抚工作,患儿如出现苦恼,可以通过鼓励的方式,保持微笑,用积极耐心的言语做好患儿的劝导工作。同时,也应加强与患儿家属的沟通、交流,针对家属提出的疑问,一一解答,并疏导家属的紧张心理和情绪,树立家属正确的治疗态度和治疗信心,了解治疗流程和治疗理念,提高患儿治疗依从性。
针对出院的患儿可建立电话随访护理小组,帮助患儿家属为患儿制订预后康复方案,护理内容,督促患儿定期复查。并密切监测患儿康复后的状态,做好相关预防工作。
1.3 观察指标与评价标准 患儿在实施不同护理方案后,根据患儿临床症状表现、指标变化等,对患儿治疗效果进行分析和统计,将其分为显效、有效和无效。显效:患儿发热症状消失,生命体征恢复正常;有效:患儿发热症状有所减轻,生命体征趋于平稳;无效:患儿的症状无任何改善。治疗总有效率=(显效例数+有效例数)/总例数×100%。结合护理人员护理水平、护理质量,评估患儿家属对护理的满意度,将其分为满意、基本满意和不满意。总满意度=(满意例数+基本满意例数)/总例数×100%,从而对两组患儿实施的护理方案效果进行综合性评价。
1.4 统计学分析 采用SPSS19.0的统计学软件对数据进行分析处理,计量资料以()表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿护理后临床治疗效果比较 介入不同护理方案后,根据患儿临床症状变化,对患儿治疗效果进行总结。对照组患儿治疗总有效率为73.33%,观察组患儿治疗总有效率为90%,两组比较差异明显具有统计学意义(P<0.05)。见表1。
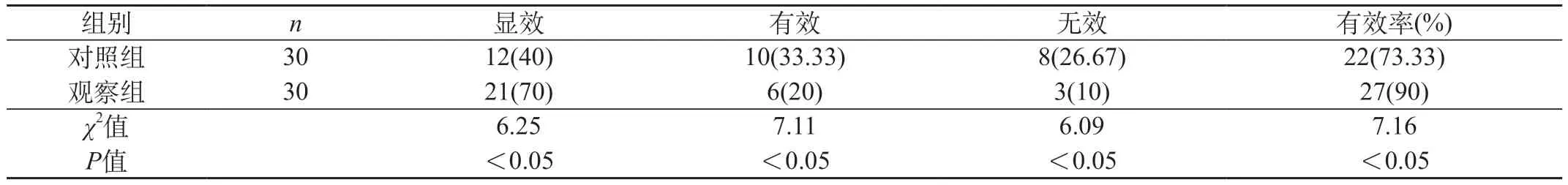
表1 两组患儿护理后临床治疗效果比较[n(%)]
2.2 两组患儿家属护理后总满意度比较 所有患儿在治疗期间开展两种护理方案后,根据患儿家属护理对护理满意度的总结,判断护理方案实施成效,对照组患儿家属护理后总满意度为73.33%,观察组患儿家属护理后总满意度为100%,两组比较差异明显具有统计学意义(P<0.05)。见表2。

表2 两组患儿家属护理后总满意度比较[n(%)]
2.3 患儿介入两种护理方案后临床指标比较 两组患儿在治疗期间介入不同护理模式后,患儿惊厥消失时间、住院时间及发热消失时间等指标变化比较,观察组患儿明显优于对照组患儿,差异明显具有统计学意义(P<0.05)。见表3。
表3 患儿介入两种护理方案后临床指标比较分析()

表3 患儿介入两种护理方案后临床指标比较分析()
3 讨论
小儿高热惊厥主要使指6个月~3岁的婴幼儿由于急性感染,特别使病毒性上呼吸道感染,导致婴幼儿神经细胞代谢增强,氧气耗量增大,个人血流速加快[4-6]。患儿神经系统发育尚不完善,一旦体温达到39 ℃以上,就容易出现惊厥。然而,神经系统处于一种过度兴奋的状态,婴幼儿丘脑发育不全,无法耐受强烈的兴奋刺激,因此婴幼儿会出现面部肌肉和四肢强直性、阵挛性的抽动,患儿同时伴有眼球上翻或神志不清等表现[7-9]。小儿高热惊厥是小儿最为常见的急症之一,主要表现为全身或局部的肌肉发生自己不能控制的收缩,同时可伴有意识障碍。身体变得僵硬或瘫软,处于无意识或无法认识周围环境,呼吸困难,身体抽搐是其主要发病特征,如不及时介入治疗方案,则会造成患儿高烧惊厥反复发生,导致患儿脑损伤,严重影响婴幼儿脑部组织的发育,导致患儿智力下降[10-12]。因此,应结合患儿发病表现和发病机制,采取治疗措施,避免不良事件的发生。
临床研究表明,小儿高热惊厥极易出现反复现象,应在常规治疗基础之上实施针对性的护理干预内容,提高治疗效果同时,也缩短了患儿治疗时间[13-15]。然而,常规护理方案缺乏针对性、细节性,综合护理则打破传统护理理念,坚持“以人为本”护理理念,结合患儿临床表现、不适症状,开展护理干预。综合护理是以护理程序为核心,将护理程序系统化,将护理内容与患儿间的治疗计划相融合,以确保护理服务的水平及质量,建立规范化、科学化的护理内容体系。针对小儿急性高热惊厥治疗中综合护理干预的实施,在保证患儿科学用药,合理治疗同时,也给予了全面的护理干预,具有针对性、全面性、个性化的特点[16-18]。首先,护理人员对患儿基本信息、个人情况及发病史等进行仔细调查、询问,分析患儿发病原因,以制订适合患儿的护理方案[19-21]。在治疗期间,为患儿家属开展健康教育知识宣讲,让患儿家属了解小儿急性高热惊厥的具体情况、治疗流程及相关注意事项,让患儿家属对疾病具有一定认识,也促进患儿家属积极配合治疗。其次,在治疗期间,由专业医护人员为患儿予以病症观察,密切监测患儿各项生理指标和生命体征,采取相应的治疗措施。例如,患儿发热症状可采取毛巾冷敷或降温贴,保证患儿体温在正常范围内,减轻患儿身心痛苦,也避免了用药造成的伤害;患儿在惊厥过程中,极易发生抽搐,牙关紧闭,会造成患儿舌头受伤,护理人员在第一时间介入抢救措施,降低伤害,同时对患儿口腔内的分泌物进行清洁,保持口腔卫生和呼吸顺畅[22-25]。再次,在整个护理周期中,患儿的饮食、生活作息及运动均由医护人员进行指导和安排,有利于患儿免疫力提升,身体各项指标的稳定,加快了患儿康复速度。最后,患儿因年龄较小,治疗中情绪和心理变化波动起伏,也会出现抵抗现象。护理人员不仅关注患儿生理状况,也会对患儿心理进行密切关注,强化护理理念,介入心理护理干预,通过注意力转移方法,安抚患儿的情绪,减少患儿因治疗造成的内心恐惧、慌张。此外,患儿家属也会产生负面、不良的情绪,医护人员应加强与患儿家属沟通、联系,了解患儿家属的疑虑,面对家属所提出的问题,应用通俗易懂的言语一一解答,帮助家属树立正确的治疗理念,让家属参与整个护理方案中,提高患儿治疗依从性,也减轻了家属的心理负担。与此同时,针对小儿急性高热惊厥疾病的治疗,综合护理干预也会加强基础护理内容,为患儿提供安静、干净、整洁的治疗环境,让患儿感到舒适,也避免了感染而引发其他疾病。综合护理在急性高热惊厥治疗中的应用,可短时间恢复患儿的生命体征,改善患儿各项功能,加快了患儿康复速度。护理人员也要围绕出院患儿建立治疗档案,在规定时间内,对患儿进行电话随访,了解患儿预后状况,督促定期复查,以减少且避免患儿病情再次复发的概率,这有利于患儿早日康复,也促进了患儿生活质量的提升。
由此可见,综合护理可帮助小儿急性高热惊厥的患儿提高治疗效果,加强与家属之间的交流、配合和联动,提升患儿家属满意度。综合护理干预的介入也缩短了患儿惊厥时间、发热时间和住院时间,保证了患儿在第一时间得到高质量的护理水平、抢救方案,有效地控制了病情,预防了疾病的再次发作,为患儿的进一步治疗提供了保障,也对预后及生活质量起到积极作用,值得临床推广应用。
