远端胃癌根治术不同吻合方式对患者围术期指标及术后1年肿瘤复发率的影响
2021-08-31李叔强魏勇
李叔强 魏勇
1 成都大学附属医院普外科 四川成都 610081
2 巴中市中心医院普外一科 四川巴中 636000
当前腹腔镜下远端胃癌根治术后重建消化道尚无统一吻合术式,既往远端胃癌切除后消化道重建应用最为普遍的Roux-en-Y 吻合和Billroth II 吻合术式,但前者术后可发生Roux 潴留综合征,而后者容易出现严重碱性反流、吻合口溃疡等并发症[1]。近些年来,针对相关并发症发生的解剖因素,逐渐出现以非离断(Uncut)Roux-en-Y 吻合、Billroth II+Braun 吻合为主的改良术式,但关于二者的应用效果对比,当前报道并不多见[2]。本研究分析了Uncut Roux-en-Y 吻合和Billroth II+Braun 吻合在远端胃癌根治术中的围术期效果及对术后肿瘤复发影响。现总结如下。
1 资料与方法
1.1 一般资料
回顾性分析2016 年7 月~2019 年7 月成都大学附属医院和巴中市中心医院122 例远端胃癌根治术患者临床资料,根据术中吻合术式不同,分为Uncut Rouxen-Y 组(A 组)65 例和Billroth II+Braun 吻合组(B 组)57 例,A 组男39 例,女26 例,年龄(59.31±10.26)岁,TNM 分期:Ⅰ期9 例,Ⅱ期27 例,Ⅲ期29 例;B 组男34 例,女23 例,年龄(57.42±8.82)岁,TNM 分期:Ⅰ期8 例,Ⅱ期21 例,Ⅲ期28 例,两组性别、年龄、TNM 分期比较差异无统计学意义(P>0.05)。纳入标准:①经临床症状、胃镜检查、病理活检明确诊断远端胃癌;②经胸腹部CT 或PET-CT 检查提示未见肿瘤转移;③TNM 分期Ⅰ~Ⅲ期;④自愿行全腹腔镜切除术。排除标准:①肿瘤病灶与周围组织严重粘连;②已存在邻近组织器官或淋巴结远处转移;③合并其他重要脏器、系统严重疾病;④中转开腹。
1.2 方法
两组均行全腹腔镜下远端胃大部分切除术,行五孔法操作,以脐上1cm 处穿刺置入Trocar 为观察孔,以两侧锁骨中线和脐平面交叉上2cm 位置、两侧腋前线和肋缘交叉点正下位置2cm 分别穿刺并置入Trocar为操作孔;参照肿瘤分期行标准D2 淋巴结清扫;再以胃大弯向胃小弯方向,采用直线切割缝合器离断十二指肠,切除病变组织,放入标本袋,保留约1/3 残胃。A组行Uncut Roux-en-Y吻合:于Treitz 韧带20cm 处远端空肠、残胃大弯侧后壁、对系膜缘分别开一小孔,提起空肠,将腔内直线切割缝合器分别置入残胃、空肠开口行胃空肠吻合,检查吻合口无出血;于共同开口中点、两端缝各取牵引线呈“一”字形关闭共同开口;于胃肠吻合口约25cm 位置远端空肠对系膜缘、约10cm 位置近端空肠对系膜缘分别开一小孔,行侧侧Braun 吻合,闭合共同开口;再于距胃空肠吻合口3-5cm 位置输入袢采用7 号丝线、V-Loc 缝线进行缝扎阻断,或应用不带切割闭合器。B 组行Billroth II+Braun吻合:于Treitz 韧带20cm 处远端空肠、残胃大弯侧后壁、对系膜缘分别开一小孔,提起空肠,将腔内直线切割缝合器分别置入残胃、空肠开口行胃空肠吻合;检查未见吻合口明显出血,采用直线切割缝合器,于共同开口中点、两端缝各取牵引线闭合共同开口,吻合口2.5~3cm 左右;完成残胃同空肠吻合后,于距离吻合口远近端35cm、15cm 处,置入直线切割缝合器行空肠侧侧吻合,见胃肠吻合口无明显出血,直线切割缝合器闭合共同开口。术后常规冲洗腹腔、留置引流管,关闭切口。
1.3 观察指标
1)围术期指标:记录两组消化道重建时长、术中失血量及术后肠道恢复、进流食、住院时间。2)并发症:统计两组术后3个月内并发症发生情况。3)复发率:通过电话或门诊复查随访1 年,每2~3 个月随访1 次,统计两组复发情况。
1.4 数据分析
2 结果
2.1 围术期指标 见表1
表1 两组患者围术期指标比较()
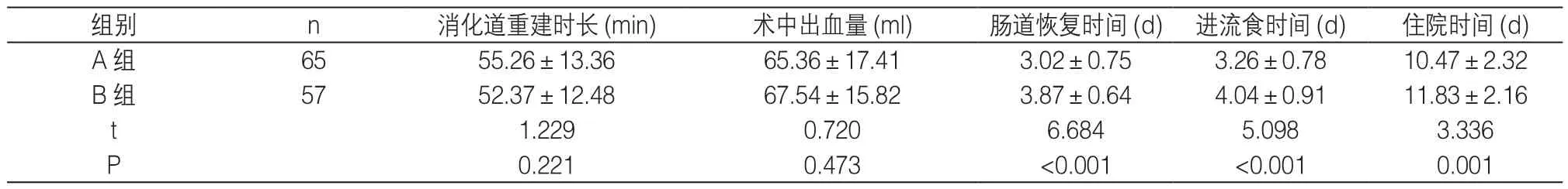
表1 两组患者围术期指标比较()
2.2 术后并发症 见表2
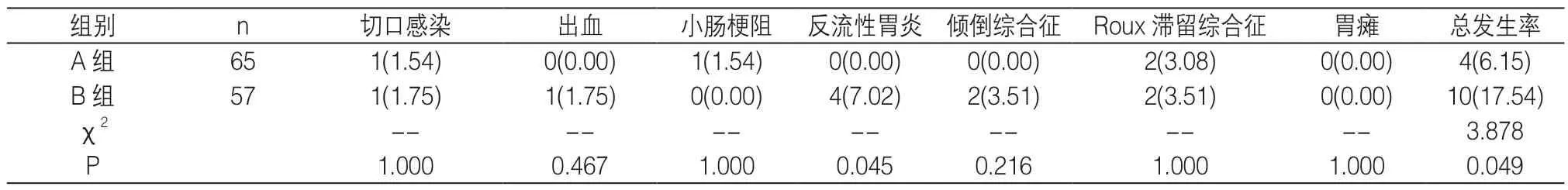
表2 两组术后并发症发生率比较[n(%)]
2.3 复发率
随访1年期间,A组共6例局部复发,复发率9.23%;B 组共8 例局部复发,复发率14.04%,两组均未见远处转移;两组肿瘤1 年内复发率比较差异无统计学意义(P=0.476)。
3 讨论
全腹腔镜下远端胃癌根治术中胃肠吻合完成质量直接关乎到胃肠功能恢复及并发症发生。既往Billroth I 吻合术式吻合口张力较大,对肿瘤位置要求高,而相比之下,Billroth II 式能解决Billroth I 吻合口张力问题,实际应用机会更多,但该吻合术式改变了正常解剖通道,术后反流性食管炎、胃瘫等发生风险较高[3]。学者Braun 在Billroth II 式基础上提出,于吻合下方10~15cm 位置行一肠肠吻合,可促使食物自输入袢转移,进而减少输入袢综合征问题;Billroth II 联合Braun 吻合还可促使大量胆汁流向新吻合口,避免胆汁流向残胃,降低胃食管反流[4]。
Roux-en-Y 式是较新的消化道重建方式,术中以十二指肠上端为盲断,使胃与十二指肠下端、空肠上端肠管吻合,患者术后胃食管反流风险极低;但该术式吻合口数量偏多,操作相对复杂,且因术中空肠离断,迷走神经冲动下传受限,术后有一定Roux 潴留综合征发生率[5]。Uncut Roux-en-Y 式保留了Roux-en-Y式特点,并于胃空肠于空肠吻合口间适当结扎肠管,其优势可体现在以下几方面:其一,在封闭肠壁同时,保留了空肠、Roux 空肠袢间肠管神经与肌肉连续性,避免远端空肠出现异位起搏点使得空肠发生逆蠕动,从而降低Roux 潴留综合征;其二,不切断空肠系膜,可保留系膜血管弓完整,进而保障胃肠吻合口空肠断血供;其三,阻断输入袢空肠,可避免十二指肠液进入残胃,降低反流性胃炎、吻合口漏发生;其四,可减少十二指肠压力,降低十二指肠残端漏风险[6]。
本文发现A 组术后肠道恢复时间、进流食时间及住院时间均明显短于B 组,这可能与Uncut Roux-en-Y吻合后患者胃肠功能恢复更好有关。另外,A 组术后反流性胃炎及并发症总发生率均明显低于B 组,这主要与Uncut Roux-en-Y 吻合术中避免了十二指肠与残胃直接相连、空肠离断有关。此外,术后随访1 年期间两组复发率无明显差异,提示两种吻合术式对肿瘤复发影响不大。就笔者经验,能行Billroth II+Braun 式者几乎均可行Uncut Roux-en-Y 式,因此远端胃癌根治术患者消化道重建时可优先考虑Uncut Roux-en-Y吻合;不过在全腹腔镜下行Uncut Roux-en-Y 术中,需注意uncut 点与胃肠吻合口距离(一般3~5cm),避免太近增加胆汁、胰液瘀滞风险,太远增加吻合口间胃液瘀滞;其次,行uncut 时需避免过多分离空肠系膜,以免术后发生肠管缺血坏死、腹腔内疝。
综上所述,远端胃癌根治术中Uncut Roux-en-Y吻合、Billroth II+Braun 吻合均是重建消化道有效方式,但Uncut Roux-en-Y 吻合更利于患者胃肠功能恢复、降低术后并发症风险,值得临床应用。
