肺癌根治性袖状切除术对非小细胞肺癌患者应激反应和免疫功能的影响
2021-08-26张新明
张 臣,张新明
(郑州市第九人民医院,河南 郑州 450053)
肺癌是全球发病率、致死率均较高的常见恶性肿瘤之一,其中非小细胞肺癌(non-small cell lung cancer,NSCLC)为最常见类型,约占肺癌发病总数的80%~85%[1]。NSCLC早期并无特异性症状,通常表现为咳痰、咳嗽、无或少量咳血,因而诊断难度较大,当出现明显临床症状至医院就诊时通常已处于中晚期,需手术切除肿瘤组织,患者的5 a生存率不足15%[2]。目前,外科手术仍是临床治疗符合手术指征NSCLC患者的主要手段,其中患侧全肺切除和袖状切除应用较广泛。传统全肺切除术虽能减少肿瘤组织残留及复发,但NSCLC患者通常年龄较大,常伴有多种基础疾病或心肺功能不全,可造成较强应激反应[3]。且全肺切除会影响肺功能,引发多种并发症,影响术后生活质量[4]。袖状切除可尽量保留正常肺组织,对肺功能影响较小,利于术后恢复,但无论何种术式均会在一定程度上抑制患者机体免疫功能,且创伤越大术后免疫抑制越强[5]。鉴于此,本研究对比分析了患侧全肺切除术和肺癌根治性袖状切除术治疗对NSCLC患者应激反应和免疫功能的影响,旨在为NSCLC的临床治疗及术式选择提供参考。
1 资料与方法
1.1 一般资料选取2014年1月至2018年12月在郑州市第九人民医院接受手术治疗的非小细胞肺癌患者92例,采用随机数字表法均分为A组、B组。A组46例:男27例,女19例;年龄48~76(58.94±8.62)岁;TNM分期:Ⅰ期12例,Ⅱ期28例,Ⅲa期6例;鳞癌31例,腺癌13例,大细胞癌2例。B组46例:男28例,女18例;年龄50~77(59.18±8.71)岁;TNM分期:Ⅰ期13例,Ⅱ期26例,Ⅲa期7例;鳞癌32例,腺癌12例,大细胞癌2例。2组患者基本资料比较差异无统计学意义(P>0.05),具有可比性。该研究已经获得医院伦理委员会审核批准。
1.2 纳入标准1)符合《新编常见恶性肿瘤诊治规范》[6]中有关肺癌诊断标准,经剖胸探查活检明确诊断为原发性支气管肺癌并经病理学诊断确诊为NSCLC的初治患者;2)年龄18~80岁;3)符合相关手术指征;4)签署知情同意书。
1.3 排除标准1)非NSCLC的肺癌患者;2)存在本研究中拟采用手术禁忌证者;3)合并重要机体脏器严重功能不全或自身免疫系统疾病者;4)既往有精神病史者。
1.4 手术方法A组行肺癌根治性袖状切除术:实施全麻后取对侧卧位,第5肋间作外侧切口入胸,后探查肿瘤、淋巴结状况与侵犯范围。将根部胸膜打开后游离肺门,作叶间隙分离、结扎等处理后切断肺动静脉,根据术中情况行左上、坐下、右中、右下肺叶切除,清扫淋巴结。进行快速病理检查,如提示阳性则扩大切口切除,以确保无肿瘤组织残留。支气管吻合并确定无漏气后包裹吻合口。B组行全肺切除术:全麻后作后外侧切口,第5肋间入胸,沿根部将纵隔胸膜剪开,钝性分离后暴露血管,对肺上静脉、肺动脉干尖前段等部位作结扎切断处理,后切除患侧全肺,彻底清扫区域淋巴结,术后卧床7 d,勿屏气、用力呼吸。
1.5 观察指标1)应激反应指标:于不同时点[气管插管时(T1)、手术开始60 min后(T2)、手术结束时(T3)]监测2组心率(heart rate,HR)和平均动脉达(mean arterial pressure,MAP)水平;晨起取外周静脉血3 mL,离心分离血清,以化学发光法检测血清皮质醇(cortisol,Cor)水平,以双抗体夹心酶联免疫吸附试验检测促肾上腺皮质激素(adrenocorticotropic hormone,ACTH)水平;2)免疫功能指标:于术前1 d、术后1 d、术后7 d分别采集肘静脉血5 mL,离心处理后采用流式细胞仪检测CD4+、CD8+、CD4+/CD8+水平;3)比较观察2组围手术期情况(手术时间、术中出血量和住院时间)。
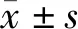
2 结果
2.1 2组应激反应指标比较A组T2、T3时HR、MAP水平与T1时比较差异均无统计学意义(P均>0.05)。B组T2、T3时HR、MAP水平均高于T1时(P均<0.05),A组T2、T3时HR、MAP水平均低于B组(P均<0.05)。A组、B组患者T2、T3时血清Cor、ACTH水平均较各自T1时升高(P均<0.05)。A组T2、T3时血清Cor、ACTH水平均低于B组(P均<0.05)。见表1。
表1 2组应激反应指标比较
2.2 2组免疫功能指标比较2组术前1 d CD4+、CD8+、CD4+/CD8+水平比较差异均无统计学意义(P均>0.05),术后1 d的CD4+、CD8+、CD4+/CD8+水平均降低(P均<0.05)。A组患者术后7 d的CD4+、CD8+、CD4+/CD8+水平与术前1 d比较差异均无统计学意义(P均>0.05)。B组患者术后7 d的CD4+、CD8+、CD4+/CD8+水平仍低于术前1 d(P均<0.05)。A组术后1 d、7 d的CD4+、CD8+、CD4+/CD8+水平均高于B组(P均<0.05)。见表2。

表2 2组免疫功能指标比较
2.3 2组围手术期情况比较A组手术时间明显长于B组,而术中出血量少于B组,住院时间短于B组(P均<0.05)。见表3。
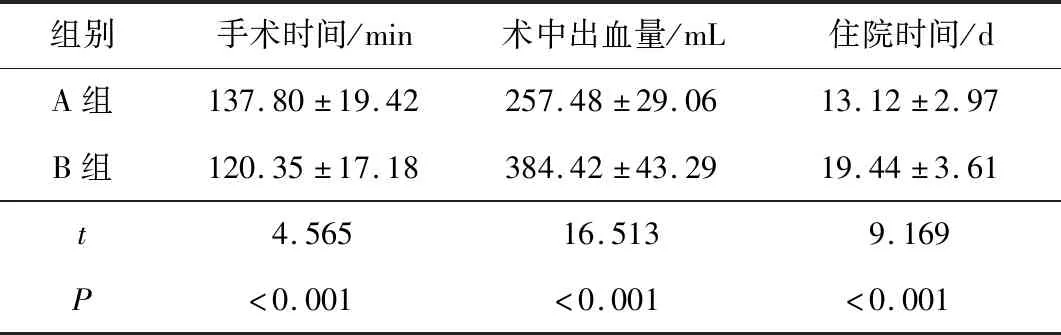
表3 2组围手术期情况比较
3 讨论
目前,肺癌的治疗以手术切除、放疗、化疗、中医治疗等相结合的综合方案为主,其中手术是最重要的治疗手段。对于早中期NSCLC且未见远处转移者通常行根治性切除并清扫淋巴结,即切除患侧全肺,能有效控制术后复发[7]。但该传统术式会在很大程度上影响NSCLC患者肺功能,加重心脏负荷,造成健侧肺内血流量明显增加,易引发肺水肿、心律失常等严重并发症[8]。且全肺切除创伤较重,手术刺激较大,会引发强烈应激反应,加大围术期不良事件发生风险,甚至危及患者安全。
肺癌根治性袖状切除术是一种依据病灶部位切除肺叶与受累支气管后吻合的手术治疗方法,能保留正常肺组织,因而手术创伤较小,能有效减少术后并发症,利于术后恢复[9]。本研究发现,A组患者术中HR、MAP水平与气管插管时并无明显差异,波动较小,而B组则较气管插管时明显升高,提示其波动较大。这表明肺癌根治性袖状切除术对NSCLC患者的心血管系统影响较小,其原因在于采用该术式时结扎并切除的血管少于传统肺全切术,因而对血流的影响较小。且肺癌根治性袖状切除术手术创伤小于全肺切除术,因而能减轻应激反应,降低相关反应激素水平,减轻体内炎症反应。Cor是评估机体应激反应强弱的常用指标,其水平与机体创伤程度密切相关,Cor升高能增强糖原异生并提高血糖水平,抑制炎性介质。ACTH属儿茶酚胺类物质,其水平与心输血量、心率等有关,并会影响脑部血流[10]。本研究发现A组血清Cor、ACTH均低于同期B组,提示采用肺癌根治性袖状切除术治疗能减轻应激反应程度,较患侧全肺切除术有明显优势。且A组术中出血量、住院时间均优于B组,提示肺癌根治性袖状切除术所造成的损伤更小,能缩短术后恢复进程,这与刘宏涛等[7]的研究结论一致。
正常状态下机体自身免疫系统能有效识别并杀伤突变细胞,因疾病、环境等多种因素造成免疫系统紊乱时则会损害机体免疫监视功能,识别及杀伤突变细胞能力下降,加大肿瘤增殖甚至转移风险[11]。细胞免疫是机体发挥免疫监视作用的重要途径,CD4+细胞能分泌细胞因子,CD8+细胞能分化为细胞毒性T细胞,两者水平较高时能增强抗肿瘤活性,对病变靶细胞发挥特异性杀伤作用。现有研究[12]证实手术所造成的创伤会产生强于麻醉药物的一过性免疫抑制效应,增强手术应激反应,因而会增强对细胞免疫的抑制强度。本研究发现A组、B组术后1 d各外周淋巴细胞水平均较术前下降,提示2种术式均会造成手术创伤,进而产生免疫抑制作用。但术后7 d时A组细胞免疫水平明显升高,且优于B组,这与肺癌根治性袖状切除术创伤更小、应激反应更轻有关,这对于抑制肿瘤细胞转移和促进术后恢复均有积极意义。
综上所述,肺癌根治性袖状切除术治疗NSCLC可减轻术中应激反应和术后免疫抑制程度,对患者损伤较轻,利于术后恢复,值得推广。
