血清 PLR、NLR、GSTP1、SCC-Ag联合检测对非小细胞肺癌的预后价值分析
2021-08-26郑良建荣丽雯袁梦珍张红艳
郑良建,荣丽雯,袁梦珍,凌 华,张红艳
1.成都市第三人民医院肿瘤二科,四川成都 610031;2.四川省医学科学院/四川省人民医院(东院)检验科,四川成都 610101
肺癌是肺部原发性恶性肿瘤,列中国乃至全球恶性肿瘤发病和死亡之首[1]。非小细胞肺癌(NSCLC)为肺癌常见病理类型,占肺癌全部病例的80%~85%[2]。目前,NSCLC预后判断依赖于TNM分期,但是现有的分期系统不够完善,具有相同分期的患者仍会出现不同的预后结局。因此,临床上迫切需要有效的辅助指标来预测患者的预后情况,以实现患者治疗前的风险分层,精确指导其个体化治疗[3]。谷胱甘肽S转移酶P1(GSTP1)是肺重要的解毒酶,可以参与维持体内氧化还原状态平衡,并参与对致癌物质的降解和排泄[4]。鳞状上皮细胞癌抗原(SCC-Ag)是一种新型的肿瘤标志物,在多种恶性肿瘤发病过程中其水平可异常升高[5]。中性粒细胞/淋巴细胞比值(NLR)和血小板/淋巴细胞比值(PLR)均为新型炎症指标,在诸多炎症性疾病和恶性肿瘤中有十分重要的评估价值[6]。但目前国内少见PLR、NLR、GSTP1、SCC-Ag与NSCLC预后关系的研究,为此,本研究分析了血清 PLR、NLR、GSTP1、SCC-Ag预测NSCLC预后的价值,希望为临床工作提供借鉴和参考。
1 资料与方法
1.1一般资料 本研究符合医学伦理学标准,并征得成都市第三人民医院医学伦理委员会批准。选取2016年1月至2017年7月成都市第三人民医院收治的131例NSCLC患者作为观察组,其中男78例,女53例;年龄18~80岁,平均(61.10±5.63)岁;平均体质量指数(22.34±2.91)kg/m2;吸烟史52例。另选取同期在成都市第三人民医院体检的60例健康者作为对照组,其中男37例,女23例;年龄20~78岁,平均(62.36±5.07)岁;平均体质量指数(22.47±2.38)kg/m2;吸烟史23例。两组受试者性别、年龄、体质量指数、吸烟史等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2纳入和排除标准 纳入标准:(1)NSCLC经病理活检确诊[1];(2)无远处纵隔淋巴结转移和远处转移;(3)无凝血系统及骨髓造血系统疾病;(4)精神正常,无认知功能障碍;(5)纳入本研究之前未接受与NSCLC有关的治疗;(6)依从性好,可配合完成随访;(7)自愿签署知情同意书。排除标准:(1)转移癌;(2)合并其他恶性肿瘤;(3)合并自身免疫性疾病;(4)心、肝、肾、肺、脑等重要功能障碍;(5)妊娠期或哺乳期妇女;(6)随访期间失访;(7)病历资料不完整。
1.3研究方法 受试者临床资料包括性别、年龄、体质量指数、吸烟史等,入院次日清晨采集肘静脉血5 mL,采用Hitachi日立超速离心机(上海实维实验仪器技术有限公司),3 000 r/min离心15 min,分离血清,采用酶联免疫吸附试验检测血清GSTP1、SCC-Ag水平。GSTP1试剂盒由上海江莱生物科技有限公司提供,SCC-Ag试剂盒由上海梵态生物科技有限公司提供。采用MEK-7222K全自动血液分析仪(上海聚慕医疗器械有限公司)检测中性粒细胞计数、淋巴细胞计数、血小板计数,计算PLR、NLR,试剂盒由上海钰博生物科技有限公司提供。所有操作严格按照操作说明书执行。所有患者出院后进行3年电话和门诊相结合的随访,统计随访期间的存活和死亡人数。
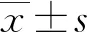
2 结 果
2.1两组血清 PLR、NLR、GSTP1、SCC-Ag水平比较 观察组血清 PLR、NLR、GSTP1、SCC-Ag水平均高于对照组,差异均有统计学意义(P<0.05),见表1。
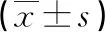
表1 两组血清 PLR、NLR、GSTP1、SCC-Ag水平比较
2.2不同临床病理特征及预后患者血清 PLR、NLR水平比较 不同性别、年龄、病理类型的患者血清 PLR、NLR水平比较,差异均无统计学意义(P>0.05);肿瘤最大径≥3 cm的患者血清 PLR、NLR水平均高于肿瘤最大径<3 cm的患者,TNM分期为Ⅱ期的患者血清 PLR、NLR水平均高于TNM分期为Ⅰ期的患者,随访3年死亡患者血清 PLR、NLR水平均高于存活患者,差异均有统计学意义(P<0.05)。见表2。
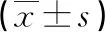
表2 不同临床病理特征及预后患者血清 PLR、NLR水平比较
2.3不同临床病理特征及预后的患者血清 GSTP1、SCC-Ag水平比较 不同性别、年龄、肿瘤最大径、病理类型的患者血清 GSTP1、SCC-Ag水平比较,差异均无统计学意义(P>0.05);TNM分期为Ⅱ期的患者血清 GSTP1、SCC-Ag水平均高于TNM分期为Ⅰ期的患者,随访3年死亡患者血清GSTP1、SCC-Ag水平均高于存活患者,差异均有统计学意义(P<0.05)。见表3。
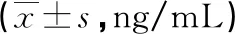
表3 不同临床病理特征及预后患者血清 GSTP1、SCC-Ag水平比较
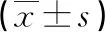
续表3 不同临床病理特征及预后的患者血清 GSTP1、SCC-Ag水平比较
2.4血清PLR、NLR、GSTP1、SCC-Ag预测NSCLC患者随访3年死亡的价值 血清 PLR、NLR、GSTP1、SCC-Ag联合检测预测NSCLC患者随访3年死亡的ROC曲线下面积为0.878(95%CI:0.752~1.000),灵敏度为76.9%,特异度为94.9%,阳性预测值为93.8%,阴性预测值为80.4%,准确度为85.9%,见图1、图2。
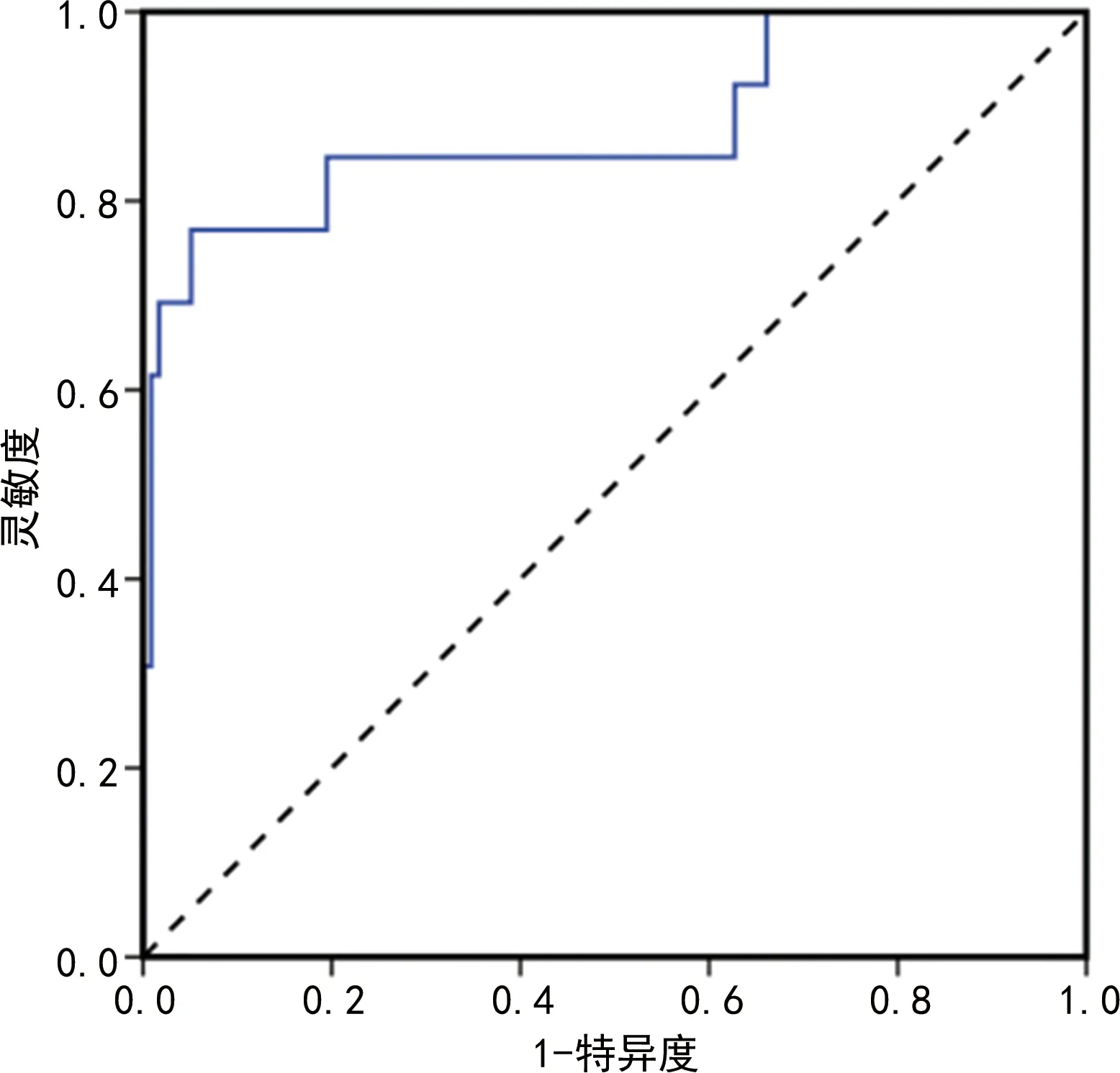
图1 血清 PLR、NLR、GSTP1、SCC-Ag预测NSCLC患者随访3年死亡的ROC曲线
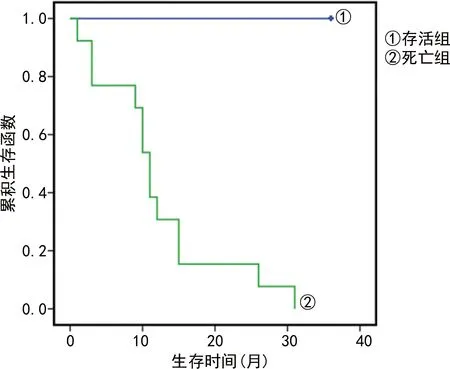
图2 131例NSCLC患者随访3年期间的Kaplan-Meier生存曲线
3 讨 论
NSCLC的发病涉及吸烟、结核、职业暴露、肺部慢性炎症、大气污染、基因突变等,手术是目前治疗NSCLC的重要手段,术后5年生存率为36%~82%[7],预后差异大,早期评估患者预后对于制订个性化治疗方案有重要意义。
GSTP1是体内生物转化的Ⅱ相代谢酶之一,也是抗癌变和细胞抗损伤的主要解毒系统,能够参与机体内抗氧化过程及保护细胞内物质的合成、储存、转运过程,其主要存在于肝脏内,在肾脏、睾丸、卵巢、小肠等组织中也有少量存在。有研究显示,GSTP1基因多态性会引起其表达的相应酶的不同活性,造成解毒功能改变,增加特定肿瘤发病风险[8]。有研究发现,GSTPl在乳腺癌、NSCLC、前列腺癌、卵巢癌、胃癌等肿瘤组织中存在异常表达,提示GSTPl与肿瘤发病及进展关系密切[9]。有报道显示,GSTPl低表达可促进肿瘤发生,GSTPl过表达可增强癌细胞的抗药性,表明GSTPl与肿瘤发生和化疗耐药相关[10]。本研究结果显示,GSTP1在NSCLC中呈高表达,并且与患者TNM分期及随访3年生存情况有关,猜测GSTP1影响NSCLC发生、发展及预后的机制可能与其“CpG岛”甲基化或GSTPl基因多态性有关[11]。SCC-Ag是重要肿瘤标志物,当恶性肿瘤发生时,SCC-Ag可通过细胞增殖释放入血,引起外周血中SCC-Ag水平异常升高。SCC-Ag水平在临床上升高多见于宫颈癌、肺癌等。本研究结果显示,SCC-Ag在NSCLC中呈高表达,并且与患者TNM分期及随访3年生存情况有关,这与既往研究有符合之处[12-13],提示SCC-Ag有望成为评估NSCLC发病、进展及预后的生物标志物。PLR、NLR是反映炎症状态的有效指标,其数值升高与多种癌症预后较差有关。NLR为中性粒细胞与淋巴细胞的比值,中性粒细胞代表机体炎症,淋巴细胞代表机体免疫反应,恶性肿瘤发生时,机体处于一个慢性炎症状态,机体淋巴细胞比例明显下降,中性粒细胞比例明显升高,中性粒细胞和淋巴细胞比例严重失衡。PLR为血小板与淋巴细胞的比值,血小板来源于巨噬细胞,可参与炎症、免疫、肿瘤形成等多个病理生理过程。机体在炎症状态下巨噬细胞产生的血小板会增多,机体的淋巴细胞会大量凋亡,故PLR作为一种新型炎症指标,远远优于单个血小板计数和淋巴细胞计数。有研究证实,PLR、NLR在食管癌、卵巢癌、口腔癌等预后评估中有一定价值[14-15]。本研究结果显示,PLR、NLR在NSCLC中呈升高趋势并且与患者肿瘤最大径、TNM分期及随访3年生存情况有关,这与上述研究中的报道结果有相似之处。本研究的ROC曲线分析结果显示,血清 PLR、NLR、GSTP1、SCC-Ag联合检测预测NSCLC患者随访3年死亡的ROC曲线下面积为0.878(95%CI:0.752~1.000),灵敏度为76.9%,特异度为94.9%,准确度为85.9%,提示血清 PLR、NLR、GSTP1、SCC-Ag联合检测对NSCLC预后有较好的预测价值。
综上所述,PLR、NLR、GSTP1、SCC-Ag在NSCLC患者外周血中水平较高,其联合检测对NSCLC的发病、进展及预后有较好的预测价值。
