玻璃酸钠滴眼液对干眼患者生物测量参数及人工晶状体度数的影响
2021-08-21李景兰叶子马天驹高艺杨青华李朝辉
李景兰 叶子 马天驹 高艺 杨青华 李朝辉
随着社会老龄化加剧和人们生活环境的改变,白内障合并干眼的情况在临床上越来越普遍。目前,精准计算白内障手术患者的人工晶状体度数,预测其术后屈光状态,减少屈光误差,提高视觉质量及患者满意度是目前白内障手术的发展趋势,而IOLMaster被认为是眼光学生物测量仪中的“金标准”。但是针对合并有干眼的白内障患者,由于其角膜表面形态不规则、泪膜稳定性下降、频繁眨眼、角膜难以充分暴露等因素可产生生物测量误差,常常导致术后实际屈光状态与预计屈光状态的偏差。国际泪膜与眼表协会(Tear Film &Ocular Surface Society,TFOS)2017年的干眼专家共识(Dry Eye Workshop Ⅱ,DEWS Ⅱ)提出,以干眼症状为基础的研究显示干眼患病率呈现多样化,患病率范围在6.5%~39.2%,女性高于男性,亚洲人种高于高加索人种,且随着年龄增长患病率有升高趋势[1,2]。而国内研究表明,同时具有干眼症状与体征的干眼患者在人群中的比例达到13.55%[3],与亚洲其他国家类似,高于美国和欧洲,有流行病学调查资料保守估计我国干眼患者在1亿以上[4]。面对庞大的干眼群体,精准屈光性白内障手术受到挑战,在白内障手术相关理论技术及设备不断完善、功能性人工晶状体不断推陈出新、精准屈光性白内障手术日益受到重视的今天,干眼对白内障手术的影响越来越不容忽视。
临床上,人工泪液是治疗干眼的常用手段,能够使患者眼部的干涩刺激症状得到缓解,使干眼患者不规则的角膜表面变得相对平滑,改善其视功能[5]。对于存在干眼的白内障患者,在IOLMaster测量前滴入人工泪液是许多操作者的经验做法。本课题组前期试验已初步证实中重度干眼对生物测量的影响[6],本研究旨在探索不同程度干眼与非干眼人群在生物测量参数上的差异,滴入玻璃酸钠滴眼液这一做法是否影响由生物测量参数计算而来的IOL度数,现报告如下。
1 对象与方法
1.1 对象
纳入标准:①年龄18~80 岁。②眼轴(Axial length,AL)范围为22~26 mm。③认知能力及依从性佳,睑裂能充分开大,固视好,配合度高。排除标准:①有眼表急性炎症、变态反应者。②有屈光介质高度混浊影响眼轴或其他参数测量的疾病,如成熟期白内障、玻璃体积血、玻璃体变性等患者。③有影响角膜屈光状态的疾病,如眼创伤、青光眼及高眼压症、角膜变性混浊、翼状胬肉、圆锥角膜、明确有角膜屈光手术及内眼手术史者。④严重的眼底病变,无法顺利完成检查者。
招募2018 年8 月1 日至2019 年3 月1 日于解放军总医院第一医学中心眼科门诊就诊的患者140例,根据干眼检查结果分为中重度干眼组、轻度干眼组和无干眼组,均取右眼数据用于统计。
研究经解放军总医院伦理委员会审批(批号:ChiECRCT-20150014),通过中国国家临床试验注册中心注册(ChiCTR-IOR-15005958),所有患者均自愿行干眼相关检查,并签署知情同意书,本研究遵循赫尔辛基宣言。
1.2 方法
1.2.1 干眼诊断 所有入组患者均行眼表疾病指数问卷评分(Ocular surface disease index,OSDI)、Keratograph 5M眼表综合分析仪(德国Oculus公司)行干眼检查及角膜荧光素钠染色。①OSDI问卷评分:该量表包括眼部症状、视觉功能、环境刺激因素3 个方面的评估,共12 个问题,根据程度及发生频率每题为0~4 分,OSDI评分=所有问题得分的总和×25/回答问题的数目,其中正常为0~12 分,轻度异常为13~32 分,中重度异常为33~100 分[7,8]。②Keratograph 5M眼表综合分析仪干眼检查:暗室环境下嘱患者双眼自然睁开,将Placido盘投影至患者角膜表面,成功对焦后嘱患者充分瞬目2次并注视中心红点,持续睁眼15 s以上,仪器自动呈现泪膜图并显示测量值,重复测量2次,取其平均值。记录患者右眼首次泪膜破裂时间(First tear film break-up time,FBUT)、平均泪膜破裂时间(Average tear film break-up time,AVBUT)及干眼程度分级并纳入研究。其中0级(正常)为FBUT≥10 s或AVBUT≥14 s;1 级(临界)为6 s<FBUT<10 s或7 s<AVBUT<14 s;2 级(干眼)为FBUT≤6 s或AVBUT≤7 s。③角膜荧光素钠染色:将荧光素钠眼科检测试纸(天津晶明)润湿后点染患者右眼结膜,嘱其眨眼使荧光素钠均匀涂布在角膜表面,1 min后裂隙灯显微镜钴蓝光下观察角膜染色情况,若角膜染色阳性代表角膜上皮完整性破坏。
1.2.2 分组 中重度干眼组:OSDI评分>33且眼表综合分析仪判定干眼分级为2级且角膜荧光素钠染色阳性;轻度干眼组:OSDI评分为13~33且眼表综合分析仪判定干眼分级为1级或2级且角膜荧光素钠染色阴性;无干眼组:OSDI评分<13分且眼表综合分析仪判定干眼分级为0级且角膜荧光素钠染色阴性。此外,如果存在干眼指标互相矛盾的情况,如患者OSDI>33分,主观症状重,但干眼分级不到2级或染色阴性,则认为该患者不能明确归于3组中的任何一组,予以排除。
1.2.3 IOLMaster 700生物测量参数 所有入组患者分别于0.1%玻璃酸钠滴眼液(德国海露)滴用前,滴用后5、10和15 min行IOLMaster 700(德国蔡司公司)测量AL、中央角膜厚度(CCT)、平坦轴角膜曲率(K1)、陡峭轴角膜曲率(K2)、角膜前表面散光度数(K2-K1)及轴位,要求所有测量数据效能均通过仪器检验,若不通过,则重复测量。按预留度数为零偏向近视选择SRK-T公式、A常数为118.4,计算IOL度数。
1.3 统计学方法
前瞻性非随机对照研究。应用SPSS 18.0 软件进行统计学分析。分析中重度干眼组、轻度干眼组和无干眼组各组的年龄、干眼相关指标及IOLMaster 700生物测量数据。Kolmogorov-Smirnov用于正态分布检测,方差齐性检验判断数据是否方差齐性。计量资料经检验为正态分布且方差齐,以均数±标准差表示。采用单因素方差分析比较3组间年龄和点药前干眼程度、生物测量数据及滴后散光轴位变异的大小。玻璃酸钠滴眼液点眼前后不同时间的生物测量数据为自身前后对比,因此采用配对样本t检验,分别比较3组点药后各时间点与点药前的生物测量参数变化,由于比较了3次,为减小配对t检验的误差,保证检验效能,认为P<0.05/3为差异有统计学意义。
2 结果
2.1 基本资料
按照纳入和排除标准及分组标准,本研究共纳入中重度干眼组40例(40眼),轻度干眼组50例(50眼),无干眼组50例(50眼)。3组患者年龄及性别分布差异无统计学意义(F=0.165,P=0.376)。OSDI、FBUT、AVBUT在3组之间的差异均有统计学意义(均P<0.001)。3组患者基线情况及干眼指标分布特征见表1。
2.2 点药前3组生物测量参数比较
3 组的A L 差异无统计学意义(F=0.088,P=0.916),3组的角膜前表面散光(K2-K1)有随干眼程度减轻而散光度数减小的趋势,但其差异没有统计学意义(F=0.935,P=0.395)。较无干眼组而言,中重度干眼组CCT较小(P=0.030),K1、K2 较大(P=0.048,P=0.041),IOL度数较小(P=0.018),差异有统计学意义。与无干眼组相比较,轻度干眼组K1、K2较大(P=0.022,P=0.011),差异有统计学意义,但IOL度数的差异没有统计学意义(P=0.077)。中重度干眼组与轻度干眼组相比较,中重度干眼组CCT、IOL度数较小(P=0.171,P=0.478),K2-K1较大(P=0.447),但其差异没有统计学意义。见表2。
2.3 无干眼组点药后生物测量变化趋势
无干眼组滴玻璃酸钠滴眼液后5 min,CCT增大,IOL度数减小(t=11.618,P<0.001;t=-2.641,P=0.011),K1、K2有增大的趋势,其中K1有统计学意义(P=0.001),K2、K2-K1差异无统计学意义(t=1.821,P=0.075;t=-1.021,P=0.318)。50眼中37眼IOL度数不变,9眼IOL度数减小0.5 D,4眼IOL度数增大0.5 D。随着时间的延长,滴玻璃酸钠滴眼液后10 min,与点药前相比,CCT增大的趋势差异有统计学意义(t=16.785,P<0.001),K1、K2及IOL度数差异均无统计学意义(t=2.089,P=0.042;t=1.044,P=0.301;t=-1.429,P=0.159)。滴玻璃酸钠滴眼液后15 min,所有生物测量参数较点药前差异均无统计学意义(均P>0.05)。见表3。
2.4 轻度干眼组点药后生物测量变化趋势
轻度干眼组滴玻璃酸钠滴眼液后5 min 和10 min,除外CCT增大差异有统计学意义(t=9.286,P<0.001;t=7.516,P<0.001),余生物测量参数均未发生有统计学意义的变化。滴玻璃酸钠滴眼液后15 min,所有生物测量参数较点药前,差异均无统计学意义(均P>0.005),见表4。
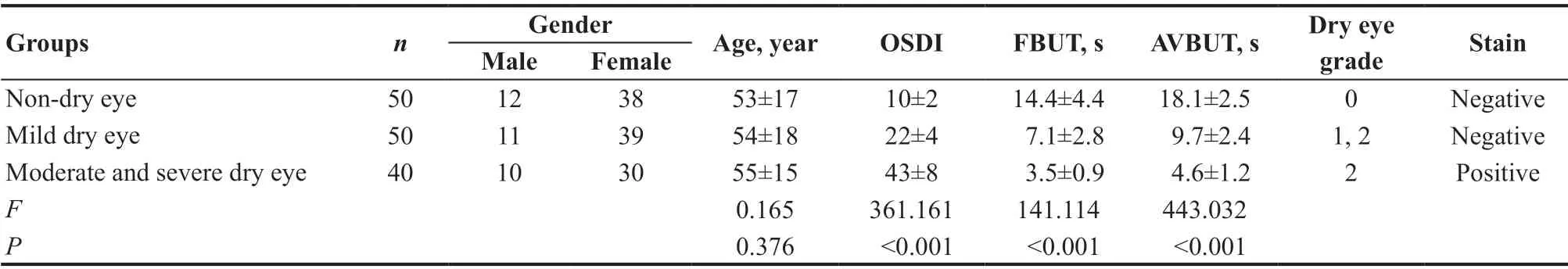
表1.3组基本情况及干眼程度比较Table 1.Comparison of basic conditions and degree of dry eyes among three groups
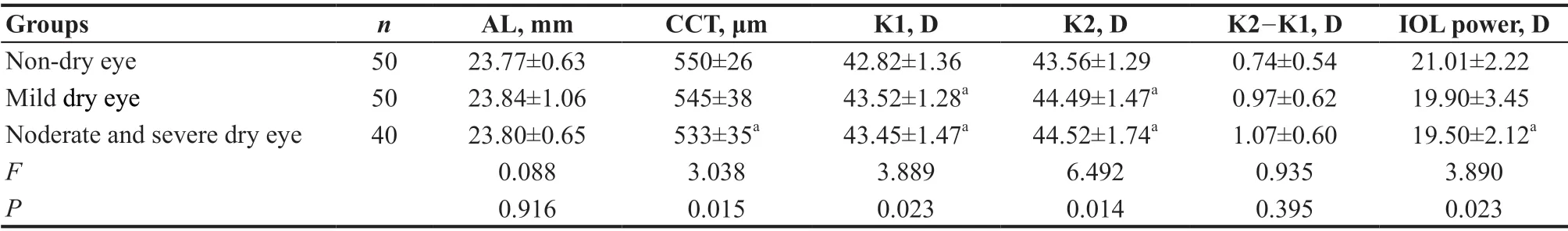
表2.滴玻璃酸钠滴眼液前3组生物测量参数比较Table 2.Comparison of biometric parameters among the three groups

表3.无干眼组滴玻璃酸钠滴眼液后生物测量变化趋势Table 3.The changing trend of biometric measurements after dripping sodium hyaluronate eye drops in the non-dry eye patients
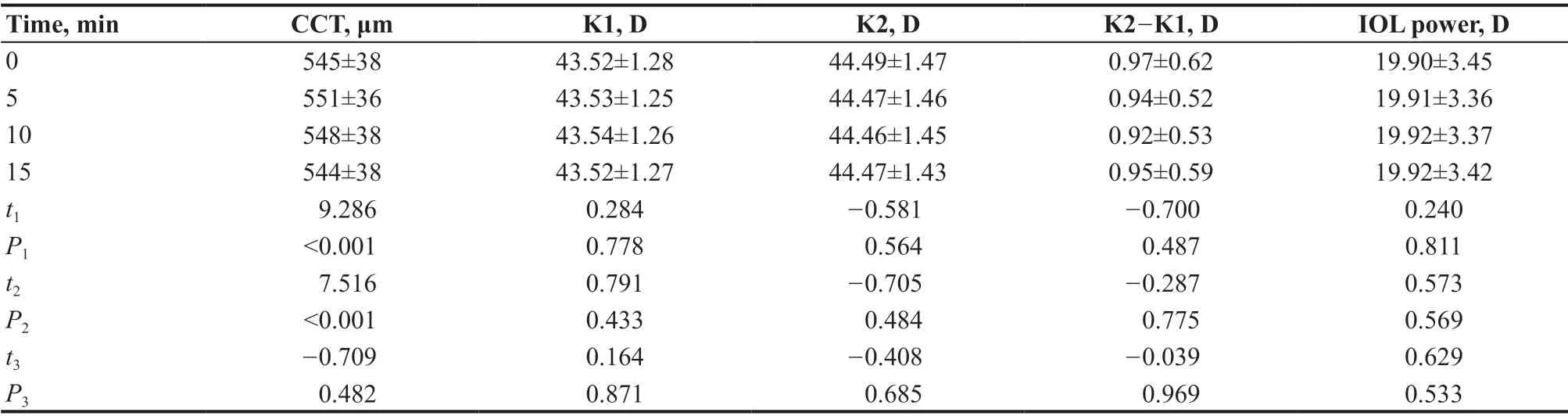
表4.轻度干眼组滴玻璃酸钠滴眼液后生物测量变化趋势Table 4.The changing trend of biometric measurements after dripping sodium hyaluronate eye drops in the mild dry eye patients
2.5 中重度干眼组点药后生物测量变化趋势
中重度干眼组滴玻璃酸钠滴眼液后5 min,CCT及IOL度数较点药前有增大的趋势(t=28.244,P<0.001;t=2.623,P=0.012),K1、K2、K2-K1有减小趋势(t=-0.621,P=0.538;t=-2.462,P=0.018;t=-1.570,P=0.125)。40 眼中33 眼IOL度数不变,7 眼IOL度数增大0.5 D,IOL度数增大的例数占比为18%。滴玻璃酸钠滴眼液后10 min,与点药前相比,CCT和IOL度数增大(t=7.334,P<0.001;t=4.425,P<0.001),K1、K2 减小(t=-4.876,P<0.001;t=-4.179,P<0.001)。40眼中31眼IOL度数不变,8眼IOL度数增大0.5 D,1眼IOL度数增大1.0 D,IOL度数增大的例数占比为23%。而15 min后,与点药前相比,大部分的参数几乎均回到滴玻璃酸钠滴眼液之前的水平,除K2 外(t=-2.520,P=0.016),其他生物测量参数差异无统计学意义(均P<0.051)。见表5。
2.6 3 组点药后不同时间点角膜散光轴位变异的比较
在滴入玻璃酸钠滴眼液后5、10、15 min计算较滴前散光轴位变化的度数,在3个时间点均呈现中重度干眼组的轴位变化量高于轻度干眼组和无干眼组,其中点药后5 min,3组差异有统计学意义(F=3.220,P=0.043),中重度干眼组散光轴位变化明显大于无干眼组(P=0.012)。见表6。
3 讨论
干眼是以泪膜稳态失衡为主要特征并伴有眼部不适症状的多因素眼表疾病,泪膜不稳定、泪液渗透压升高、眼表炎性反应与损伤以及神经异常是其主要病理生理学机制[9,10]。由于DED的症状体征不具有特异性,且症状和体征往往不一致[11-14],目前并没有诊断DED的“金标准”。本研究根据干眼程度将受试者分为中重度干眼组、轻度干眼组、无干眼组,为确保分组的可靠性,结合患者的症状、体征及客观实验室检查综合诊断。泪膜变化会影响眼屈光介质中光线的传递而产生像差和散射[15]。干眼状态下泪膜不稳定,除了会产生严重的眼部不适症状,还可能导致患者出现间歇性视物模糊、视力波动,究其原因是泪膜及眼表的改变增加了角膜表面的不规则散光和高阶像差,进而改变眼屈光状态,影响视网膜成像[16,17]。除此之外,有研究表明,干眼患者较正常人中央角膜厚度偏小,且角膜前表面屈光力发生改变[18-21]。本研究采用IOLMaster 700测量CCT和角膜中央2.5 mm范围的角膜曲率,采用扫频光相干断层扫描的原理,具有快速、精确地测量眼生物学参数的优势[22]。在本研究中,较无干眼组而言,中重度干眼组CCT偏小,K1、K2 偏大,从而导致所对应的IOL度数偏小,与之前的研究相符[18-21]。而与无干眼组相比,轻度干眼组也存在K1、K2 较大的趋势,而CCT及IOL度数的差异不明显。考虑轻度干眼者泪膜的厚度及其规则度可能介于重度干眼者与无干眼者之间,而且重度干眼者可能除了泪膜异常,角膜前表面组织结构可能亦有波及,导致角膜曲率在不同干眼程度的人群中存在差异。
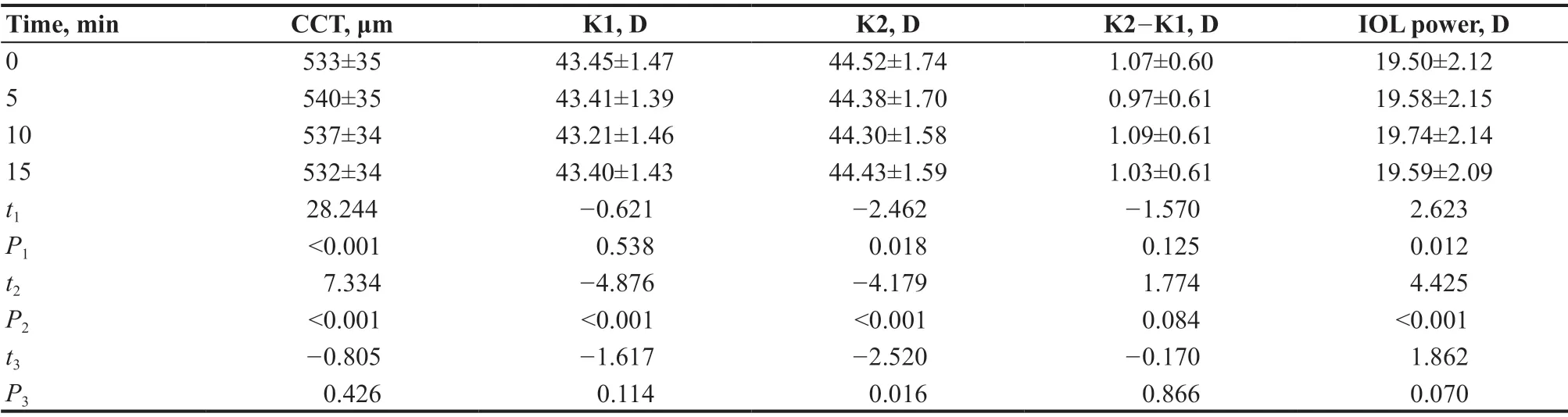
表5.中重度干眼组滴玻璃酸钠滴眼液后生物测量变化趋势Table 5.The changing trend of biometric measurements after dripping sodium hyaluronate eye drops in the moderate and severe dry eye patients

表6.3组滴玻璃酸钠滴眼液后角膜散光轴位变化(°)Table 6.The changing trend of axial position (°) of corneal astigmatism after instillation of sodium hyaluronate eye drops among the three groups
随着屈光性白内障手术时代的到来,干眼对白内障手术效果的影响不容忽视,提高视觉质量及患者满意度是目前白内障手术的发展趋势。临床发现干眼患者在行白内障手术时可能出现诸多问题[23,24]:患者主观不适较重,术前生物测量检查配合度较差,频繁瞬目或不能完全暴露角膜,对检查操作人员的要求较高,患者对检查过程的体验满意度欠佳;生物测量重复性较差,多次测量结果在角膜曲率、眼轴长度等方面存在偏差,计算所得IOL度数也存在偏差;术后患者存在眼表不适,炎症反应重,感染几率增高等问题[25];术后患者可能出现视觉质量差、屈光不正、眩光等问题。研究表明,眼球生物学测量与白内障术后的屈光误差密切相关,1.0 mm的AL测量误差可导致约2.7 D的屈光误差,l D的K值测量误差可导致约0.9 D的屈光误差[26,27]。因此,干眼患者因其角膜表面参数的改变,会对白内障术前生物测量产生影响[28],从而影响术后屈光状态。Epitropoulos等[29]的研究表明在预计10%的干眼患者中人工晶体度数有0.5 D的偏差,且会导致IOLMaster测量角膜曲率的可重复性降低。而这些误差的根源在于干眼,为了追求白内障患者术后精准的屈光状态和良好的视觉质量,可考虑术前系统治疗DED,待干眼程度好转稳定后再进行光学生物测量,得到更准确更稳定的生物测量参数,再考虑行白内障手术治疗。同时,相关研究表明人工泪液应至少使用2至4周[30,31]再行IOLMaster 700生物测量,才可体现出人工泪液的生物效应,又可以排除临时眼部点药涂布不均的干扰因素。此外,对于干眼的白内障患者,如果术前不规范行干眼治疗,将导致术后干眼症状加重,生活质量下降[28]。但中国有众多存在术前干眼的白内障的患者,有相当一部分患者因时间、经济或地域限制等因素,不具备术前系统性治疗干眼的条件,此时白内障术前生物测量的准确性将受干眼因素的影响,对这部分患者而言,本研究可能提供一种实用、经济、简便、快捷的方法。
临床实践发现,人工泪液除了可以改善患者眼部不适症状,增加患者在生物测量时的配合度,还可以改善角膜前表面的屈光质量,进而优化生物测量参数,使测量更精准[32]。但是,临床实践过程中发现,滴入人工泪液后不同时间测量的结果并不一致,且有研究表明不同类型人工泪液对眼表的作用也不相同[5],探究不同人工泪液作用不同时间对生物测量数据的影响,有助于客观评价这一经验性做法的科学性和实用性。临床上玻璃酸钠滴眼液和0.9%氯化钠溶液以其方便易得成为生物测量前常用的人工泪液。有研究表明,与0.9%氯化钠溶液相比,玻璃酸钠可以更好地稳定泪膜,从而改善视觉质量[33]。
对于中重度干眼患者,滴玻璃酸钠后5 min用IOLMaster 700行生物测量,CCT及IOL度数有增大的趋势,而角膜曲率有减小的趋势,其中,18%的IOL度数增大0.5 D。10 min后CCT及IOL度数增大,角膜曲率减小,23%的IOL度数增大,最大达1.0 D。15 min后各参数基本回归到滴玻璃酸钠前的水平。因此,对于中重度干眼的患者,滴入玻璃酸钠滴眼液后5~10 min行生物测量,其计算所得IOL度数有可能偏大0.5~1.0 D,并且,这一效应在滴入玻璃酸钠滴眼液后10 min较5 min更明显。导致这一结果可能的原因是玻璃酸钠滴眼液使中重度干眼者角膜表面变平滑,角膜曲率减小。相关研究表明,干眼可影响白内障术前IOL度数测定的精确性,可使白内障术后存在0.50~0.75 D的远视性屈光误差[34]。而本研究中中重度干眼患者滴入玻璃酸钠滴眼液后IOL度数可偏大0.50~1.00 D,因此预测可部分抵消白内障术后的远视屈光误差,提高脱镜率。
多项研究表明,干眼患者经人工泪液治疗后泪膜厚度增加,从而CCT增大[5,35,36]。在本研究中,无干眼组滴入玻璃酸钠后CCT及K均有增大的趋势,而IOL度数减小,其中CCT的差异一直持续到滴玻璃酸钠后15 min。有研究表明,滴入0.15%玻璃酸钠后,泪膜厚度增大可持续到40 min以上[37]。由于滴入人工泪液后泪膜厚度增加从而导致CCT增大,而角膜曲率增大我们认为可能和玻璃酸钠有形物质不均匀涂布于角膜表面有关。根据SRK-T公式的计算,预测的IOL度数可随角膜曲率的增大而减小,故在无干眼组中IOL度数有减小的趋势,并且在滴入玻璃酸钠滴眼液后5 min行生物测量,CCT增大及IOL度数减小有统计学意义。由于本研究中生物测量次数较多,可能存在系统误差,也可能是滴入玻璃酸钠滴眼液后在角膜表面涂布不均造成的干扰。因此,对于无干眼的患者,在行生物测量前用玻璃酸钠滴眼,将会导致测量误差,IOL度数可能偏小0.5 D。本研究发现无论是否干眼,滴入玻璃酸钠后CCT均会增大,只是干眼患者的这一效应保持的时间较短,可能与干眼患者泪膜质量不佳,水液蒸发较快有关,而中重度干眼组和无干眼组IOL度数的变化趋势相反,原因在于角膜曲率的变化趋势相反,玻璃酸钠滴眼液使中重度干眼组角膜曲率减少,而使无干眼组角膜曲率增大。
临床上轻度干眼的患者更常见。在本研究中,滴入玻璃酸钠滴眼液后,轻度干眼组除CCT增大外,不同时间点所测得其他生物测量参数与滴前差异无统计学意义。经分析,轻度干眼患者同时具有干眼所致的角膜表面不规则性和滴入玻璃酸钠滴眼液后在眼表涂布不均的因素,2种因素对生物测量参数的影响趋势相反,可能存在互相抵消的情况,故得出差异无统计学意义的结果。轻度干眼者由于干眼程度较轻,角膜上皮完整,泪膜的改变、眼表炎症较中重度者轻微等因素,决定了轻度干眼者角膜表面结构的改变较轻。
角膜散光在白内障手术中的具有重要地位。本研究中,不同程度干眼患者的角膜前表面散光其差异没有统计学意义,但随干眼程度减轻,散光度数有减小的趋势,且中重度干眼在不同时间点的散光轴位变化均较大,因此干眼会对角膜散光及轴位的精准测量产生较大影响,对于干眼患者选择散光矫正型晶状体及其相应度数轴位均需格外慎重。由于玻璃酸钠滴眼液本身也可能引起散光度数及轴位的变化,尚无法明确滴入玻璃酸钠滴眼液能否使干眼患者散光度数及轴位测量更准确。
综上所述,玻璃酸钠滴眼液可以改善干眼患者角膜前表面的不规则性,恢复泪膜的应有厚度,改善患者的眼表不适症状,提高患者对检查的配合度和舒适度。本研究表明,滴入玻璃酸钠滴眼液后行生物测量可使中重度干眼患者IOL度数增大,而使无干眼者IOL度数减小,影响较大的生物测量参数为CCT及K,其中K的变化对IOL度数的影响最大。本研究发现此变化趋势,并量化了其对IOL度数的影响,该结果可指导临床中IOLMaster 700的正确使用,同时对临床中伴随干眼的白内障患者IOL度数选择及术后屈光准确性的分析具有一定的提示作用。建议中重度干眼患者可在0.1%玻璃酸钠滴眼液点眼后5~10 min行生物测量,而无干眼患者测量前不建议使用人工泪液。未来需进一步研究给予干眼患者规范人工泪液治疗后生物测量相关参数的变化特征。
利益冲突申明本研究无任何利益冲突
作者贡献声明李景兰:收集数据,参与选题、设计及资料的分析和解释;撰写论文;根据编辑部的修改意见进行修改。叶子、马天驹:参与选题、设计和修改论文的结果结论。高艺、杨青华:参与收集数据。李朝辉:参与选题、设计、资料的分析和解释,修改论文中关键性结果、结论,根据编辑部的修改意见进行核修
