新生儿经下肢静脉行PICC置管体外测量方法的效果观察
2021-08-21邓素芬李婷婷
邓素芬 李婷婷
(厦门市妇幼保健院·厦门大学附属妇女儿童医院新生儿科,福建 厦门 361003)
经外周静脉置入中心静脉导管(peripherally inserted central catheter,PICC)是保障新生儿治疗和营养的生命通道。经下肢静脉置入PICC的并发症发生率明显低于上肢静脉[1],其一次性穿刺成功率[2],导管异位率[3]、感染发生率[4]、非计划拔管发生率[5]、液体渗漏发生率[4,6]等均优于上肢静脉。经下肢静脉置入PICC是指选择合适的下肢外周静脉进行置管,使导管尖端位于膈膜水平以上的下腔静脉内为最合适的置管深度。准确地预测置管深度,可有效提高导管尖端一次性到位的成功率,减少并发症[7]。目前已有文献报道相关体外测量方法,包括公式计算法[8]、骨性标志物测量法[9]、血管走向测量法[10]等。新生儿作为特殊群体,临床上尚无统一的体外测量标准。为此,本研究拟通过探讨经下肢静脉行PICC体外测量的方法,以期做到“精准”置管,为新生儿PICC操作实践提供理论基础。报道如下。
1 资料与方法
1.1 一般资料 抽取2019年5月至2020年11月于我院新生儿科住院的新生儿108例。纳入标准:①经下肢静脉行PICC置管。②征得患儿家长同意。排除标准:①心血管畸形。②严重器官疾病。使用随机数字列表法将纳入的研究对象随机分为观察组和对照组,每组54例。
1.2 方法 将患儿安置于红外线辐射台上,患儿保持安静放松状态,取仰卧位,评估合适的血管,首选大隐静脉,其次是小隐静脉、腘静脉等。①对照组测量方法:患儿的下肢呈伸直位,测量从穿刺点-腹股沟-剑突软骨的长度[9]。②观察组测量方法:患儿的下肢呈自然屈曲位,测量从穿刺点-腘窝-腹股沟-脐部-剑突软骨的长度,再减去1 cm。要注意的是患儿如有腹胀,从腹股沟到脐部的测量应将软尺垂直提高与脐部在一水平面测量。两组均使用美国BD公司的PICC导管19r,使用同一把皮尺作为测量工具,每例患儿测量2次,取平均值,并记录。穿刺成功后,通过X线定位导管尖端位置,导管尖端未达下腔静脉或进入其他血管为导管异位。
1.3 观察指标 导管尖端位置:经下肢静脉置入PICC导管尖端位于隔膜水平以上的下腔静脉内,其最佳位置是下腔静脉中上1/3交界处。导管尖端在T8~T10水平为最佳置管位置,超过第8椎体为置入过深,未及第10椎体为置入过浅。
1.4 统计方法 使用Excel进行数据登记,数据收集结束后将其导入SPSS22.0中进行统计分析,两组患儿置管深度为计量资料,根据正态检验结果,使用t检验或秩和检验。PICC置管前后置管深度比较,采用配对检验;导管尖端所在位置分布及并发症为计数资料,采用卡方检验。双侧检验水平α=0.05,P<0.05结果有统计学差异。
2 结果
2.1 比较两组患儿的基本临床资料 本研究共招募研究对象108例,脱落、剔除病例共8例,其原因包括:经拍片、B超定位不清者5例,导管反折无回血3例。最终完成本研究病例共100例,对照组为52例,观察组为48例。入组患儿的一般资料,见表1。最终入组两组患儿在胎龄、置管次数、置管位置等方面差异无统计学意义(P>0.05),具有可比性。
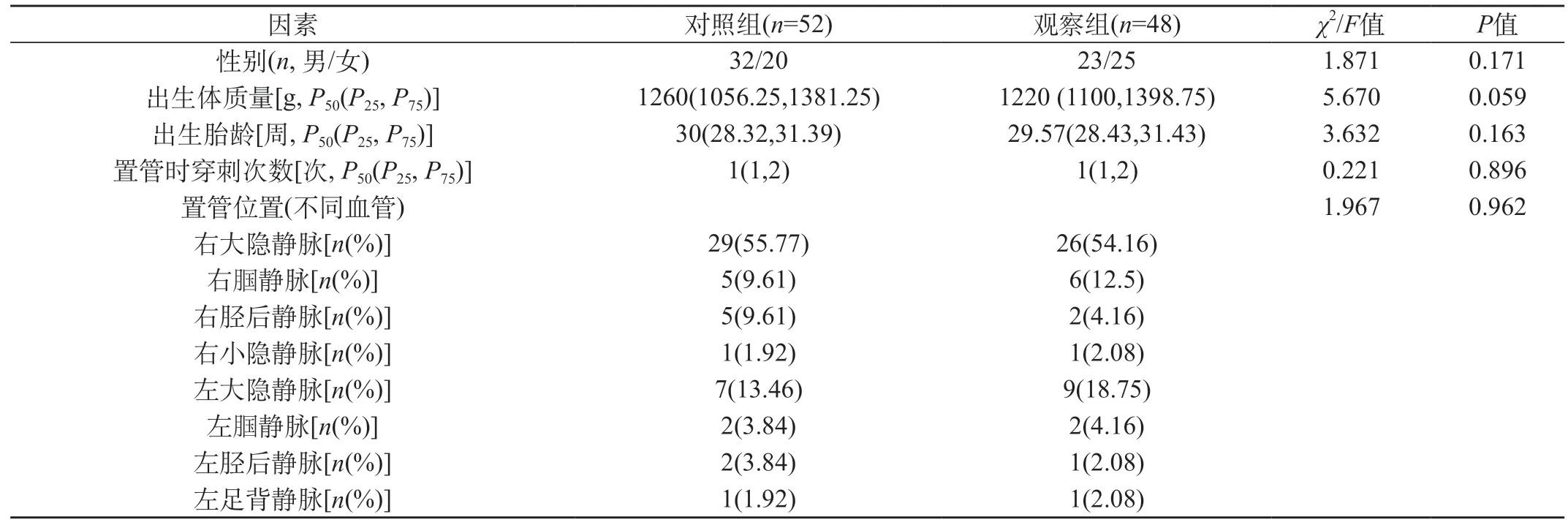
表1 入组患儿的基本临床资料比较
2.2 比较两组患儿PICC导管尖端置管前后长度 经统计,对照组和观察组的患儿置管前后测量的置入深度均无具有统计学意义(P>0.05)。相较于对照组,观察组体外测量深度与实际深度更为接近(P=0.040)。见表2。

表2 两组患儿PICC导管尖端置管前后长度的比较(cm)
2.3 比较两组患儿置管后 PICC导管尖端最佳位置分布情况经统计,两组间PICC导管尖端在胸椎位置的分布无统计学差异(P=0.079)。但两组间导管尖端的最佳位置具有显著的统计学意义(P=0.044)。见表3、表4。
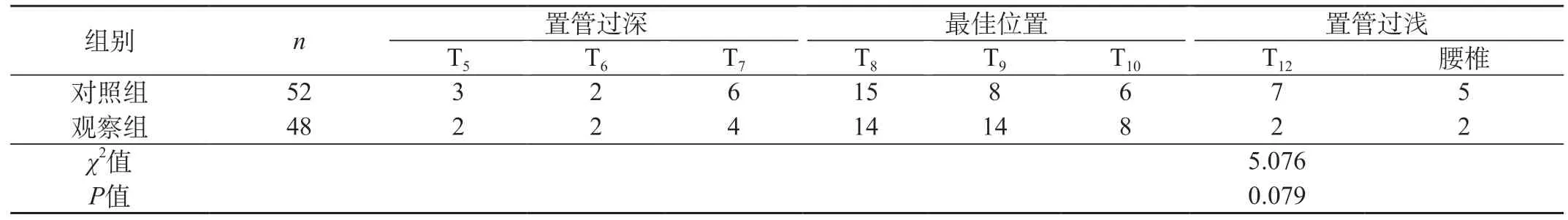
表3 两组患儿置管后PICC导管尖端在胸椎位数的分布情况
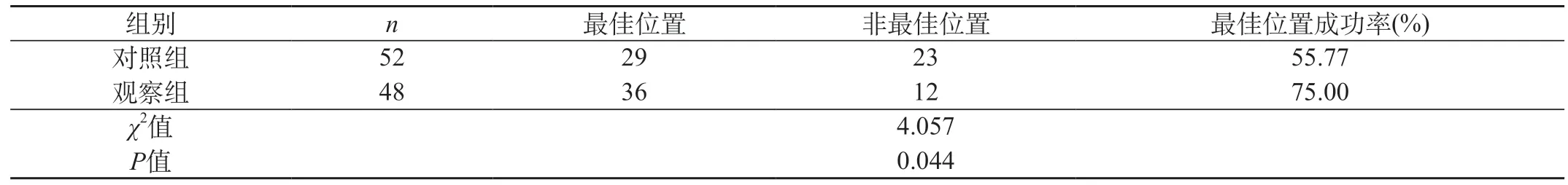
表4 两组患儿置管后PICC导管尖端最佳位置分布的比较
2.4 比较两组患儿置管后并发症发生情况 经统计,两组患儿置管后并发症发生情况无统计学意义,P=0.480。见表5。
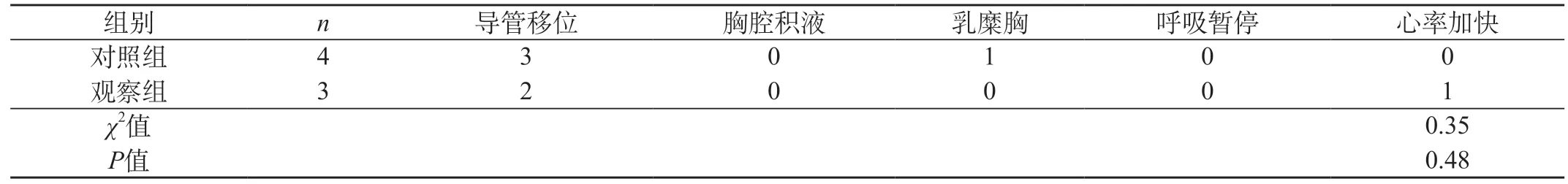
表5 两组患儿置管后并发症的发生情况(n)
3 讨论
准确的预测新生儿PICC置入长度非常重要[11]。如果导管尖端位置过深,则需对导管位置进行重新调整,并再次拍摄X线摄片确定导管尖端位置。重新调整导管位置会延误患儿用药时机、增加患儿辐射暴露机会;同时在调整位置时,增加了患儿的皮肤损伤和引发导管相关性感染的可能,也增加了发生机械性静脉脉炎的风险。而导管置入过浅,可导致化学性静脉炎,造成导管保留时间明显缩短,PICC 留置的优势无法正常发挥,甚至需要重新置管,不仅增加了患儿的痛苦及经济负担,而且增加了护理工作量。
国内外关于新生儿PICC体外测量的方法不尽相同,多数研究以体外骨性标志物为参考,对体内血管通路的长度进行初步估计。本研究结果表明,相较于对照组,观察组的测量结果更接近实际置入深度(P<0.05),其主要原因可能包括以下几个方面:在对照组的基础上增加了腘窝和脐部作为骨性标志物,使外测量路径更加接近血管走向,同时考虑到体表状况对预测结果的影响,腹胀患儿在进行腹股沟与脐部段测量时,将软尺垂直提高与脐部在一水平面测量,从而有效预测置入长度。另外,观察组测量时,采用屈曲位测量更符合新生儿肢体正常的功能位,更能保证置入长度的准确性。故观察组的测量方法更适合临床实际。在实际操作过程中,只有预测量方法便捷、简单、规范,贴合临床实际,才能保证每次预测量结果的准确性。
本研究证实,该预测方法更加接近实际置入长度,提高导管尖端一次性置管到位率。但经下肢静脉置入PICC的体外测量结果受到多方面因素的影响,包括新生儿的体质量、腹股沟皮肤褶皱情况、置管前体位摆放、剑突软骨发育情况等[12]。无论何种测量方法,其测量误差亦无法避免,但若结合不同的方法,进行多次测量,并取其平均值,则可有效的减少测量误差的干扰,提高一次置管成功率。本研究对临床实践经验进行总结,并得出该测量方法简便、安全、易操作、直观性强,可完善新生儿经下肢静脉行PICC的实践操作步骤,为其制定相关操作规范提供理论基础。
