后路颈椎术后重建肌肉骨性止点对颈半棘肌形态及功能的影响
2021-08-21赵翊博徐文潇奚春阳闫景龙
赵翊博,徐文潇,奚春阳,闫景龙
哈尔滨医科大学附属第二医院骨科,哈尔滨 150001
脊髓型颈椎病病因多为脊髓受压而导致的一系列神经功能障碍。后路颈椎椎管扩大椎板成形术是治疗脊髓型颈椎病的重要术式[1],该术式术后颈椎后凸畸形发生率较低,更好地保留了颈椎活动度,能获得较为确切的神经功能改善。近年来,部分后路颈椎手术术后患者发生颈椎不稳、颈椎屈伸功能受限或明显的轴性症状等并发症[2]。上述症状与颈部肌肉萎缩、肌肉僵硬、未保留颈椎韧带复合体及长期佩戴颈托有关,主要是附着于C2和C7棘突的肌肉剥离所致[3]。有研究[4]指出,颈部肌群提供了80%的颈椎稳定性,并在颈部活动中发挥巨大作用,保留C2棘突及颈半棘肌止点可降低术后轴性症状发生率。颈半棘肌在颈部上背部,夹肌之下,位于头半棘肌和背半棘肌之间,以一串肌腱起始于T1~6横突顶端,各腱连接结合成一块宽阔的肌肉,向上附着至C2~5棘突,在对颈椎的物理支撑和稳定性、运动的起始和控制、维持颈椎生理曲度以及颈部精细姿势控制中发挥关键作用[5]。后路颈椎手术中切断颈半棘肌,若不进行缝合,会导致颈椎稳定性丢失,增加退行性变的可能性。减少对颈半棘肌的破坏、保留颈半棘肌可维持颈椎正常的后伸机制,因此,牢固缝合颈半棘肌对维持颈椎稳定性具有重要意义。颈椎后路棘突悬吊式椎管扩大椎板成形术对C2椎板下缘及T1椎板上缘进行潜式减压,于C2棘突分叉处切断颈半棘肌,之后将颈半棘肌连同其骨性止点重新缝合锚定于C2棘突,强有力的骨性重建能够防止颈半棘肌撕脱,维持颈部肌肉稳定性。而锚定后的颈半棘肌止点与骨块和C2棘突的间距不尽相同,这可能与手术操作时医师缝合力度、缝线强度、缝合进出针点位置有关。
本研究探讨了缝合间距与颈半棘肌愈合情况的关系,以及可能对锚定强度及颈半棘肌功能产生的影响,现报告如下。
1 资料与方法
1.1 一般资料
纳入标准:①术前MRI明确诊断为脊髓型颈椎病;②影像学显示至少3个节段出现脊髓压迫;③既往无脊柱手术史、后纵韧带骨化及类风湿关节炎等疾病。排除标准:先天性脊柱畸形、脊柱结核或感染、颈椎外伤、肿瘤。按照上述标准,2016年3月—2019年1月,本院采用颈椎后路棘突悬吊式椎管扩大椎板成形术治疗脊髓型颈椎病患者500例,纳入随访资料完整者90例(获得患者及家属同意并签署知情同意书),手术均由同一组医师完成。
根据术后1周X线片上C2棘突断端与棘突分叉之间距离(图1)平均值进行分组。为尽可能排除无关变量误差,使用SPSS软件使不同组间根据基线数据进行倾向得分匹配,最终筛选出63例患者,分为3组,每组21例,分别为A组(间距平均值<1.5 mm),B组(间距平均值≥1.5 mm且≤3.0 mm),C组(间距平均值> 3.0 mm)。3组患者基线数据差异无统计学意义(P> 0.05,表1),具有可比性。
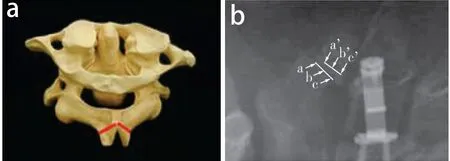
图1 C2棘突断端与棘突分叉之间距离测量
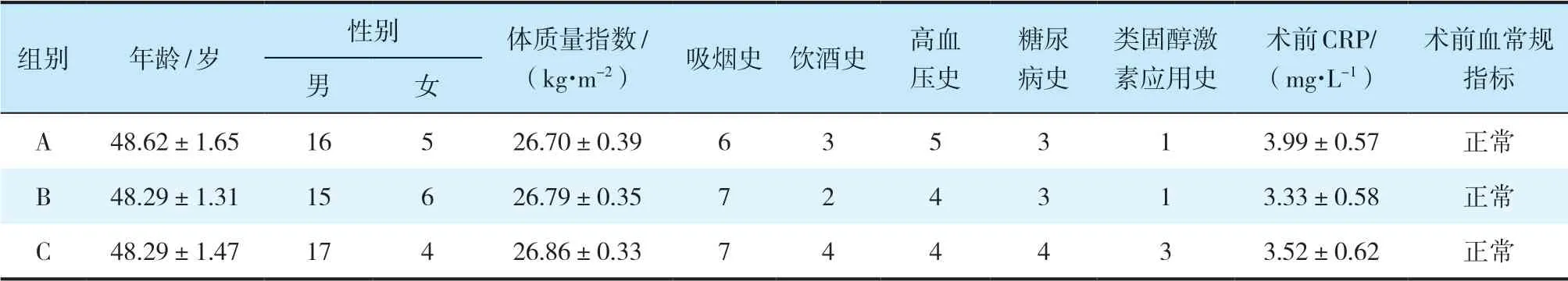
表1 3组患者基线资料n=21
1.2 手术方法
患者全身麻醉后取俯卧位,术区常规消毒、铺单,取颈后正中切口,长约12 cm,逐层切开皮肤、皮下组织、筋膜,骨膜下剥离右侧椎旁肌并牵开,显露右侧椎板,斜行切断T1上1/3棘突,然后由下向上依次切断C3~7棘突,之后切断C2棘突双侧分叉部分,连同椎旁肌一同向双侧剥离牵开,显露C3~7双侧椎板,切除C2椎板下半部分、T1椎板上半部分及椎板间黄韧带,以超声骨刀自右侧关节突内缘切断C3~7右侧椎板,以5组双10号线自棘突根部穿入,经右侧椎板断端穿出备用。自左关节突内缘切开C3~7左侧椎板外板、板障,以内板为轴侧,将椎板向左侧掀开,可见硬膜囊充分膨起并恢复搏动,提示脊髓压迫彻底解除,之后取合适大小“Z”形钛板放置于C3、C5、C7右侧椎板断端之间,并以螺钉牢固固定在相应水平骨质上,然后将上述5组双10号线与对应棘突结扎,固定牢固,再将C2棘突分叉部分、T1棘突缝合固定至原位,悬吊弓完成。反复冲洗创腔,放置橡胶引流管1根,逐层闭创,术毕。
1.3 观察指标
因颈半棘肌起始于C2,但其肌腹部大体位于C4~5平面,故本研究以C4~5平面为参照。在颈椎MRI上使用Image J软件与Threshold技术测量双侧颈半棘肌(图2)横截面积、脂肪浸润(FI)程度、肌肉功能面积。在X线片上使用Digimizer 4软件测量T1倾斜角、颈椎前凸角、颈椎活动度(ROM)及C2~7矢状位偏移(C2~7SVA)。术后3个月复查X线片,观察C2棘突断端与棘突分叉融合程度及骨性重建融合程度,采用Lane-Sandhu X线评分标准[6]进行评分。术后12个月复查MRI、X线片上相关影像学参数并与术前比较。

图2 颈半棘肌测量
采用日本骨科学会(JOA)评分[7]及其改善率评价患者神经功能改善情况,JOA评分改善率(%)=(术后JOA评分-术前JOA评分)/(17分-术前JOA评分)×100%;采用颈椎功能障碍指数(NDI)[8]评价患者疼痛程度及术后恢复情况;记录术后轴性症状、C5神经根麻痹、切口感染及脑脊液漏等并发症发生情况。
以上参数由2名具有5年以上临床经验的脊柱外科医师进行测量,均测量3次并取平均值,两者平均值相差≤10%取两者平均值,若相差>10%则重新测量。
1.4 统计学处理
应用SPSS 22.0软件对数据进行统计分析。所有数据经过检验,符合标准正态分布,计量资料以±s表示,组间比较采用两独立样本t检验,同组手术前后比较采用配对t检验;分类变量以例数和百分比(%)表示,采用χ2检验,3组数据间比较采用ANOVA检验;以P< 0.05 为差异有统计学意义。
2 结 果
所有手术顺利完成。3组患者术后颈半棘肌横截面积、颈椎前凸角及JOA评分较术前改善,FI程度较术前增加,肌肉功能面积较术前降低,颈椎ROM较术前减小,差异均有统计学意义(P< 0.05,表2);3组患者术后T1倾斜角、C2~7SVA及NDI无明显改变,与术前相比,差异无统计学意义(P> 0.05,表2)。
3组患者颈半棘肌横截面积变化率、T1倾斜角变化率、ROM变化率、C2~7SVA变化率及NDI改善率组间比较,差异均无统计学意义(P> 0.05,表2)。B、C组FI变化率、肌肉功能面积变化率优于A组,差异有统计学意义(P< 0.05,表2);B组和C组间差异无统计学意义(P> 0.05,表2)。A、B组Lane-Sandhu评分高于C组,差异有统计学意义(P< 0.05,表2);A组和B组间差异无统计学意义(P> 0.05,表2)。B组颈椎前凸角变化率、JOA评分改善率优于A、C组,差异有统计学意义(P< 0.05,表2);A组和C组间差异无统计学意义(P> 0.05,表2)。
A组术后轴性症状发生率高于B、C组,差异有统计学意义(P< 0.05,表2);B组和C组间差异无统计学意义(P> 0.05,表2)。
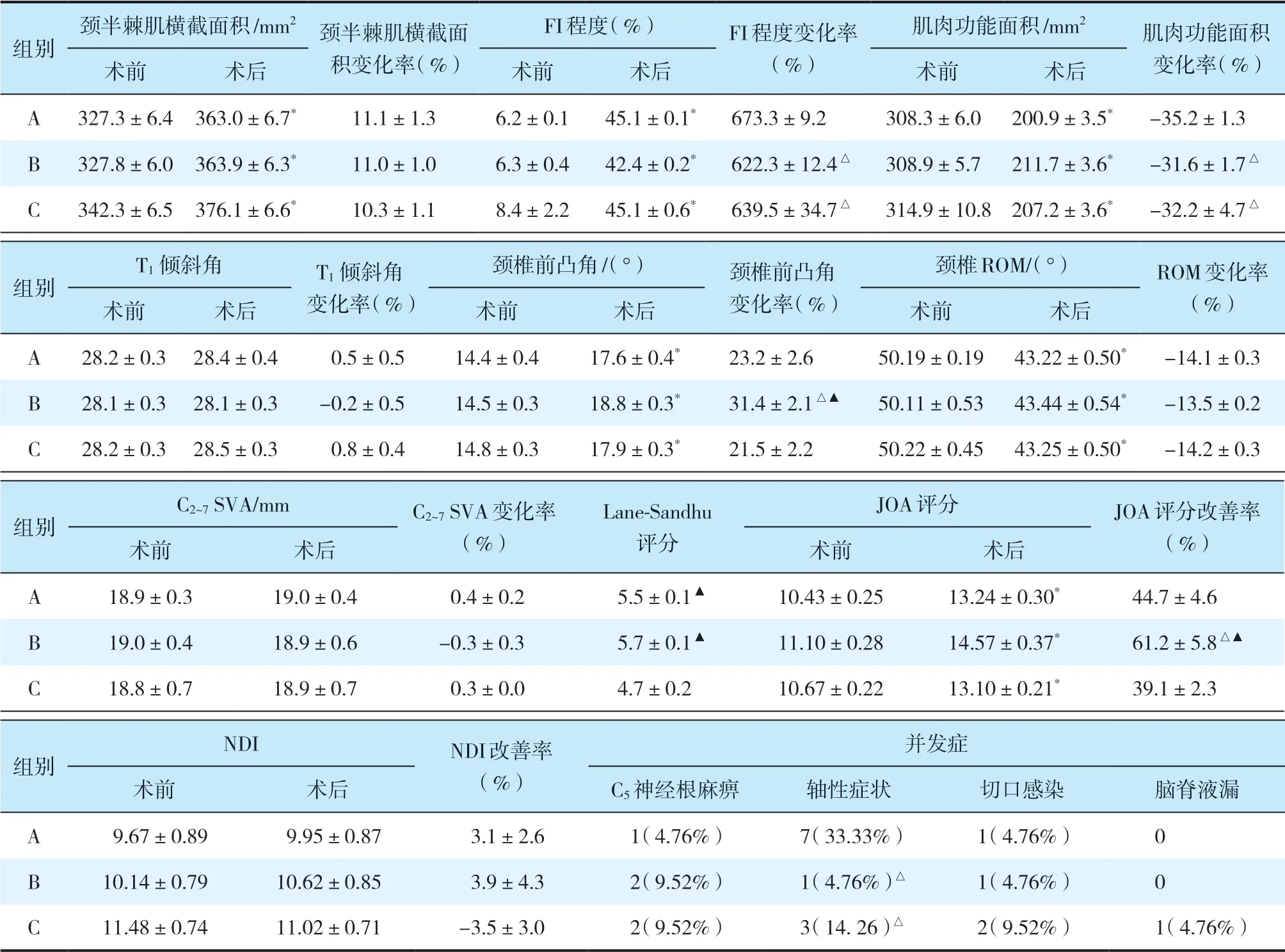
表2 3组患者统计数据n=21
3 讨 论
椎板成形术为后路减压的标准术式之一,通过扩大椎管获得有效减压,但术后也存在轴性疼痛、C5神经根麻痹、进行性后凸畸形等并发症[9]。
Secer等[10]的研究表明,保护周围肌肉、韧带等解剖结构,对颈部轴性疼痛有较好的治疗效果。Duetzmann等[11]的研究证实,保留肌肉韧带复合体有助于维持颈椎曲度、改善颈椎功能,术中损伤肌肉韧带复合体是多种并发症发生的重要原因。有研究[12]发现,颈部深层肌肉力量强于浅表层,脊柱负荷的增加与屈曲姿势时深层肌肉活动的增加相关,表明深层肌肉在维持颈部姿势稳定中发挥着更大的作用。在一项大鼠肌肉拉伸损伤的实验研究[13]中,全身麻醉状态下的大鼠肌肉会因人为操作力度的大小出现不同程度损伤。患者亦同,颈部肌肉会因过度拉伸出现损伤,进而影响后续的肌肉功能恢复,拉伸的程度或许与其损伤的程度相关。本研究中,过度牵拉的A组术后轴性症状发生率显著高于B、C组,这在一定程度上证实了过于用力的缝合可能会加剧肌肉及周围组织损伤,进而对预后造成不良影响。而C组Lane-Sandhu评分显著低于A、B组,原因可能是更大的棘突断端与棘突分叉间距致使骨愈合效果不佳,骨愈合时间相对较长,颈椎达到稳态所需时间也更久,在骨未完全愈合之前,若遭受暴力或不正确的康复锻炼,可能存在缝合撕脱或骨愈合错位的可能;还可能引起原有颈后部肌群解剖结构失衡,导致肌肉功能恢复时间较长或恢复效果较差。因此,控制棘突断端与棘突分叉间的距离显得尤为重要,术者在术中应轻柔操作,在合理、合适的范围内进行牢靠的骨性重建。此外,减少颈托佩戴时间(≤2周)可避免肌肉僵直,降低颈椎ROM的下降幅度;采用以恢复颈椎肌肉力量为重点的康复方案[14],可促进颈部力量的恢复,更大限度恢复肌肉功能。
颈后部肌肉形态、功能的改变常表现为术后脂肪浸润[15]。本研究结果显示,患者术后颈半棘肌面积较术前增加,但肌肉功能面积反而减少,其原因可能为术后C4~5节段椎旁肌存在急性或亚急性增大的过程,但因FI程度提高幅度更大,导致术后的肌肉功能面积反而减少,这是单开门椎板成形术中常见的问题[16],患者术后的轴性症状、颈椎不稳、颈部ROM下降及颈椎曲度的消失可能均与此相关。
颈椎曲度是维持远期疗效的重要指标,术后颈椎曲度不良会削弱减压效果,加速颈椎退行性变,甚至行翻修手术[17]。有文献[18]报道,颈椎前凸角与颈椎退行性变之间呈显著负相关。还有研究[19]显示,更大的颈椎前凸角意味着更低的退行性变发生率,随之可降低疾病复发的可能性,可起到较好的预防效果。蒋安龙等[20]的研究发现,棘突悬吊式椎管扩大椎板成形术对颈椎曲度无明显影响,可能是采用骨性重建肌肉止点技术尽可能保留了颈椎后方原有结构,这与于淼等[21]的研究结果一致。本研究中B组FI程度变化率、肌肉功能面积变化率及颈椎前凸角变化率均优于其他2组,提示更低的FI程度可获得更大的有效功能面积,而有效功能面积的增加,有助于维持颈椎生理曲度,使颈椎拥有更好的解剖学基础,有利于患者更好地恢复。
本研究的局限性:①本研究旨在对比棘突断端与棘突分叉的不同间距对患者临床疗效的影响,未设置其他术式的对照组;②由于MRI T2加权像边界清晰度不够,加之手工测量可能存在的误差,使得所测指标的准确性会受到影响;③为排除干扰,后纵韧带骨化症患者不在本研究范围内,再行研究时可以考虑增添疾病类型;④纳入研究的样本量较小,需要更大、更高质量的样本行进一步研究;⑤虽然术中操作重点为颈半棘肌,但不可避免地会对颈部周围肌肉产生影响,可能会导致实验结果出现偏倚。
综上,棘突悬吊式椎管扩大椎板成形术在充分减压的前提下,不直接剥离肌肉,尽可能减少了对颈椎后方结构的破坏并维持了肌肉解剖学功能基础,从而减少了轴性症状的发生。控制棘突断端与棘突分叉之间的距离在一定范围内可以更好地保留肌肉功能以及维持颈椎稳定。
