PCOS排卵障碍患者低剂量来曲唑诱导排卵失败后经来曲唑序贯递增剂量治疗的临床疗效观察
2021-08-19欧阳萍常娇娥骆晓荣车民乐苟文婕
欧阳萍,常娇娥,骆晓荣,车民乐,苟文婕
(西安安琪儿妇产医院,西安 710000)
近年来不孕症的发病率有逐年增高的趋势,在病因构成比中,排卵障碍占25%~30%,其中多囊卵巢综合征(PCOS)引起的排卵障碍占50%~70%。常规的诱导排卵方案是在月经来潮的第3~5天给予患者口服克罗米芬(CC)或来曲唑(LE),在停药第4天,若没有直径>10 mm卵泡,则给予尿促性素(HMG)帮助卵泡生长;或者在下一个周期月经来潮第3~5天再递增剂量口服CC或LE诱导排卵[1]。LE与CC相比,具有半衰期短、排卵率、妊娠率和活产率高的优势[2-3]。并且LE促排卵安全性更高,出生缺陷发生率低,目前未发现致畸作用[4-5]。现阶段专家共识推荐的LE起始剂量为2.5 mg/d,连续服用5 d,若卵巢无反应,则在下一个周期逐渐增加剂量,最大剂量为7.5 mg/d[6]。目前国内学者研究结果基本一致,认为5 mg/d剂量组在优势卵泡个数、排卵率及周期妊娠率上均优于2.5 mg/d组[7-9]。所以当小剂量给药卵巢无反应时,说明卵巢仍处于早卵泡期阶段,理论上此时递增剂量给药可以获得更好的排卵率及周期妊娠率。本文通过在同一月经周期口服小剂量LE,当卵巢无反应时直接序贯递增剂量诱导排卵,旨在探索一种更灵活简便、安全经济的诱导排卵方案。
一、资料与方法
1.研究对象:回顾性队列研究2018年8月至2020年10月期间在我院就诊的46例PCOS排卵障碍患者的71个诱导排卵周期。纳入标准:(1)PCOS诊断标准参照2018年《多囊卵巢综合征中国诊疗指南》[10];(2)经输卵管造影检查或者宫腔镜输卵管插管检查证实至少1侧输卵管是通畅的;(3)患者存在排卵障碍,诱导排卵前性激素水平和B超检查均提示处于早卵泡期水平,即FSH<10 U/L、雌二醇(E2)<185.18 pmol/L、孕酮(P)<2.58 nmol/L,B超显示子宫内膜≤6 mm,双侧卵巢最大卵泡直径≤7 mm;(4)所有患者均有生育要求,并充分知情告知。排除标准:(1)男方因素不育;(2)糖脂代谢异常,内分泌指标异常;(3)子宫内膜回声不均匀,疑似子宫内膜息肉、宫腔黏连、合并子宫内膜异位症、子宫肌瘤等疾病;(4)已妊娠。
2.分组及促排方案:按照临床用药方案不同分为递增组(n=31)和对照组(n=40)。两组均在月经来潮第5天给予口服LE(江苏恒瑞医药),2.5 mg/d×5 d,停药第2天开始B超监测排卵。如果停药第4天时仍没有>10 mm的卵泡,递增组序贯增量口服LE 5 mg/d×5 d,停药第2天再次开始B超监测,并根据卵泡生长情况酌情添加尿促性素(HMG,乐宝得,珠海丽珠),剂量37.5~75 U/d;对照组则直接开始添加HMG,剂量为37.5~75 U/d。当卵泡平均直径达到13~14 mm、子宫内膜厚度不足6 mm时,酌情添加雌激素(戊酸雌二醇,补佳乐,拜耳,德国)1~3 mg/d,直到优势卵泡直径≥18 mm,结合尿或血LH水平,适时给予HCG(珠海丽珠)5 000~10 000 U肌肉注射,诱发排卵,嘱患者隔日同房。如最大卵泡直径≥16 mm的卵泡个数≥3个,则不注射HCG,并取消周期。HCG注射后2~3 d,B超监测排卵,HCG注射后72 h卵泡未破裂形成黄素囊肿者为不排卵周期,排卵后口服地屈孕酮(达芙通,上海,雅培)10 mg/次,2~3次/d,共14 d,尿HCG阳性者2周后行阴道B超检查,见宫内孕囊为临床妊娠。
3.观察指标:记录卵泡生长天数(递增组为递增剂量给药第1天至HCG日的天数,对照组为开始添加HMG第1天至HCG日的天数)、添加HMG总量、添加雌激素总量(从开始添加至HCG日所使用的总量)、添加雌激素天数(从开始添加至HCG日)、HCG日子宫内膜厚度、优势卵泡个数、临床妊娠率、流产率、卵巢过度刺激综合征(OHSS)发生率等临床指标。排卵率=正常排卵周期数/总治疗周期数×100%、临床妊娠率=临床妊娠周期数/总治疗周期数×100%、多胎妊娠率=多胎妊娠周期数/临床妊娠周期数×100%、流产率=流产周期数/临床妊娠周期数×100%。

二、结果
1.一般情况:两组患者的年龄、不孕年限、体质量指数(BMI)、雌二醇(E2)、孕酮(P)等基础性激素水平无显著性差异(P>0.05)(表1)。
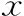
表1 两组患者一般情况比较(-±s)
2.诱导排卵情况比较:递增组和对照组的卵泡生长天数、优势卵泡个数和HCG日子宫内膜厚度无显著性差异(P>0.05)。递增组添加雌激素天数、添加雌激素总量均显著高于对照组(P<0.05);添加HMG天数、添加HMG总量均显著低于对照组(P<0.05)(表2)。

表2 两组诱导排卵情况比较[(-±s),M(P25,P75)]
3.诱导排卵结局:两组的排卵率、临床妊娠率、自然流产率无显著性差异(P>0.05)(表3)。两组均无多胎妊娠、OHSS发生。

表3 两组妊娠结局比较(%)
三、讨论
近年来,随着不孕不育发生率的持续升高,促排卵作为一种治疗手段逐渐受到人们的重视。LE诱导排卵的机制主要有以下两个方面:(1)通过抑制芳香化酶的作用减少雄激素向雌激素转化,使体内雌激素水平下降,从而解除了高雌激素水平对下丘脑-垂体的负反馈抑制作用,使内源性的促性腺激素(Gn)分泌增加而促进卵泡生长发育;(2)雄激素在卵泡内积聚,增强FSH受体的表达,从而使卵泡对FSH的反应性增加。卵泡内雄激素的蓄积还可刺激胰岛素样生长因子-I(IGF-I)及其它自分泌和旁分泌因子的表达增多,在外周血水平通过IGF-I系统提高卵巢对促性腺激素的反应性[11]。
传统促排卵方案为了符合自然周期中卵泡生长发育规律,在早卵泡期(月经周期第3~5天)开始给药。有研究显示卵泡募集存在连续募集和周期募集两种模式[12-13],连续募集不依赖于Gn,主导卵泡的选择是偶然发生的,在窦卵泡源源不断被募集的某一时期,如黄体-卵泡转换期,恰好FSH升高,则发生卵泡优势化即卵泡选择。周期募集认为一个周期中可能存在1个卵泡募集波,发生在黄体晚期;也可能是2个募集波,1个发生在卵泡期,1个发生在黄体晚期;也有研究认为存在3个募集波,分别在排卵后(黄体早期)、黄体中-晚期和早卵泡期[14]。募集进入到生长池的卵泡,体内只要有足够的FSH,就会出现单个或多个卵泡生长发育。理论上,给予低剂量LE口服5 d,停药后超过4 d若卵巢仍无反应,此时卵巢就还处于早卵泡期阶段,若在此阶段加大LE给药剂量进一步降低体内的雌激素水平,会促使产生更多内源性FSH,达到进入生长池卵泡的生长阈值,就会促使卵泡生长发育。我们的临床实践也证实此时直接给予序贯增量LE诱导排卵,排卵率可达96.77%,妊娠率为35.48%。与直接追加HMG组具有相近的排卵率和临床妊娠率。
LE序贯递增给药诱导排卵是一种更加简单方便、安全经济又有效的诱导排卵方案,虽然递增组添加雌激素天数和雌激素总量均显著高于对照组,但递增组添加HMG天数和总量均显著低于对照组(P<0.05)。相比肌肉注射,口服给药更容易被患者接受。递增组添加雌激素天数及总量高于对照组,可能与LE主要通过暂时降低体内雌激素水平来诱发内源性的FSH水平升高有关。短暂降低体内雌激素水平导致内膜生长相对滞后,但通过添加外源性雌激素帮助内膜生长后,HCG日内膜厚度及临床妊娠率两组间并没有统计学差异。本研究中两组患者优势卵泡个数无统计学差异,但已有研究认为添加HMG会增加多卵泡发育和OHSS的发生率[15-19]。因此理论上认为序贯递增给药可以规避多卵泡发育率,降低周期取消率、多胎妊娠率和OHSS的发生率。另外递增组患者不需每天注射给药,往返医院的次数减少、交通费用、时间成本及医疗支出降低,且免去了肌肉注射的痛苦,促排卵治疗满意度更高,患者接受度更高,同时该诱导排卵方案也易于医生掌握,便于基层推广。
序贯递增给药诱导排卵时,建议从小剂量开始(来曲唑2.5 mg/d×5 d),停药至少4 d,如果此时双侧卵巢仍然没有直径>10 mm的卵泡,在确定卵巢对于小剂量来曲唑无反应后,再按照每天增加来曲唑2.5 mg的剂量循序渐进加量给药。
综上,本研究初步观察了同一月经周期小剂量LE诱导排卵无反应后,直接序贯递增口服LE诱导排卵的临床效应,认为该方案能够取得与常规诱导排卵相似的排卵率和临床妊娠率,同时HMG使用天数和剂量减少,多卵泡发育率减少。但本研究样本量较小,结论具有一定的局限性,后续需扩大样本量加以验证;同时因为观察时间短,其安全性尚需进一步观察。
