COVID-19对感染低风险的STEMI直接经皮冠脉介入治疗患者单中心救治效率的影响
2021-08-19蔡宜婷宋玉立赵飞飞陈文明郭金成张海滨徐荣
蔡宜婷,宋玉立,赵飞飞,陈文明,郭金成,张海滨,徐荣
新型冠状病毒肺炎(COVID-19)是由于急性呼吸系统综合症冠状病毒2(SARS-CoV-2)引起的传染病[1,2],自2019年12月该疾病在中国湖北省武汉市首次发现,已迅速在全球蔓延,2020年3月12日世界卫生组织宣布新冠病毒感染全球大流行[2]。目前,COVID-19对各专业领域的医疗秩序造成影响,尤其对以“时间就是心肌”为诊疗原则的ST段抬高型心肌梗死(STEMI)患者的救治流程影响巨大。直接经皮冠脉介入治疗(PPCI)是STEMI患者在发病后12 h内首选的再灌注策略,需要经验丰富的团队迅速实施,包括介入心脏病学家、熟练的院前急救、急诊科和导管室;规范并流程化PPCI前环节,是缩短首次医疗接触到器械时间(FMC2D)[3]和改善STEMI患者预后的主要手段。然而,STEMI患者因COVID-19公共卫生突发事件救治流程的改变对院内结局的影响仍然未知;本研究通过单中心回顾分析STEMI经PPCI的患者,描述COVID-19的暴发对STEMI患者救治效率和院内预后的影响。
1 资料与方法
1.1 研究对象及分组本研究为单中心回顾性临床观察研究,研究对象为北京潞河医院心脏重症监护单元连续收治的症状发作后12 h时内接受PPCI的STEMI患者,依据发病时间是否在COVID-19国内疫情暴发期,分为疫情组(2020年1月26日至3月29日)和非疫情组(2019年1月26日至3月29日)。纳入标准:符合第四版全球心肌梗死STEMI诊断标准统一定义[3];发病处于12 h内;接受PPCI;无抗凝和抗血小板治疗的禁忌证;签署急诊介入治疗知情同意书。排除标准:疑似或确诊COVID-19的患者,拒绝PPCI治疗,冠状动脉(冠脉)非阻塞型心肌梗死。
1.2 研究方法
1.2.1 基于远程微信平台的STEMI区域救治系统潞河医院于2015年创立了基于微信平台的远程胸痛区域救治系统[4],以潞河医院为核心,辐射到区域内的基层和社区卫生服务中心、紧急医疗救助(EMS)及其他非PCI医疗机构共30余家,形成多级联动的成熟区域化远程协同救治模式。
1.2.2 COVID-19疫情期多学科协作救治2020年1月20日中国国家卫健委宣布COVID-19定为乙类传染病并按甲类传染病防控[5],潞河医院迅速跨学科组建成立了以心内科、急诊科、感染科、呼吸科、重症医学科、放射科、检验科和院前急救的多学科团队协作体系[6]。本区域为COVID-19首次国内大流行期间的低风险感染区,依据COVID-19疫情防控期间胸痛中心常态化运行流程[7],疫情期间STEMI患者就诊10 min内完成病史采集(除常规病史,应详细询问呼吸道症状,疑似或确诊病例或有疫情高发区域的流行病学暴露史)、体温测定、血标本和心电图检查,对符合STEMI心电图诊断标准[3]的患者,心内科住院总医师立即启动急诊PCI团队待命,同时行胸部CT扫描,经院内COVID-19专家组会诊筛查并排除疑似或确诊COVID-19患者;对COVID-19低风险感染的STEMI患者启动直接PCI。疫情期间导管室单独专用并进行标准消毒操作,符合感染控制标准,关闭中央空调,手术人员采取二级及以上的防护。
1.2.3 疫情组[7]与非疫情组分别实施的STEMI救治流程二组患者均经家属签署介入知情同意书后送至导管室。非疫情组部分患者经远程微信平台激活绕行急诊室直接导管室PPCI。术前均给予阿司匹林300 mg、替格瑞洛180 mg或氯吡格雷600 mg嚼服,首选经右侧桡动脉介入路径,采取仅处理梗死相关血管或由术者确定的同时处理非梗死相关冠脉的策略;对血流动力学不稳定或复杂高危的介入治疗患者置入主动脉内球囊反搏(IABP);术后接受指南推荐的常规药物治疗[8],图1。
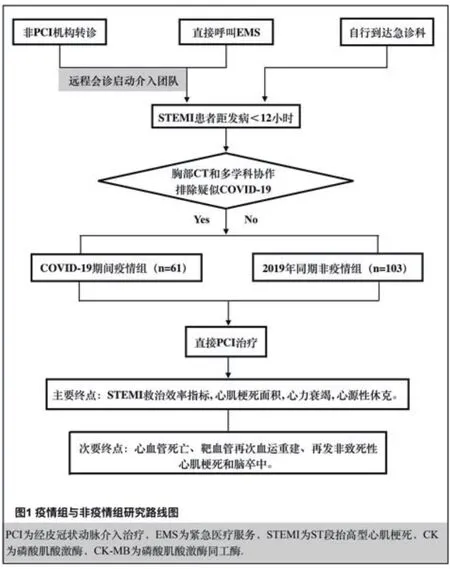
图1 疫情组与非疫情组研究路线图
1.3 资料收集通过医院电子病历系统收集患者数据。基线治疗包括:①人口学及病史资料:包括年龄、性别、住院天数、发病时间、就诊的时间节点、糖尿病史、高血压病史、既往冠心病、冠脉介入治疗和既往脑卒中史。②入院时收缩压、舒张压和心率。③实验室检查:记录术前即刻心肌酶谱和血糖、血肌酐,记录肌酸激酶(CK)峰值和肌酸激酶同工酶(CK-MB)峰值(每隔6 h检测),空腹低密度脂蛋白胆固醇、三酰甘油、糖化血红蛋白。④记录救治时效性指标:总缺血时间为症状发作到器械时间(S2D);系统延误(图2)时间包括首次医疗接触(FMC)到心电图时间(FMC2ECG),FMC2D,门器械时间(D2D),门导管室时间(D2C)和导管室器械时间(C2D)。
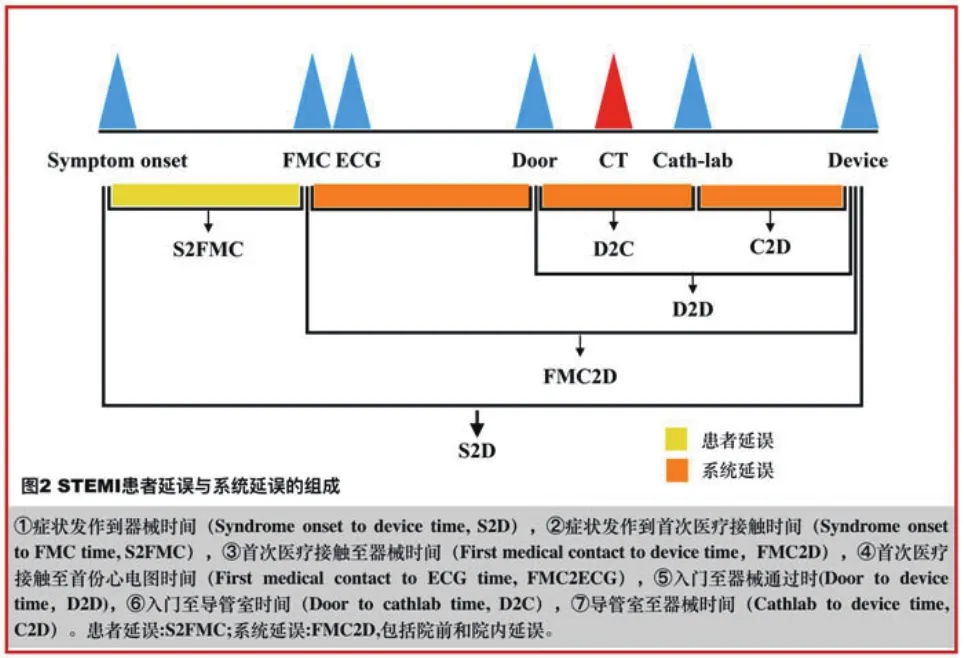
图2 STEMI患者延误与系统延误的组成
1.4 观察指标主要终点:以FMC2D、D2D为主的救治效率指标,肌酸激酶和肌酸激酶同工酶峰值替代的心肌梗死面积,急性心力衰竭和心源性休克[9]。次要终点为院内主要不良心脑血管事件(MACCE):包括心血管死亡、再发非致死性心肌梗死、靶血管再次血运重建和脑卒中。安全性终点主要记录出血事件,出血的判断依据出血学术研究联合会(BARC)发布的心血管临床试验标准化出血定义[10],记录BARC 2型及以上的出血。首次医疗接触时间(FMC)定义为首次完成心电图检查的医疗救助时间;门时间定义为到达医院大门时间;器械时间(D)定义为导丝通过梗死相关冠脉的时间。FMC2D达标时间为≤120 min,D2D达标时间定义为≤90 min[11]。
1.5 统计学方法采用SPSS 26.0软件对试验数据进行统计学分析。符合正态分布的计量资料以()表示,组间比较用两独立样本t检验;不服从正态分布则用M(Q1,Q3)表示,组间比较用Wilcoxon秩和检验;计数资料以n(%)表示,组间比较采用卡方检验或Fisher精确概率法检验。所有显著性检验均为双侧,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的基线资料、冠脉造影特点和介入特点纳入164例STEMI患者,其中COVID-19疫情组61例(37.2%),非疫情组103例(62.8%),平均年龄(58.7±11.7)岁,男性132例(80.5%),梗死部位为前壁75例患者(45.7%),表1。两组罪犯血管均以前降支和右冠脉为主,植入支架144例(87.8%),术后TIMI血流≤2级9例(5.5%)。二组基线资料和冠脉造影及介入特点差异无统计学意义(P>0.05),表2。
2.2 两组患者的STEMI救治时间与非疫情组相比较,疫情组系统延误指标FMC2D时间中位数(120 minvs. 78 min,P<0.001)、D2C时间中位数(67 minvs. 37 min,P<0.001)和D2D时间中位数(91 minvs. 61 min,P<0.001)均延长,FMC2D时间达标率(50.8 minvs. 71.8 min,P=0.007)和D2D时间达标率(47.5 minvs. 81.6 min,P<0.001)降低,而C2D时间中位数(22minvs. 21 min,P=0.24)2组无统计学差异;患者延误症状发作到FMC(S2FMC)中位数时间疫情组有缩短趋势(93 minvs. 135 min,P=0.49),差异无统计学意义;总缺血时间S2D中位数二组无统计学差异(251 minvs.220 min,P=0.51),图3。
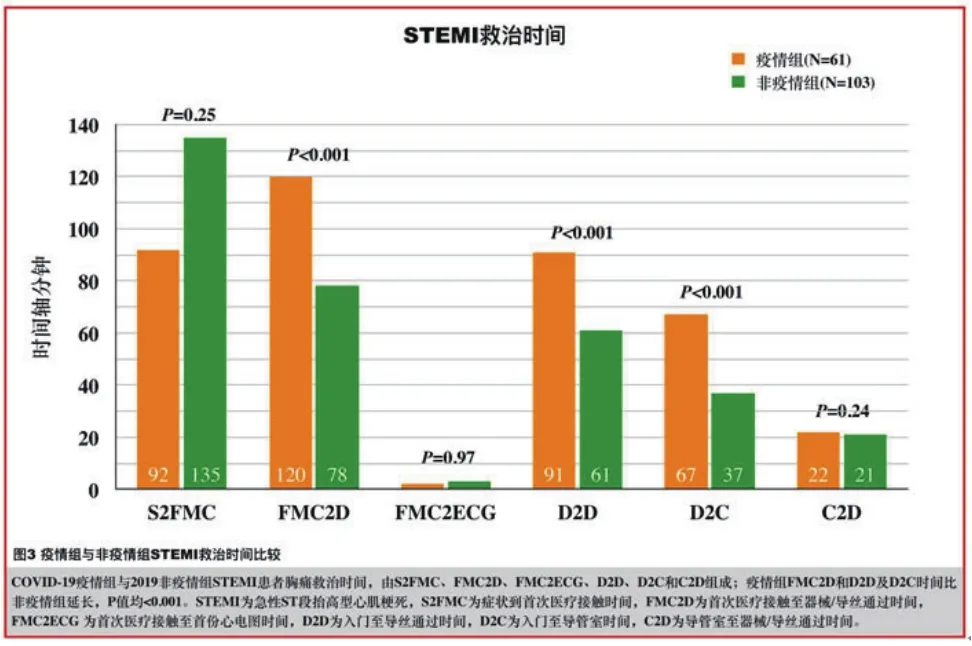
图3 疫情组与非疫情组STEMI救治时间比较
2.3 两组患者的院内结局疫情组患者心肌梗死面积指标CK峰值中位数(2393 μ/Lvs. 1645 μ/L,P=0.016)和CK-MB峰值中位数(199 μ/Lvs.135 μ/L,P=0.02)均高于非疫情组,心功能不全(KILLIP Ⅱ~Ⅲ级)发生比例更高(24.6%vs.5.8%,P<0.001),平均住院天数延长(5.7±2.9vs. 4.4±2.0,P=0.001);两组心源性休克和恶性心律失常的发生情况、院内MACCE事件的发生均无统计学差异。疫情组中2例发生BARC分型2级以上的上消化道出血,与非疫情组相比差异无统计学意义(3.3%vs. 0,P=0.27),表3。
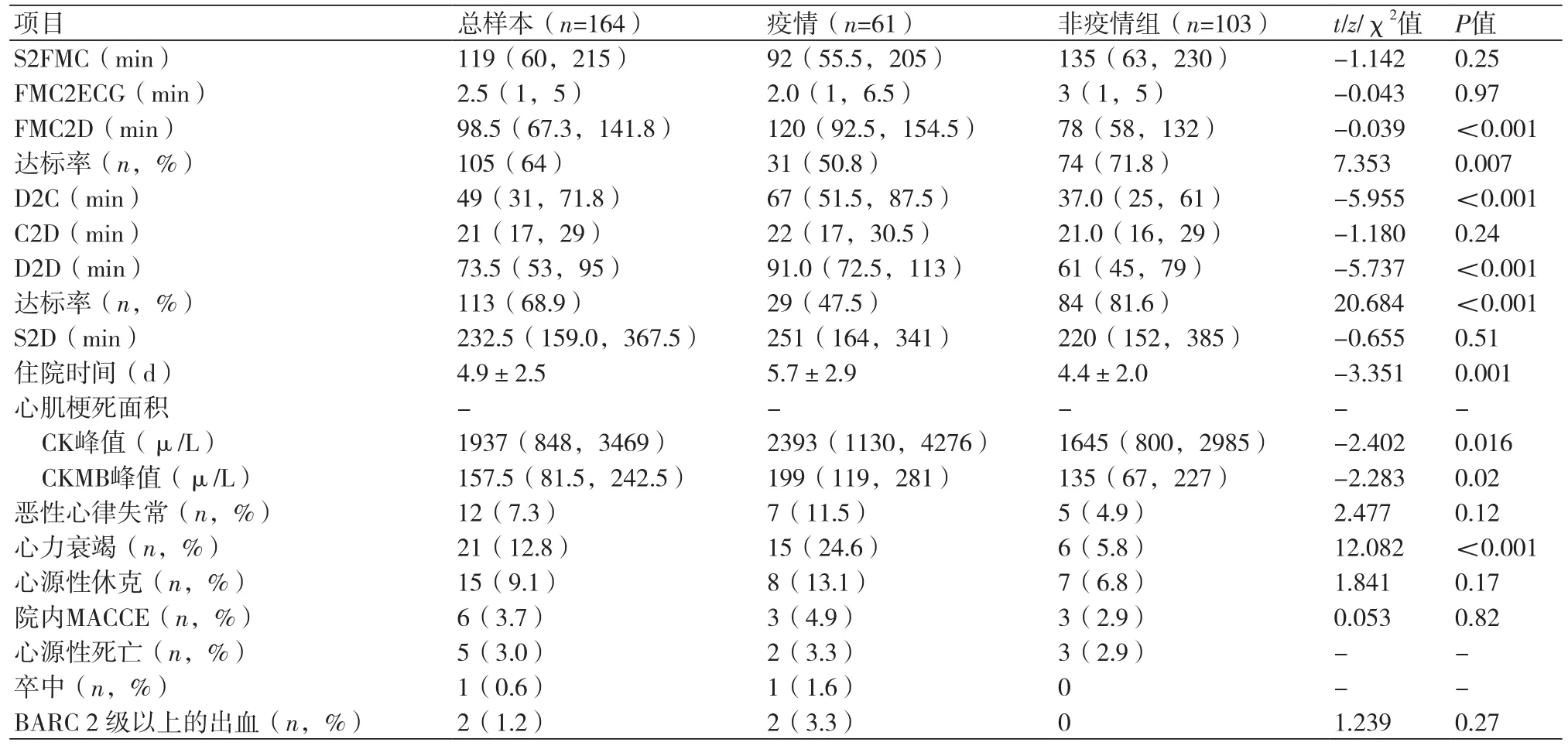
表3 疫情组和非疫情组救治效率和院内结局的比较
3 讨论
STEMI患者的救治目的是为了挽救更多濒临缺血死亡的心肌,从症状发作后的FMC到具备PCI条件医疗中心梗死相关动脉的开通,其中衔接的每一环节均至关重要;最大限度缩短总缺血时间S2D和就诊后的FMC2D时间是STEMI患者救治的客观评价参数。与患者自身延误(S2FMC)比较,系统延误即首次医疗接触后的延误更易被医疗机构的组织措施改善,而且是结局的预测因子之一[12]。
COVID-19疫情在全球迅速蔓延改变了STEMI患者的救治流程,因SARS-CoV-2病毒核酸检测时间较长,对非疑似患者最重要的环节为再灌注治疗前首选胸部CT扫描的筛查[13]。本研究入选的疫情组(非疑似COVID-19患者)与2019年同期接受PPCI的STEMI患者相比,系统延误指标FMC2D、D2C和D2D均延长,FMC2D和D2D达标率下降;疫情组的心肌梗死面积和院内急性心力衰竭的风险增加,导致住院时间延长;但术后TIMI血流分级、院内MACCE的发生与非疫情组相当。
来自香港小样本研究纳入[14]COVID-19疫情期间7例STEMI患者,结果显示系统延误D2D中位数时间110(93~142)min、C2D中位数时间33(21~37)min,患者延误即S2FMC时间中位数318(75~458)min,上述指标均较非疫情组延迟。本研究D2D时间中位数91(72.5,113)min,C2D时间中位数22(17,30.5)min比上述时间结果缩短,与非疫情组相比D2D时间延迟,而C2D时间二组无统计学差异。分析本中心系统延迟主要因素为再灌注治疗前以胸部CT扫描为主的COVID-19筛查环节;不同的是,本研究中C2D时间因受益于本区域的远程胸痛区域救治系统并未显示延长,因心脏专科医生依据远程传输的患者心电图信息迅速判定STEMI的诊断并一键式启动院内心脏介入团队,在多学科协作团队进行COVID-19筛查的过程中导管室已就位且术者穿戴好二级级以上的防护装备,节省了患者等待的时间延误。本研究患者自身延迟的指标S2FMC中位数时间92(55.5,205)min与非疫情组(93vs. 135,P=0.49)比较有缩短趋势,表明本区域STEMI患者从症状发作到寻求医疗救助时间受疫情影响,可能受益于疫情期间交通拥堵的改善。但疫情期间本区域STEMI患者救治人数较非疫情期间显著减少,提示部分STEMI患者有发病但未寻求救治的可能。
COVID-19暴发后,国内外共识推荐12 h内就诊的STEMI患者首选静脉溶栓治疗[7,15,16]。但近期意大利的一项研究发现COVID-19患者发生STEMI接受冠脉造影结果显示39.3%患者未发现冠脉阻塞,提示患者可能为模拟STEMI表现的心肌炎,应激性心肌病或冠脉痉挛、心肌损伤等[17],患者静脉溶栓不仅无益,反而可能导致出血并发症的发生。鉴于ST段抬高的诸多因素及COVID-19合并心肌梗死的复杂性,在COVID-19大流行期间有必要重新评估STEMI患者的有效管理策略,PPCI仍为感染低风险患者的首选方案[18]。
本中心所在区域为COVID-19首次疫情大流行期间的低风险感染区,基于已经成熟的胸痛远程微信区域救治平台联合多学科协作,对STEMI(排除疑似COVID-19感染)患者实施了以直接PCI治疗为主的救治,与2019年同期非疫情组相比较仅增加了院内心力衰竭的发生,未增加院内MACCE事件。充分结合区域的疫情控制现状,对中低风险区的COVID-19感染低风险STEMI患者PPCI,尽可能缩短FMC2D时间改善预后。
总之,COVID-19大流行期间基于远程区域和多学科协作除外疑似感染的STEMI患者接受PPCI,系统延误指标FMC2D和D2D显著延长,增加了心肌梗死面积、院内心力衰竭的发生,住院时间延长,但未增加心源性休克和院内MACCE事件。目前国内外尚缺乏有关COVID-19疫情暴发期中低风险区域除外疑似感染的STEMI患者直接PCI的大规模数据,本研究为单中心回顾性调查,研究样本量较小,可能导致选择偏倚;仅对比了院内终点事件,需进行院外随访评估疫情对远期预后的影响。因此,将来需整合多中心或多区域的数据评估疫情期间STEMI患者真实世界救治现状和对临床终点的影响。
(利益冲突 所有作者均声明不存在利益冲突,本文仅代表作者观点,与本刊无关。)
