宫颈细胞学阴性患者中HPV分型检测阳性结果的临床诊断价值
2021-08-17冯真真
冯真真,赵 琳,曹 倩
(中国人民解放军陆军第八十三集团军医院检验科,河南 新乡 453000)
美国癌症学会公布的2018年全球癌症统计数据显示,宫颈癌患者新增近57万例,发病率仅次于乳腺癌,位于妇科肿瘤第2位。宫颈癌发病与人乳头瘤病毒(HPV)持续感染密切相关,而有效筛查HPV可及时发现宫颈癌及其癌前病变,能有效防止宫颈癌的发生[1]。常规内窥镜检查等只依靠肉眼观察对于宫颈上皮内瘤变(CIN)和宫颈癌的诊断缺乏敏感性和特异性,目前应用最广泛的筛查方法是HPV分型检测和液基薄层细胞学检测(TCT)[2]。在实际工作中会有一些妇科医师对HPV分型检测的临床诊断价值认识不够,在宫颈癌筛查过程中只注重细胞学检查而忽视了HPV分型检测的重要性。本研究就HPV分型检测阳性结果在宫颈TCT结果为阴性患者中的临床诊断价值进行探讨。
1 资料与方法
1.1一般资料 选取2018年7月至2020年6月本院收治的行宫颈TCT结果为阴性而HPV分型检测阳性结果的患者213例作为研究对象,均接受阴道镜检查和病理学检查,患者年龄22~68岁,平均(43.23±5.06)岁。纳入标准:(1)均有性生活史;(2)无宫颈高级别病变(CIN≥Ⅱ级)及宫颈癌病史;(3)无宫颈锥切术史、宫颈截除术史及全子宫切除术史。本研究经本院伦理委员会审核批准。
1.2方法
1.2.1HPV分型检测 使用试剂盒配套HPV分型检测采样器和细胞保存液,由专业妇科医生采样送检。采用核酸分型检测试剂盒(荧光聚合酶链反应法)检测23种HPV-DNA亚型,试剂盒购自潮州凯普生物化学有限公司,并严格按试剂盒说明书操作,在上海宏石96-NP扩增仪上进行扩增分析。高危型HPV分型包含HPV16、18、31、33、35、39、45、51、52、53、56、58、59、66、68、73;低危型HPV分型包含HPV6、11、42、43、44、81、82。出现任一分型检测结果阳性视为HPV分型检测结果阳性。
1.2.2TCT 由专业妇科医生使用TCT采样器采集宫颈脱落细胞于专用细胞保存液中送检。通过TCT系统检测宫颈细胞并进行TBS描述性诊断,分为无上皮内病变或恶性病变(NILM)、不典型鳞状细胞、低度鳞状上皮内病变、高度鳞状上皮内病变和鳞状细胞癌5种类型。TCT结果以NILM视为TCT阴性结果。
1.2.3阴道镜检查及病理学检查 阴道镜下先后进行醋酸试验和碘试验,采集可疑病灶处组织进行多点活检。根据病理学检查结果分为宫颈炎、CIN(CINⅠ、CINⅡ、CINⅢ)和宫颈癌。病理切片由2名以上高年资病理医师进行判读,病理学检查结果分为正常、非特异性炎症、CINⅠ~Ⅲ级和宫颈癌。以CINⅡ~Ⅲ级视为高级别癌前病变。
1.3统计学处理 应用SPSS20.0统计软件进行数据分析,计数资料以率表示,组间比较采用χ2检验,采用logistic回归模型进行相关性分析。P<0.05为差异有统计学意义。
2 结 果
2.1HPV感染分型和宫颈组织病理学检查结果 213例患者中检出高危型HPV感染168例,其中高危型别感染率最高的是HPV16型(26.29%),其次是HPV53型(19.25%)、HPV52型(16.90%)和HPV58型(12.68%);检测到低危型HPV感染45例;各型HPV多重感染60例,单一型感染153例。见表1。 213例患者病理学检查结果为非特异性炎症146例(68.54%),CINⅠ15例(7.04%),CINⅡ 21例(9.86%),CINⅢ 18例(8.45%),宫颈癌13例(6.02%)。

表1 HPV亚型感染分布(n=213)
2.2HPV感染亚型在不同组织病理学分级中的出现情况及相关性 213例患者中检出CINⅡ+42例,其中24例伴HPV16型感染,8例伴HPV58型感染,4例伴HPV18型感染,3例伴HPV53型感染,2例伴HPV52型感染,1例伴HPV59型感染。见表2。HPV16型感染患者56例,其中有24例(42.85%)发生了CINⅡ+病变,HPV16型感染者CINⅡ+发生率显著高于HPV53、52、59型,差异均有统计学意义(P<0.05) ,而与 HPV58、18型感染患者比较,差异均无统计学意义(P>0.05)。HPV16型感染者患CINⅡ+的风险是非HPV16型感染者的3.738倍[优势比(OR)=3.738,P<0.05]。检出低危型HPV感染45例,病理学检测结果均为非特异性宫颈炎。
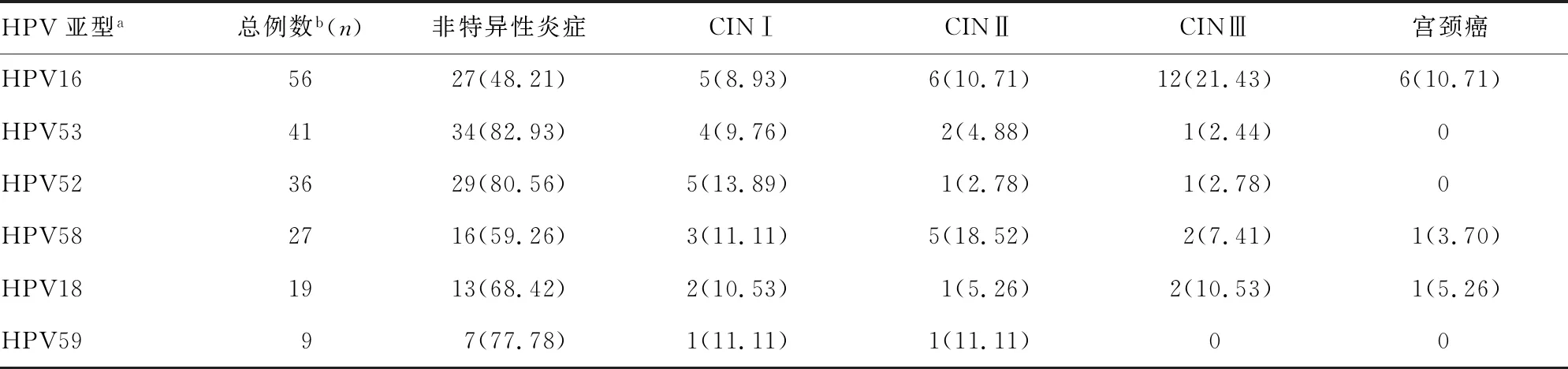
表2 HPV感染亚型在不同组织病理学分级中的出现情况[n(%)]
2.3HPV多重感染在不同组织病理学分级中的出现情况及相关性 213例患者中多重感染者60例(28.17%),病理学检查结果为CINⅡ+患者占20.00%(12/60);单一性感染患者中CINⅡ+发生率为26.14%(40/153)。单一性感染者CINⅡ+发生率与多重感染者相比,差异无统计学意义(P>0.05)。见表3。HPV多重感染与CINⅡ+发生率无关(P>0.05)。

表3 HPV多重感染在不同组织病理学分级中的出现情况[n(%)]
3 讨 论
近年来,女性宫颈癌发病率逐年升高,而CIN发展至宫颈癌需要时间较长,因此,对于宫颈癌早期有效筛查和积极的预防性措施尤为重要[3-4]。现TCT是宫颈癌及癌前病变的病理学筛查的主要手段[5],但TCT的影响因素较多,如临床标本采集、阅片者个人经验和主观因素等都会影响检测结果。因此,TCT达不到更好的筛查和诊治目标[6]。由于资源有限,阴道镜及病理学检查很难大范围用于宫颈病变的筛查中。而在宫颈癌及CIN的筛查中应用HPV病原体的分型检测可有效弥补上述病理检查的局限性[7-8]。
HPV感染是CIN及宫颈癌的一个主要病因[9]。被HPV感染后,多数女性在2年内便会被自身免疫系统所清除,而10%的女性可存在持续感染情况[10],进而导致CIN的出现。现已证实持续感染高危型HPV是导致癌前病变及宫颈癌发生的重要条件[11]。本研究结果显示,感染患者中高危型HPV感染者较多,且以HPV16、53、52、58、18、81型为主,与其他文献报道存在一定差异,因为在不同地域高危型HPV引发的感染占据的比例存在一定的差异[12]。本研究结果显示,HPV16、58、18型感染者CINⅡ+发生率显著高于其他型别(P<0.5),所以对致病力较高的HPV58型持续感染者在临床诊疗过程中为减少宫颈高级别病变的漏诊可直接转诊阴道镜检查。
本研究共检出HPV多重感染60例,感染率不随宫颈病变程度的加重而增加,且多重感染者与单一感染者相比CINⅡ+发生率未显著增加(P>0.05),CINⅡ+发生率与是否多重感染无关,而与HPV亚型的致病力相关。与王乐[13]认为多重感染与宫颈癌病变的程度无关的结论一致。
总之,高级别宫颈病变在TCT阴性而HPV检查阳性的女性患者中也有可能发生,宫颈癌的筛查仅依靠TCT可能出现漏诊,为提高筛查的准确性,需要TCT与HPV分型检测一起进行。对于首次查出HPV高危型的患者,应定期复查并加强随访,因为高危型HPV致病力强易引起持续性感染而导致宫颈CINⅡ+发生。建议首诊检查为致病力较强的HPV16、58、18型感染者应立即进行阴道镜检查。高级别宫颈癌发生的风险与HPV多重感染无关,但对伴致病力较强的HPV型别多重感染者应加强随访。