椎间孔镜下In-Space固定与PLIF传统融合内固定治疗单节段腰椎间盘突出症的临床价值
2021-08-13冯志杰
冯志杰
(唐山市第二医院老年骨科,河北唐山,063000)
后路腰椎减压融合术(posterior lumbar decompression and fusion,PLIF)是重建腰椎间盘突出症患者脊柱稳定性、恢复其生理序列、缓解疼痛的常用方式,但可能造成相邻节段退行性病变,影响腰椎稳定性,增加腰椎滑脱、小关节退变等发生风险[1,2]。经皮棘突间动态固定(In-Space)技术属非融合技术,可实现微创下置入,保留脊柱生物力学功能及手术节段运动功能,在维持脊柱稳定性的同时可避免传统刚性融合缺陷;且手术经椎间孔镜下髓核摘除、减压,已被证实有较高的微创价值[3]。但In-Space技术与PLIF手术的疗效比较,目前鲜有报道。本科将In-Space技术用于治疗单节段腰椎间盘突出症,相较于传统PLIF而言,获得了更为满意的短期疗效,现报告如下。
1 资料与方法
1.1 一般资料
回顾性收集2016年10月~2018年7月本科收治的89例单节段腰椎间盘突出症患者资料。入选标准:①术前经影像学证实伴神经根管、中央管或椎间孔狭窄,X线片证实腰椎活动度超过10°,诊断明确为单节段腰椎间盘突出症;②伴不同程度腰背痛,单侧或双侧下肢放射性疼痛及神经源性跛行;③保守治疗12周无效;④接受In-Space固定或PLIF传统融合内固定;⑤至少完成1年随访调查,资料完善。排除标准:①有腰椎手术史;②严重骨质疏松,或腰椎肿瘤,以及合并腰椎感染、骨折者;③严重脊柱畸形或侧弯,或腰椎滑脱Ⅲ度以上;④棘突或椎板发育异常。按治疗方式分为A组(In-Space固定,n=47)与B组(PLIF传统融合内固定,n=42)。两组基线情况对比差异无统计学意义(P>0.05,表1)。
1.2 手术方法
A组应用椎间孔镜下In-Space动态固定,患者俯卧位,腰部垫枕、维持后正中线与手术床面平行,透视下确定并标记责任椎间隙,以病变椎间盘上侧、脊柱后正中旁开12~15 cm处作为进针点,透视确定针尖位于椎弓根中心连线,应用1%利多卡因皮下至肌层穿刺麻醉,切开皮肤约8~10 mm,穿刺点与躯干矢状面呈15°左右,经侧后肌群刺入责任椎间隙纤维环,正位透视观察穿刺针位于同侧椎间隙关节突外侧缘,侧位位于椎间隙后侧1/4处近椎体上缘处后,向椎间盘中心注射造影剂(2 mL)+亚甲蓝(1 mL)混合液共3 mL,行椎间盘造影,再次确认责任椎间隙,亚甲蓝染色。置导丝,沿导丝送入套管,遇骨性组织时环钻扩孔,直至插入纤维环2 cm处,置入椎间孔镜(德国Joimax公司,THESSYS椎间孔内镜系统),摘除髓核,探查神经根,切除神经根周围染色突出组织。射频止血,封闭,退外套管。扩大椎间孔镜切口至15 mm,侧位透视下置入导针,平行于终板,垂直于矢状面,进入棘间,逐级扩张套筒,直至接触棘突上下侧,透视指导下置入In-Space棘间动力装置(瑞士Synthes公司),定位中线,C臂透视下位置满意后打开侧翼,撑开棘间。反复冲洗创口,置管引流,关闭切口,无菌敷料包扎。B组应用传统PLIF融合内固定手术。

表1 两组基线情况对比
A组术后绝对卧床3 d,3 d后佩戴保护腰围下床活动,循序渐进开始腰背肌功能锻炼,术后4周去保护腰围后正常活动,6周内避免提重物、弯曲、扭转等操作;B组绝对卧床1周,12周后去保护腰围正常活动。两组术后均持续应用抗菌药物5 d预防感染,术后1~2 d后拔出引流管。术后两组均随访12~15个月,平均(13.56±2.36)个月。
1.3 观察指标
①统计两组手术时间、术中出血量、术后引流量、卧床时间、住院时间,统计手术并发症发生率;②术前和术后随访期间,应用VAS评分评估患者疼痛程度,应用日本骨科协会下腰痛评分(Japanese orthopaedic associationscores,JOA)、Oswestry障碍指数(Oswestry disability index,ODI)[4]评估患者腰椎功能的变化。④术前、术后12个月均行腰椎X线片检查,测定相邻节段腰椎活动度(range of motion,ROM)的变化[5],并测定手术前后椎间隙高度的变化。
1.4 统计学方法
2 结果
两组患者手术时间相近(P>0.05);A组术中出血量、术后引流量少于B组,卧床时间及住院时间均短于B组,差异有统计学意义(P<0.05,表2)。A组术后发生尿储留1例,患肢乏力1例,总发生率4.26%;B组术后发生椎间隙感染1例,尿储留3例,患肢乏力3例,硬脊膜撕裂3例,神经根刺激1例,总发生率26.19%,A组的手术并发症发生率显著低于B组,差异有统计学意义(P<0.05)。
两组患者术后不同时间的VAS评分、ODI指数均显著低于术前(P<0.05),JOA评分均显著高于术前(P<0.05);组间比较,A组术后术后1周、1个月、3个月的VAS评分显著低于B组(P<0.05),术后3、6、12个月的ODI指数评分显著低于B组(P<0.05),术后3、6个月的JOA评分显著高于B组(P<0.05),见表3-4。
术前,两组ROM、椎间隙高度比较差异无统计学意义(P>0.05);术后12个月,A组相邻节段ROM显著低于B组(P<0.05),椎间隙高度显著高于B组(P<0.05,表5)。

表2 两组手术情况对比
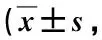
表3 两组手术前后不同时间VAS评分比较分)

表4 两组手术不同时间JOA、ODI指数比较

表5 两组术前及术后12个月腰椎稳定性比较
3 讨论
PLIF是治疗腰椎退行性疾病的经典术式,早期常广泛用于腰椎间盘突出、腰椎管狭窄症患者治疗中,减压效果确切[6,7],但远期易出现相邻节段退变,影响腰椎功能[8];此外,PLIF术中需大面积解剖椎旁软组织,手术创伤大,术中出血量大,同时术中长时间牵拉椎旁肌,大部分患者术后主诉腰痛[9]。随着非融合固定技术的发展,棘突间撑开装置逐渐用于腰椎不稳、腰椎间盘突出等腰椎退行性疾病治疗中,通过将责任节段撑开,避免过度后伸,增加椎间隙高度,尽可能降低椎间盘及小关节负荷,维持脊柱稳定性;同时可保留棘突肌肉附着处,尽可能保护椎旁肌,降低组织损伤,减轻术后疼痛程度[10]。但既往行棘突间撑开装置置入时,对腰椎后方韧带结构及部分棘突骨质可能造成不同程度的破坏,有内固定移位、松动等可能性,或增加棘突骨折发生风险[11]。而In-Space棘突间动力装置可经外侧入路送入,术中无需剥离及牵开棘突旁肌肉,术中无需切除棘突骨质,仅需对棘间韧带穿孔,尽量保留了脊柱后方解剖结构的稳定性,有助于脊柱屈伸控制[12]。本研究中A组患者选用In-Space装置置入,同时辅助应用微创椎间孔镜技术,通过小切口建立工作通道,经后外侧入路,减少了传统PLIF术式经后正中入路对脊柱后柱结构的破坏,可减少神经根损伤发生风险。结果发现,A组术中出血量、术后引流量较B组少,卧床时间及住院时间均较A组短,这与王旭阳[13]研究结论存在相似,考虑主要由于A组患者在椎间孔减压后,经孔道微创置入In-Space装置,无需剥离椎旁肌,减少了对腰椎后方结构的破坏,对组织创伤小、术中出血少,可缩短患者术后卧床及住院时间,促进其康复。
同时,A组术后不同时间VAS评分较B组低,腰椎功能JOA、ODI指数的改善效果均优于B组,提示椎间孔镜联合In-Space的临床效果显著。笔者分析其原因为:椎间孔镜联合In-Space技术既可充分减压、解除神经根压迫,同时适当撑开置入间隙,最大限度保留了脊柱动静力,稳定了解剖结构,维持了脊柱后方结构稳定性,可促进术后腰椎功能恢复[14]。此外,A组整体手术并发症发生率低于B组,随访12个月,相邻节段ROM无明显改变,且低于B组;同时术后12个月椎间隙高度丢失程度低于B组。结果表明,椎间孔镜联合In-Space技术可减少手术并发症发生风险,利于保持腰椎活动度、提高脊柱稳定性,用于治疗单节段腰椎盘突出症有较高的可行性。因此,笔者主张对符合指征的单节段腰椎盘突出症患者应用椎间孔镜下In-Space动态固定治疗,以提高术后脊柱稳定性,减少椎间隙高度丢失,减轻患者术后疼痛感,降低并发症发生风险。
