无机牛骨基质联合自体骨用于上颌窦底提升术中的临床评估
2021-08-10马世春杨丽俊马语韩刘婷婷
马世春 杨丽俊 马语韩 刘婷婷
牙列缺失患者未经治疗前牙槽骨逐渐吸收,上颌窦发生气化改变,随着时间的增加,其萎缩程度越来越严重[1]。对于有种植牙需求且有严重萎缩的上颌牙列缺失患者,临床上常给予骨增量术,保证患者种植体与修复体的稳定性。上颌窦提升术是一种临床常用修复上颌后部的治疗技术。该术可根据剩余牙槽骨的高度,选择从不同入路途径开展手术并行同期种植或延期种植技术,从而治疗本病症。临床上为提高植入体的存活率,多在术中增加植入材料,其中自体骨为常见材料[2]。有研究表明,自体骨植入后种植体有较高的存活率,但自体骨供区多存在受损病变的风险[3]。随后有研究发现,牛骨可替代人体骨组织,应用于增量手术中,且其种植体存活率与自体骨相当[4]。为此,本研究将于上颌窦底提升术中应用无机牛骨基质联合自体骨,探讨两者联合对患者的临床影响。现报道如下。
资料和方法
1.一般资料:选择2015年1月至2018年10月在我院就诊的上颌牙列缺失患者59例(共87个位点),且上颌窦底至少有高1~3mm牙槽骨患者行上颌窦底提升术。采用随机数字法将患者分为A(n=19)、B组(n=20)、C组(n=20)。其中A组患者男10例,女9例;年龄19~77岁,平均(55.68±7.16)岁、剩余骨高度(2.44±0.74)mm、缺牙时间(1.54±0.52)月,28个位点;B组患者男11例,女9例;年龄18~75岁,平均(55.12±7.12)岁、剩余骨高度(2.38±0.71)mm、缺牙时间(1.58±0.54)月,29个位点;C组男12例,女8例;年龄18~78岁,平均(56.35±7.32)岁、剩余骨高度(2.52±0.70)mm、缺牙时间(1.56±0.50)月,30个位点。三组患者性别、年龄、剩余骨高度、缺牙时间一般资料比较无显著差异(P>0.05),有可比性。本研究遵循伦理原则(医学伦理审批号:),每位研究对象在知情状况下签署同意书。纳入标准:①年龄≥18岁;②上颌骨萎缩牙槽骨为Ⅴ类的牙列缺失者;③剩余牙槽骨至少为1~3mm;④同意上颌窦底骨增量提升后植入种植体者;⑤缺牙时间>1.4个月者。排除标准:①每日吸烟超过20支者;②口腔卫生较差(全牙菌、出血指数超过20%)、牙周疾病、黏膜疾病、磨牙严重者;③糖尿病患者餐后2h和空腹血糖超过正常临界值者;④上颌窦、头颈部有肿瘤、放疗史者;⑤有种植、手术禁忌症者。
2.方法:术前使用普爱医疗的PLX3000A型口腔数字化X射线拍摄患者牙缺失区的根尖片,测量牙槽嵴与上颌窦底的距离,以便选择相应的种植体。所有患者手术由经验丰富的口腔医师完成。
所有患者采用相同厂家、规格、剂量的麻醉、抗菌等药物,局麻后作牙槽嵴顶切口,并于近远中处分别作垂直切口,将全厚梯形瓣翻开,将其侧壁骨面完全显露后,于其侧壁进行开窗。使用专业工具磨去骨皮质,使用Summers骨凿经骨凿提升上颌窦底黏膜,并对其进行保护,再逐级制备种植位点后。A组患者给予从自身下颌升支处取自体骨,用研磨器磨成颗粒状植入;B组给予0.25~1mm颗粒的100%无机牛骨基质(Bio-Oss,Geistlich Biomaterials,Wwolhusen,Switzerland)植入;C组给予80%无机牛骨基质联合20%自体骨植入。随后植入由口腔医师根据牙槽嵴与上颌窦底的距离选择的种植体(CLC Conic)潜入式植入,种植体植入后骨缺损处植入骨材料。在侧壁开窗处覆盖可吸收Collagen Block猪胶原膜(北京湃生生物科技有限公司),用4-0水平式与5-0单独缝合切口,术中监测患者生命体征。术后24h复诊,查看患者有无软组织肿胀、感染、渗血及其他不适症状。上述使用材料购于广州爱斯比牙科耗材有限公司。
术后冰敷创口,给予止痛片缓解术后疼痛,从患者术后72h后使用0.12%氯已定漱口,用氯已定凝胶2次/d,14d。术后10~14d拆线,嘱咐患者术后口腔保持卫生并进行口腔卫生教育,术后1、3、6、8、9、12个月复查。术后8、9个月分别安装愈合基台和临时冠,负重6个月后,更换金属烤瓷冠,期间均用螺丝固定。随访5年,随访率100%。
3.观察指标:于种植体安装时、安装临时冠时、负重6个月后使用金属手柄测量结果示无明显松动,无牙龈红肿、疼痛、异常感觉及X线片示种植体周围无透射区,种植体形态、色泽正常为种植体成功即存留;患者按时安装修复体或种植体未引起修复结构失败均为修复成功;记录患者生物术中、术后出现的并发症,包括上颌窦黏膜穿孔、鼻窦炎、种植体周围炎、周围黏膜等;修复并发症:对修复体支持进行评价,明确种植处是否存在种植体折断或修复体组件受损、上部结构缺失等情况并记录。
影像学医师在不知分组情况下于患者术后9个月、15个月采用数字化X射线平行拍摄根尖放射线片,测量种植体周围边缘骨水平和移植骨高度。种植体周围边缘骨水平测量:基台连接面至最冠侧骨与种植体接触点的近远中点测量,取其平均值。移植骨高度测量:最冠侧移植骨与种植体接触点至上颌窦底。测量时均为种植体长轴沿种植体近、远中面的平行面进行。种植体失败病例于种植体拔除前平行拍摄X片。
采用视觉模拟评分法(visual analogue scale,VAS)于患者术后7d内进行疼痛评分,最低分为0分表示无痛,最高分10分表示剧烈疼痛。并记录7d内患者止痛药物使用量。
4.统计学分析:采用SPSS 22.0软件包进行数据分析,患者平均植入种植体数量(颗)、种植体长度(mm)、种植体直径(mm)和疼痛评分(分)采用单因素方差分析(F)比较;种植体植入总数(颗)和服用止痛药情况[n(%)]采用卡方检验比较;种植牙的累积存留情况采用kaplan-meier作图;边缘骨水平和移植骨高度采用重复测量方差分析。P<0.05为差异有统计学意义。
结 果
1.各组患者的种植体基本情况:三组患者平均植入种植体数、种植体植入总数、种植体长度、直径均无显著差异(P>0.05);见表1。
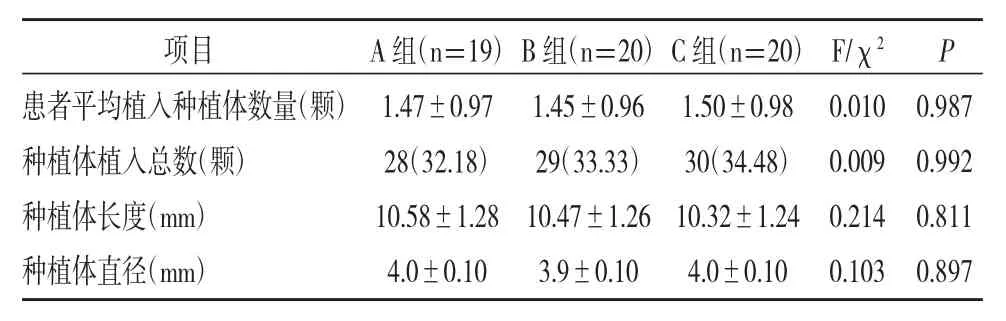
表1 各组患者的种植体基本情况
2.各组患者种植体存留情况及并发症率比较:随访5年中,A组生物性因素15.79%(3/19)、修复性因素15.79%(3/19),总并发率31.58%(6/19),B组生物性因素15.00%(3/20)、修复性因素10.00%(2/20),总并发率25.00%(5/20),C组无生物性因素、修复性因素10.00%(2/20),总并发率10.00%(2/20);C组患者种植体并发症发生率明显低于A、B组(χ2=13.636,P=0.001),A、B组患者种植体并发症发生率无明显差异(χ2=0.893,P=0.345)。A组种植体失败共8颗、存留20颗(71.43%)、B组种植体失败共7例、存留22颗(75.86%)、C组种植体失败共3例、存留27颗(90.00%);C组种植体存留率明显高于B、A组(χ2=11.957,P=0.003),A、B组种植体存留率无明显差异(χ2=0.406,P=0.524);见表2、图1、2。
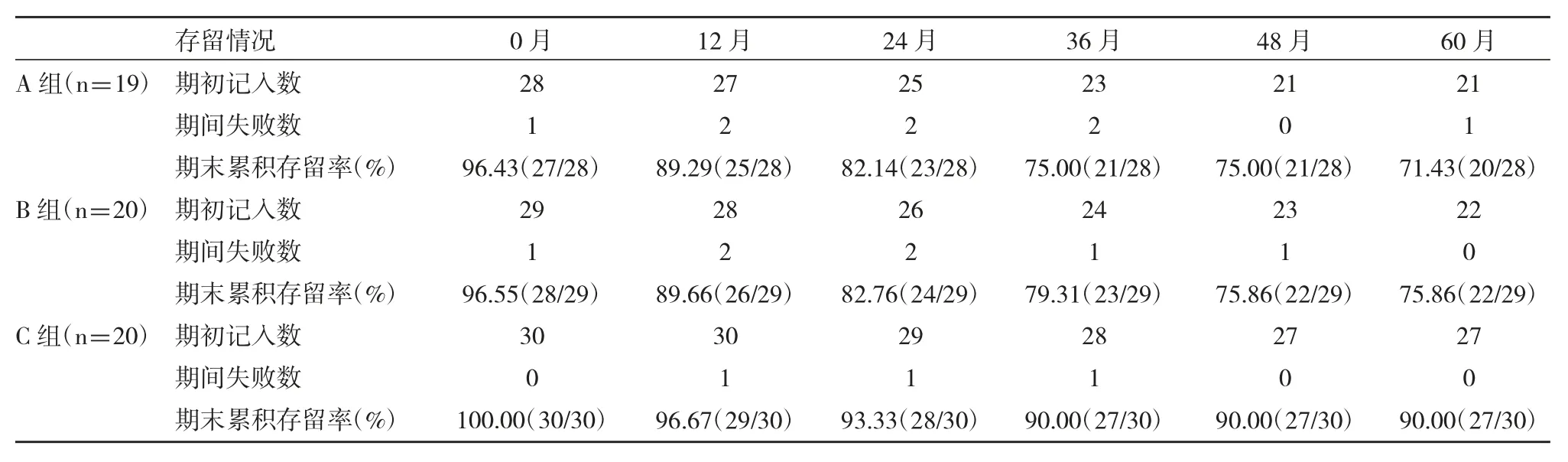
表2 种植体存留情况
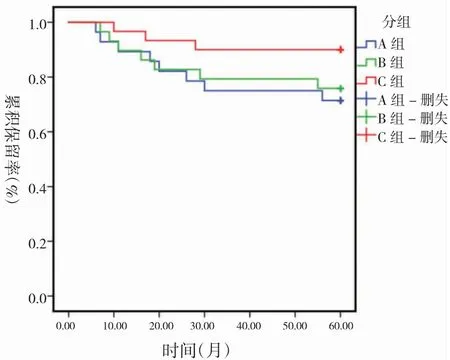
图1 种植体生存曲线图
3.各组患者疼痛、服用止痛药情况比较:C组患者术后第2、6、7d服用止痛药率低于A、B组(P<0.05);三组患者疼痛评分及其余服用止痛药率均无显著差异(P>0.05);见图3。
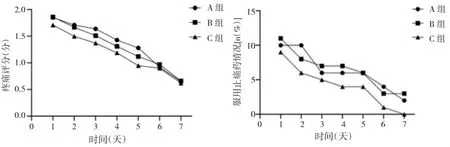
图3 三组患者术后第1~7d疼痛、服用止痛药情况
4.各组患者种植体周围边缘骨水平和移植骨高度比较:三组患者种植体周围边缘骨水平和移植骨高度水平均无显著差异(P>0.05),见表4。
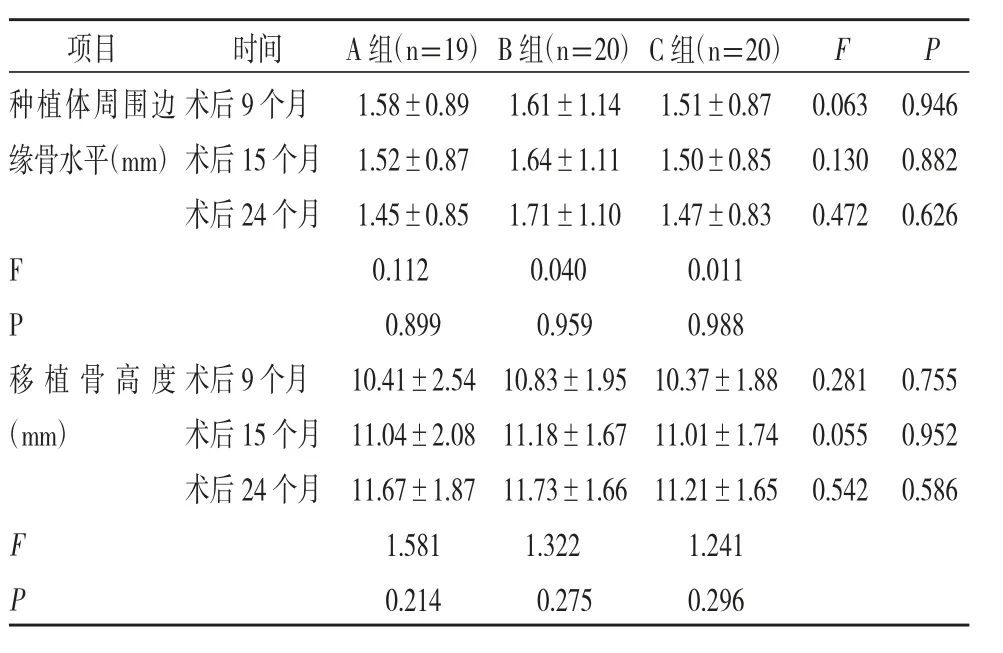
表4 各组患者种植体周围边缘骨水平和移植骨高度比较
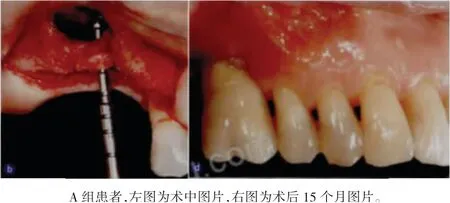
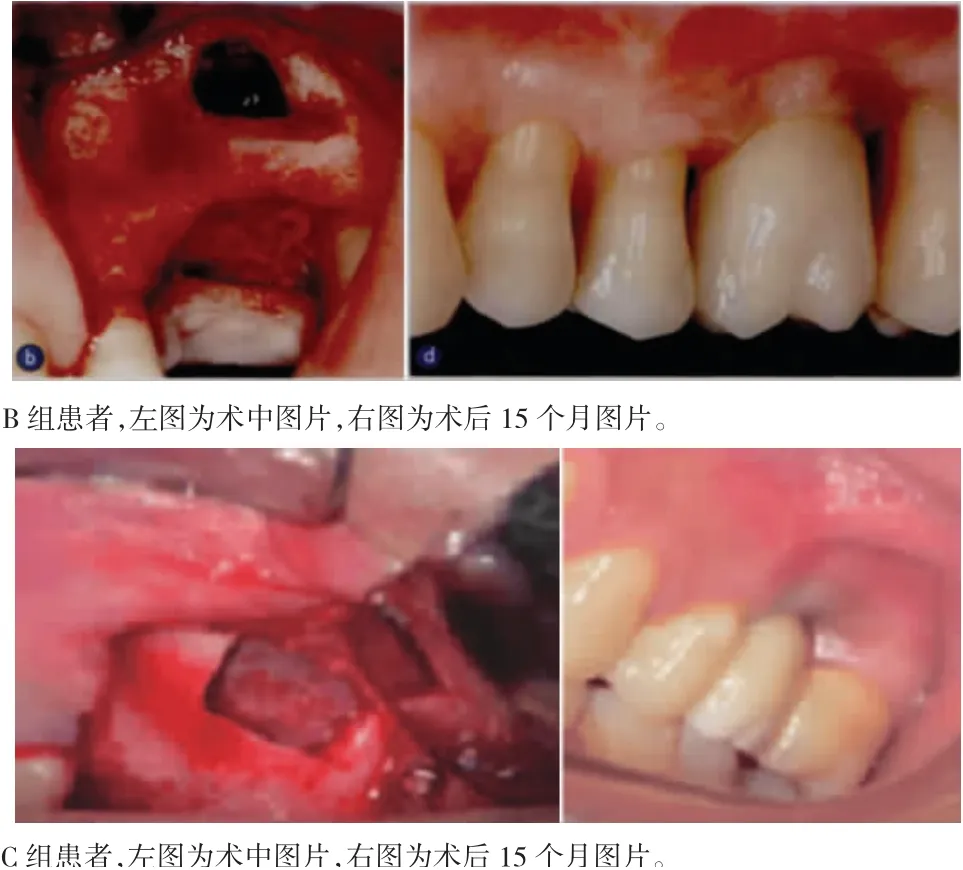
图2 三组患者术前、术后即刻、术后6个月、15个月X线图像
讨 论
无机牛骨基质与自体骨是上颌窦外侧壁法开窗提升术的植入材料。自体骨为患者自身骨组织粉碎后的植入材料。有研究用β-磷酸三钙与自体骨(取于髂嵴处)于上颌窦提升术应用,两种植入材料从组织学、形态学上无明显差异[5]。无机牛骨基质是牛骨内一种碳酸盐磷灰石结晶体,经处理后去除蛋白、有机成分的植骨材料。研究证实,无机牛骨基质材料对预防窦膜穿孔有较大的临床效益,但效益有限[6]。有研究认为,自体骨与无机牛骨基质联合可能有助于提高种植体成功率[7]。Alayan J等人[8]报道,采用自体骨联合无机牛骨基质治疗1年半内种植体成功率为92.32%,并发率为7.68%。有学者行2年随访研究,自体骨联合无机牛骨基质治疗种植体成功率94.65%,并发率为5.35%[9]。上述与本研究结果相近,本研究2年内种植体存留率93.33%,5年存留率为90.00%,并发率为10.00%,与国外最新研究报道相比,成功率偏低,并发症率偏高,可能是纳入标准及病例数差异有关。且无机牛骨基质联合自体骨组患者种植体存留率均高于仅自体骨或无机牛骨基质植入材料治疗者,总并发症率低于仅自体骨或无机牛骨基质植入材料治疗者;表明无机牛骨基质联合自体骨植入材料可提高患者种植体存留率,减少并发症发生率。A组中有6例失败,是因随访过程中出现生物性(1例患者术后3个月出现种植体周围黏膜炎,1例患者术后24个月出现种植体周围黏膜炎,1例术后36个月出现种植体牙龈红肿、伴疼痛)、修复性(1例患者术后11个月出现上冠部结构缺失,1例患者术后36个月种植体松动,1例60个月种植体组件受损)并发症导致,B组中有5例失败,是因随访过程中出现生物性3例(1例患者术后28d出现牙龈红肿、伴疼痛,1例术后24个月出现种植体周围黏膜炎,1例患者术后36个月出现种植体周围炎)、修复性2例(1例患者术后49个月出现种植体裂痕,1例57个月后种植体组件受损)并发症导致,C组中有2例失败(1例患者术后12、24个月出现种植体松动,1例36个月后出现种植体上部结构缺失)因。
有研究表明,好的植入材料更能通过上颌窦提升术提升患者上颌窦[10]。上颌窦抬高的目的主要是增高植入区的骨高度,有助于牙种植体植入修复支撑,从而修复牙缺损。有研究发现,无机牛骨基质、自体骨材料能减缓种植体周围边缘骨水平和移植骨高度水平变化[11]。有研究对后牙上颌骨骨萎缩和垂直骨高度低于4mm的患者应用无机牛骨与自体骨复合植入,结果显示患者新骨量形成高,种植部分有足够的稳定性,存活率超过90%[12]。另有研究分别对患者应用无机牛骨基质物与自体骨移植物进行上颌窦提升,结果显示牛骨基质种植体失败2例,自体骨未见失败,且两组的周围边缘骨与垂直骨高度水平无显著差异[13]。与本研究结果相似,三组种植体周围边缘骨水平和移植骨高度水平均无明显差异,可能与本文纳入研究患者剩余基底骨量有关。有研究表明,仅无机牛骨基质或自体骨治疗与牛骨结合自体骨植入治疗相比,牛骨结合自体骨治疗者有较高的骨形成率,所有种植体均有临床稳定性;可是两种材料相结合使用能提高诱导新骨形成效果,从而有利于种植体植入[14]。由于个体间上颌后牙区的皮质骨厚度、骨密度与宽度间有所差异,为提高材料与种植体的接触率更高,本文无机牛骨基质与自体骨结合植入比例为4∶1,发现该比例既能提高与种植体的接触率,又能相对减少自体骨治疗者的骨供区受损程度。本文患者术后服用止痛药情况中无机牛骨基质联合自体骨治疗者术后第2、6、7d服用止痛药率低于仅无机牛骨基质或自体骨组,其余均无显著差异。疼痛评分分析中发现,三组整体疼痛评分无显著差异,但术后第2d~7d间,C组患者疼痛评分稍低于A、B组;表明无机牛骨基质联合自体骨材料可减缓患者疼痛情况,减少服用疼痛药数。可能与两种材料结合促进新骨形成,能明显减少患者疼痛有关[15]。本研究样本量小,受较大局限,需扩大样本后证实。
综上所述,无机牛骨基质联合自体骨材料能提高上颌窦底提升术的种植体存留率,减少并发症发生率,减少止痛药服用及疼痛评分,对种植体周围边缘骨水平与移植骨高度有一定改善作用。
