GBR术联合种植对美学区前牙缺损患者牙槽骨吸收量的影响
2021-08-10彭莎莎刘正彤
周 翔 彭莎莎 刘正彤
随着社会的进步以及生活水平的提高,人们对于自身的外貌和美观更加重视,美学区也就是颜面部的前端,当患者的美学区出现牙缺损时,严重的威胁患者身心健康[1,2]。通常美学区前牙缺损通常是由外伤、牙周炎、根尖周炎等因素所引起,患者均会表现为一定程度的牙槽嵴高度或者宽度的丢失,这也导致了前牙美学区种植牙修复难度大幅升高[3]。目前对于美学区前牙缺损的主要治疗方式是种植牙技术,不仅能够为缺损牙部位提供有力的机械支持,还能够满足患者对于美观的要求,但是大部分患者均存在一定的牙槽骨吸收和损伤,因此大幅增加了种植牙技术的难度[4]。引导骨组织再生术(guided bone regeneration,GBR)技术是将屏障膜放于软组织以及骨缺损位置之间创立一个生物屏障,阻碍结缔组织细胞以及上皮细胞进入骨缺损位置,达到缺损部位的骨修复性再生。但是目前对于GBR术的运用较少[5]。因此本研究选取我院收治的78例前牙缺损患者临床资料进行分析,以研究GBR术联合种植对美学区前牙缺损患者牙槽骨吸收量的影响。
资料和方法
1.一般资料:选取2016年1月至2020年1月我院收治的78例前牙缺损患者作为研究对象,纳入标准:①患者符合《口腔修复学》[6]中美学区前牙缺失诊断标准;②患者植入的种植牙长度在12mm以上;③患者年龄均>18岁;④患者资料完整;⑤患者精神意志正常。排除标准:①患者存在深覆牙合以及深覆盖者;②患者存在免疫系统疾病;③患者存在严重肝功能、心功能不全;④患者存在肾、胃、脾等重要器官障碍;⑤患者为妊娠期女性;⑥患者中途退出;⑦患者合并重度牙周炎。采用随机数字表法分为实验组(n=39)和对照组(n=39),实验组患者39例,男性20例,女性19例,年龄20~64岁,平均年龄(42.21±5.47)岁,文化水平:小学:5例,初中6例,高中14例,大学及以上14例。对照组患者39例,男性19例,女性20例,年龄20~63岁,平均年龄(41.14±5.39)岁,文化水平:小学:5例,初中5例,高中15例,大学及以上14例,两组患者性别、年龄、文化水平等一般资料差异不具有统计学意义(P>0.05)。本研究所有患者及其家属知情且签署知情同意书,本研究已经我院伦理委员会批准。
2.方法:两组患者均在口腔、颜面部常规消毒后进行手术,采用阿替卡因进行局部浸润麻醉。待麻醉效果达到后,将切开牙槽嵴顶切开,以缺牙区两侧行一道角型切口,随后翻开粘骨膜瓣,以小球钻顶点,在常规扩孔后,制作种植窝,并植入种植体,将螺丝装入后并关闭。实验组患者在鼻底部刮微量自体骨,和Bio-oss骨粉混合后一并放入种植体的唇侧,在填充完毕后,将Bio-gide胶原膜制作成大于植骨边缘部分2毫米的形状,并将其覆盖于植骨区,随后将剩下的膜再次进行覆盖,采取龈瓣游离减张后,进行严密缝合。两组患者在术后部位采用加压包扎24小时,术后均给予常规消炎治疗,并在2周左右拆线。期间患者需要保持口腔卫生。手术处于的软组织炎症消除后,进行临时义齿修复,组织面稍作调整。在术后2周左右,到院复诊,检查患者伤口的愈合效果,进行拆线,如果出现炎症则接受口服消炎药治疗。术后6个月再次到院,进行CBCT检查,对患者的牙槽骨进行检查,手术区域采取阿替卡因浸润麻醉,进行二期手术治疗,在牙槽嵴顶切开,装入螺丝并封闭,旋入愈合帽。2周后,取模,在基台上进行临时冠修复。实验组患者在3周左右再次到院完成冠周软组织成形术。
3.观察指标:对比两组患者手术前后1h种植区牙槽骨骨壁厚度;对比两组患者术后半年牙槽骨吸收量;对比两组患者手术前后半年红色美学评分。
(1)对比两组患者手术前后1h种植区牙槽骨骨壁厚度:在患者手术前、术后1h时,采用口腔CBCT机进行扫描,对患者种植体颈部根方1mm、7mm、10mm点位和种植体长轴垂直面的厚度。
(2)两组患者术后半年牙槽骨吸收量:在患者术后半年,到院采用口腔CBCT机进行扫描,将CBCT图像内种植位点种植体周围牙槽嵴顶与种植体顶部的垂直距离为a,将CBCT图像内种植体的长度为b,牙槽骨高度即为c,根据公式c/a=a/b,牙槽骨吸收量则是术后牙槽骨高度与现在牙槽骨高度之差。
(3)两组患者手术前后半年红色美学评分对比:在患者手术前后半年,采用红色-白色美学标准(PES)评分标准,包括5个指标,每个指标总共2分,PES满分为14分,PES≥12分记为最完美美学效果;PES:8~11分记为美学效果满意;PES<8分记为美学效果较差。
4.方法:SPSS20.0进行统计分析。年龄、牙槽骨骨壁厚度、牙槽骨吸收量、PES评分资料以(±s)的形式表示,组间采用独立样本t检验、组内均采用配对样本t检验;性别、文化水平、脑卒中类型、脑电图异常率计数资料以“%”表示,组间比较采用χ2检验,记P<0.05为差异具有统计学意义。
结 果
两组患者性别、年龄、种植体数量、种植体牙位、不同种植体牙位牙槽骨厚度等一般资料差异不具有统计学意义(P>0.05),见表1。
表1 两组患者一般资料对比(±s,[n(%)])
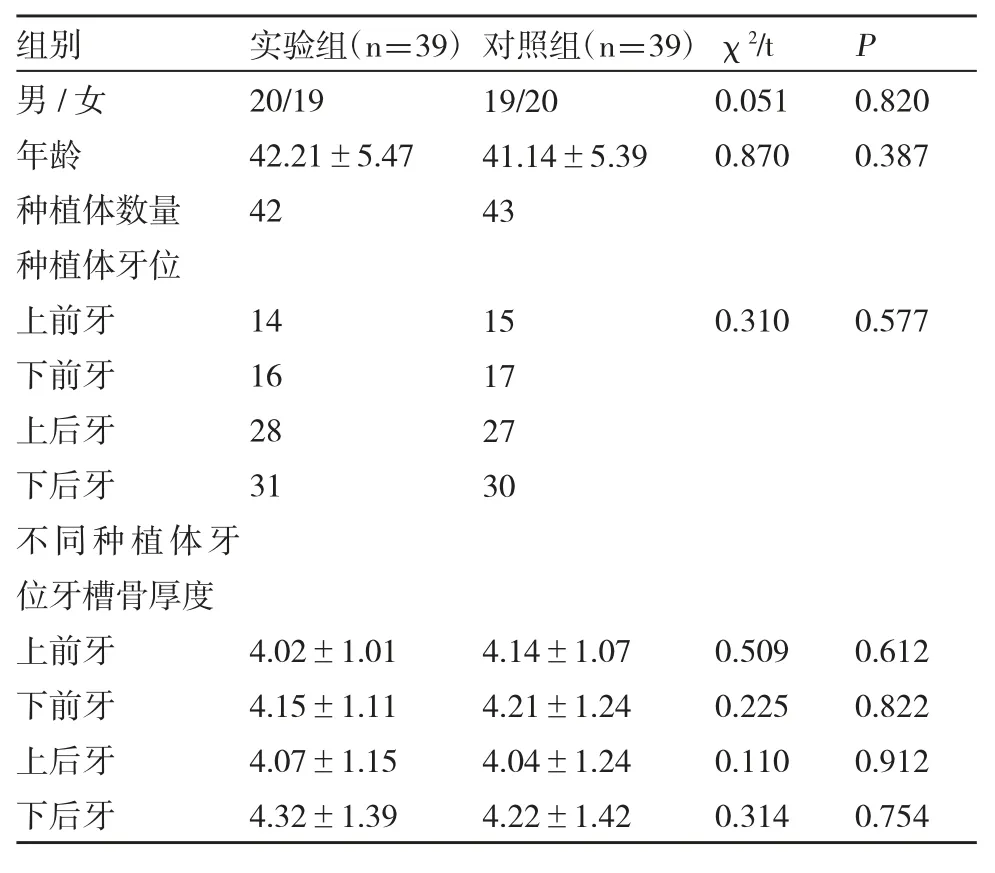
表1 两组患者一般资料对比(±s,[n(%)])
?
两组患者手术前种植区1mm、7mm、10mm牙槽骨骨壁厚度差异不具有统计学意义(P>0.05);两组患者治疗后,牙槽骨骨壁厚度均升高,且相比于对照组,实验组1mm、7mm、10mm牙槽骨骨壁厚度显著更高,差异具有统计学意义(P<0.05),见表2。
表2 两组患者手术前后1h种植区牙槽骨骨壁厚度对比(±s)
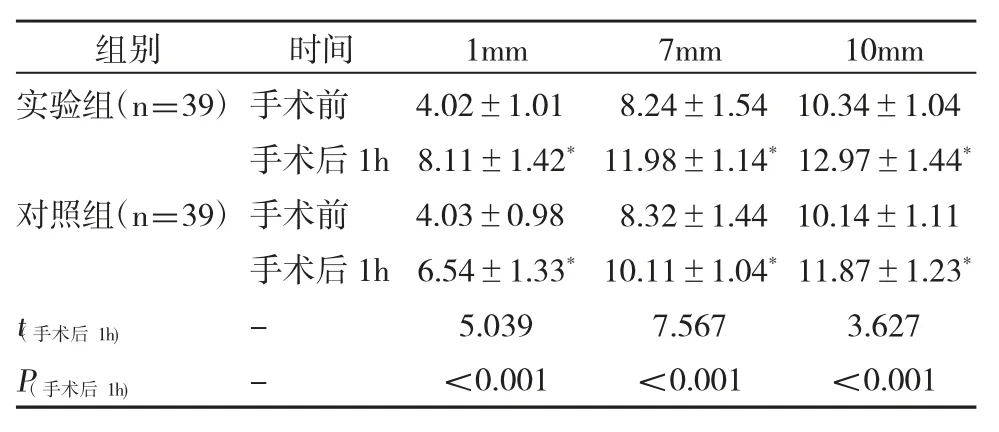
表2 两组患者手术前后1h种植区牙槽骨骨壁厚度对比(±s)
注:与手术前相比*P<0.05
?
相比于对照组,实验组牙槽骨吸收量显著更低,差异具有统计学意义(P<0.05),见表3。
表3 两组患者术后半年牙槽骨吸收量(±s)

表3 两组患者术后半年牙槽骨吸收量(±s)
?
4.两组患者手术前后半年红色美学评分对比
两组患者手术前PES评分差异不具有统计学意义(P>0.05);两组患者治疗后,PES评分均升高,且相比于对照组,实验组PES评分显著更高,差异具有统计学意义(P<0.05),见表4。
表4 两组患者手术前后半年红色美学评分对比(±s)
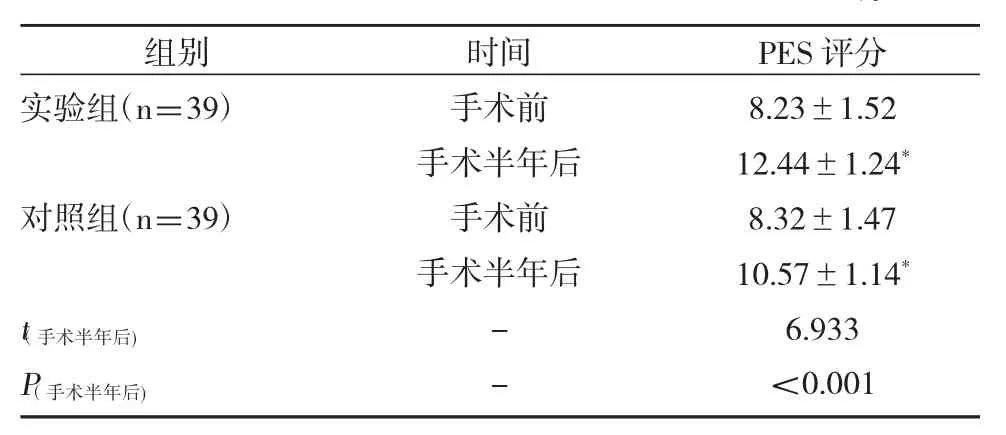
表4 两组患者手术前后半年红色美学评分对比(±s)
注:与手术前相比*P<0.05
?
典型病例:患者美学区前牙缺损于我院接受GBR术联合种植修复术,患者术前直观图见图1,通过术前CT检查可见11残根,22根尖阴影,如图2;通过修复手术后,口内照可见较好的红白美学效果,直观图见图3,CT检查可见植体骨整合良好,21RCT+冠修复后,根尖未见明显阴影,如图4。
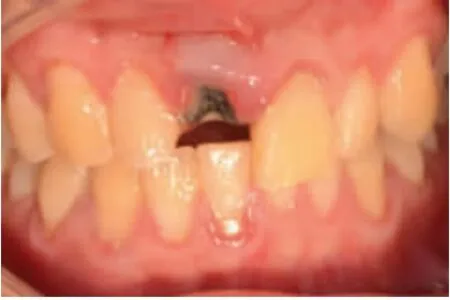
图1
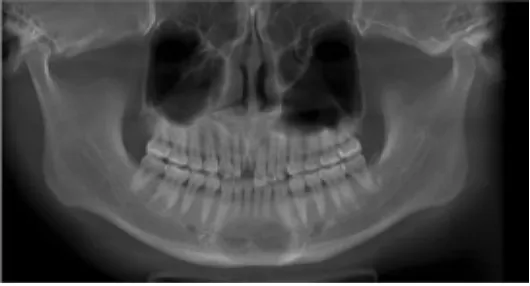
图2
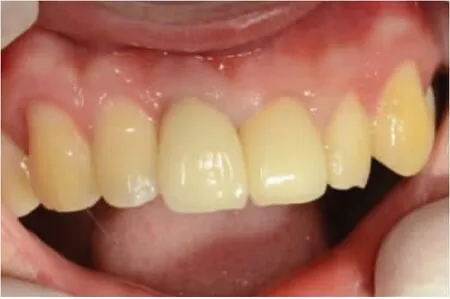
图3
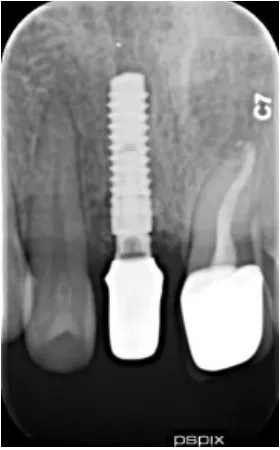
图4
讨 论
目前对于美学区前牙缺损的主要主要治疗方式是种植牙,已广泛运用于临床的治疗当中,对于患者的咀嚼功能以及外形恢复均具有较高的帮助,但是由于牙缺损患者通常具有一定的邻牙移位和骨吸收等情况,会造成牙龈的软组织出现萎缩,更严重者甚至会导致牙齿失去支持而出现塌陷严重影响患者的美观,并且还会增加牙周炎的发生率[7~10]。国外已有颇多研究发现种植牙结合GBR术能够促进牙缺损位置的骨再生,有利于患者缺损部位周围的上皮细胞以及成纤维细胞的生长发育,但目前在国内运用仍较少[11~13]。
GBR术的原理是促进骨缺损部的骨再生,将粘骨膜瓣翻开后,在缺损部位以骨膜将骨缺损位置空间撑起,防止周围的软组织细胞生长,为生长缓慢的成骨细胞留下空间[14]。能够运用于种植术之前,患者骨量不够植骨标准的点位,可通过翻瓣、植入或者覆盖屏障膜等方法,并且能够在种植体和牙槽骨相间的位置加以GBR,能够使稳定性得到大幅提高,还可以防止种植体周围炎症而造成的骨吸收,促进骨再生,使种植体的稳定性增加[15,16]。本研究表示,两组患者治疗后,牙槽骨骨壁厚度均升高,且相比于对照组,实验组1mm、7mm、10mm牙槽骨骨壁厚度显著更高(P<0.05)。这也表明了,GBR术联合种植能够迅速恢复患者的牙槽骨骨壁厚度。骨吸收是所有种植体植入后都会面临的问题,在植入后降低患者的炎性反应能够明显降低患者的骨吸收,同时种植体植入完成后,种植修复后的区域上部分通常骨吸收会降低[17,18]。本研究表示,相比于对照组,实验组牙槽骨吸收量显著更低(P<0.05)。分析可能与以下因素有关:GBR采用自体骨能够明显促进骨的再生;同时GBR能够起到较高的骨保存作用,有效避免第二次手术造成的骨流失,降低骨吸收率[19,20]。本研究表示,两组患者治疗后,PES评分均升高,且相比于对照组,实验组PES评分显著更高。说明,GBR术联合种植能够改善患者的美学效果。
