升阳举陷汤治疗帕金森病伴体位性低血压的疗效及对心率变异性与认知功能的影响
2021-08-05申达甫何志伟
申达甫,何志伟
(1. 上海仁济医院,上海 200127;2. 上海邮电医院,上海 200040)
帕金森病是一种好发于中老年人群的慢性神经退行性疾病,其主要病理特征为脑内路易小体形成、α-突触核蛋白蓄积、黑质多巴胺能神经元缺失与变性[1]。该病除了表现出步态姿势异常、运动迟缓、肌强直以及静止性震颤等运动症状外,近些年一系列非运动症状如嗅觉减退、情绪异常和睡眠紊乱、体位性低血压等受到了神经内科的关注[2]。相关研究表明,体位性低血压在帕金森患者中发生率为30%~40%,表现为患者体位由平卧位突然改为直立位后易出现乏力、头晕、头痛等,甚至发生晕厥或跌倒,从而显著增加心脑血管事件与骨折发生风险[3]。另有研究证实,体位性低血压不仅影响帕金森病患者生活质量,还能损害患者认知功能[4]。目前临床相关指南强调了本病主要以非药物干预,可辅助采用盐酸米多君治疗。近些年,中医药在缓解帕金森患者非运动症状,改善患者生活质量方面取得了良好的疗效。本研究观察了升阳举陷汤治疗帕金森病伴体位性低血压患者的疗效及对心率变异性(HRV)与认知功能的影响,现将研究结果报道如下。
1 资料与方法
1.1纳入标准 ①帕金森诊断参照《中国帕金森病的诊断标准(2016版)》[5]相关标准;Hoehn-Yahr(H-Y)分期在Ⅳ期以内,病程>6个月。②体位性低血压的诊断参照1996年美国神经病学学会发布的体位性低血压诊断标准[6]:受试者改变体位(由仰卧位→直立位)的3 min内,收缩压(SBP)降低≥20 mmHg(1 mmHg=0.133 kPa)和(或)舒张压(DBP)降低≥10 mmHg,同时伴有或不伴头晕、头痛、乏力等症状。③中医诊断参照《中医内科学》[7],辨证分型属于气阴两虚兼血瘀证,主症包括眩晕、身疲乏力、头痛;次症包括潮热盗汗、五心烦热、气短;舌脉:舌瘀点或瘀斑,舌暗或紫暗,脉细数或细涩。
1.2排除标准 帕金森叠加综合征、恶性肿瘤者,伴严重的心、肝、肾等脏器功能障碍者,伴糖尿病、急慢性感染性疾病、造血系统疾病者,精神障碍者,语言障碍无法交流者,脑血管疾病、脑积水、颅内感染等所致的认知功能障碍者。
1.3一般资料 本研究符合《赫尔辛基宣言》及相关伦理要求,入选2018年5月—2020年1月上海仁济医院收治的帕金森病伴体位性低血压患者70例,按照随机数字表法分为2组:对照组35例,男18例,女17例;年龄54~78(67.3±7.4)岁;病程(6.56±2.19)年;H-Y分期:Ⅰ期11例,Ⅱ期13例,Ⅲ期11例。观察组35例,男19例,女16例;年龄53~76(66.4±8.2)岁;病程(6.49±2.23)年;H-Y分期:Ⅰ期9例,Ⅱ期14例,Ⅲ期12例。2组性别、年龄、病程、H-Y分期比较差异均无统计学意义(P均>0.05),具有可比性。
1.4治疗方法
1.4.1对照组 给予常规治疗,包括合理运动、饮食,改变生活方式等非药物治疗,同时口服美多芭片(上海罗氏制药有限公司,国药准字H10930198)125 mg/次,2次/d;盐酸米多君片(上海庆安药业集团宿州制药有限公司,国药准字H20040919)2.5 mg/d。疗程8周。
1.4.2观察组 在对照组治疗基础上加用升阳举陷汤,组方:炙黄芪30 g、玄参10 g、太子参15 g、川芎15 g、升麻12 g、桔梗9 g、麦冬12 g、生地15 g、柴胡10 g、丹参20 g。随症加减:血瘀明显者加赤芍10 g、红花10 g;阴虚明显者加桑葚子12 g、石斛10 g;气虚明显者加黄精15 g、党参20 g。每日1剂,水煎煮300 mL,分早晚2次口服,疗程8周。
1.5观察指标 ①中医症状积分:按照《中药新药临床研究指导原则》[8]相关中医量化评分原则对2组患者治疗前后眩晕、头痛、身疲乏力、气短、五心烦热、潮热盗汗症状进行评分,0分=无,1分=轻度,2分=中度,3分=重度,计算总积分。②血压:记录2组治疗前后卧位收缩压(SBP)、卧位舒张压(DBP)、立位SBP、立位DBP、卧位转立位SBP和DBP下降值。③HRV参数:治疗前后采用心电图室日本NIHON KOHDEN动态心电图记录仪检测HRV参数,包括RMSSD、SDANN、SDNN、PNN50%。④认知功能:记录2组治疗前后蒙特利尔认知评估量表(MoCA)评分,该量表包括7个部分(延迟回忆、命名、语言、定向力、抽象力、注意力与计算、视空间与执行功能)11个条目,最高分为30分,分值越高提示认知功能越好[9]。⑤临床疗效:参照《中药新药临床研究指导原则》[8]进行疗效评估。显效:改变体位时(由仰卧位→直立位)SBP降低<10 mmHg,或DBP降低<5 mmHg,中医症状总积分降低>80%;有效:改变体位时SBP降低10~20 mmHg,或DBP降低5~10 mmHg,中医症状总积分降低50%~80%;无效:未达到上述标准。总有效率=(显效+有效)例数/总例数×100%。
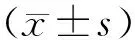
2 结 果
2.12组患者治疗前后中医症状积分比较 与治疗前比较,2组治疗后眩晕、头痛、身疲乏力、气短、五心烦热、潮热盗汗评分与总积分均明显降低(P均<0.05),且治疗后观察组上述积分均明显低于对照组(P均<0.05)。见表1。
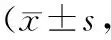
表1 2组帕金森伴体位性低血压患者治疗前后中医症状积分比较分)
2.22组患者治疗前后卧位、立位血压值比较 与治疗前比较,2组治疗后卧位SBP、卧位DBP、立位SBP和立位DBP均明显增高(P均<0.05),且治疗后观察组上述血压值均明显高于对照组(P均<0.05)。见表2。
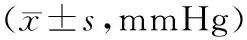
表2 2组帕金森伴体位性低血压患者治疗前后卧位、立位血压值比较
2.32组患者治疗前后卧位转立位时血压下降值比较 与治疗前比较,治疗后2组卧位转立位SBP下降值和DBP下降值明显降低(P均<0.05),且治疗后观察组上述下降值均明显低于对照组(P均<0.05)。见表3。
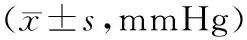
表3 2组帕金森伴体位性低血压患者治疗前后卧位转立位时血压下降值比较
2.42组患者治疗前后HRV比较 与治疗前比较,治疗后2组RMSSD、SDANN、SDNN、PNN50%均明显增加(P均<0.05),且治疗后观察组上述HRV参数均明显高于对照组(P均<0.05)。见表4。
表4 2组帕金森伴体位性低血压患者治疗前后HRV比较
2.52组患者治疗前后MoCA量表评分比较 与治疗前比较,治疗后2组MoCA的视空间与执行功能、命名、定向力、抽象思维、注意力与计算、延迟回忆、语言评分和总分均明显增高(P均<0.05),且治疗后观察组上述评分均明显高于对照组(P均<0.05)。见表5。
表5 2组帕金森伴体位性低血压患者治疗前后MoCA量表评分比较分)
2.62组临床疗效比较 治疗8周后,观察组治疗总有效率为85.7%(30/35),对照组为65.7%(23/35),观察组明显高于对照组(P<0.05)。见表6。

表6 2组帕金森伴体位性低血压患者治疗8周后临床疗效比较 例(%)
3 讨 论
体位性低血压是帕金森病常见非运动症状之一,与帕金森病不伴体位性低血压的人群比较,伴体位性低血压者的病程更长、年龄更大,生活质量与认知功能更差[10]。因为随着年龄的增大,机体动脉管壁弹性降低,主动脉弓和颈动脉窦的压力感受器敏感性亦随之降低,同时帕金森病患者交感神经系统出现退行性变化,因此可诱发体位性低血压[11]。另外当血管中的肾上腺素受体敏感性降低,循环血液内的去甲肾上腺素含量不足时,机体神经系统无法有效调节心血管功能,导致体位发生转变后心血管无法及时收缩,有效循环血容量相对不足,因此诱发体位性低血压[3]。相关研究已证实,帕金森病伴体位性低血压是自主神经功能受损的表现之一[12]。HRV是评价机体自主神经功能的常见无创心电指标,自主神经功能受损者HRV各参数则明显降低[13]。由于自主神经功能受损,患者由卧位转为站立后,受损的交感神经支配的皮肤、肌肉和血管床无法及时收缩,导致血液重新分配而发生体位性低血压。帕金森病伴体位性低血压加重认知功能的机制可能与低血压有关,低血压能够引起脑组织灌注不足,从而导致低氧血症与广泛脑损伤,从而引起认知功能损害[10]。此外,去甲肾上腺素不足亦与认知功能障碍的发生密切相关[4,10]。
目前西医针对帕金森病伴体位性低血压无特别有效治疗方法,虽然盐酸米多君有升压作用,但对改善患者症状效果不理想。中医学将帕金森病归属为“拘病”“颤证”范畴,其病所虽然在脑,但与脾、肝、肾等脏器功能失调有关,基本病机为肾精亏虚,肾气不足,筋脉失养。中医将体位性低血压归属为“虚劳”“厥证”“眩晕”等范畴。名医张景岳曾有描述“无虚不作眩”。经典文献《灵枢·海论》中论述“髓海不足,则脑转耳鸣,胫痠眩冒”。现代中医学认为本病病机为脾胃虚弱,气虚血瘀,中气虚弱,以致升举推动乏力,清阳不升,中气下陷,清窍失养而发病[14]。其治疗应当采用补益肝肾、益气活血补血、升阳举陷的策略。本研究采用的升阳举陷汤方中重用黄芪,能够补中益气、升阳补气,特别适用于肺脾气虚所致的中气下陷症;柴胡和解少阳,升阳举陷;升麻属于阳明之药,能够升举阳气;桔梗乃为药中之舟楫,具有升散之功;玄参、生地、麦冬润燥滋阴;太子参补气生津、健脾益胃;丹参、川芎活血化瘀行气。全方诸药合用补虚为主,虚实兼顾,共奏升举阳气、补中益气、行气活血化瘀之功效。现代药理学研究表明,黄芪含有的皂苷类物质,具有心肌兴奋作用,能够提高心肌收缩力,提高射血分数,还能对血压起到双向调节功效[15]。杨志华等[16]在基于数据挖掘和网络药理学探讨低血压用药规律及作用机制时发现,黄芪、升麻等均能够激活心肌收缩信号通路、血管平滑肌收缩信号通路、环鸟苷酸/蛋白激酶G信号通路、钙离子信号通路等发挥调节血压作用。丹参能够调节糖脂代谢、改善微循环,减轻血管内皮损伤,抑制血小板聚集,从而抑制动脉硬化,改善动脉血管弹性[17]。此外,丹参还能促进机体自主神经功能的修复,改善交感神经系统与迷走神经的平衡,从而改善HRV[18]。桔梗、柴胡以及玄参均能够兴奋血管平滑肌中的肾上腺α受体,具有一定的调节血压作用[19]。
本研究结果显示,观察组治疗总有效率明显高于对照组,治疗后中医症状积分、卧位转立位SBP下降值和DBP下降值均明显低于对照组,治疗后卧位与立位血压值、HRV参数、MoCA量表评分均明显高于对照组。提示升阳举陷汤治疗帕金森病伴体位性低血压患者,不仅能改善临床症状,提高卧立位血压值,降低体位改变时的血压降低幅度,还能改善HRV,提高认知功能。
利益冲突:所有作者均声明不存在利益冲突。
