不同剂量利伐沙班治疗老年非瓣膜性房颤的疗效及安全性评估
2021-07-31王海明赵芸漳刘子凡高一凡孙哲林莹张然徐勇郭新红
王海明,赵芸漳,刘子凡,高一凡,孙哲,林莹,张然,徐勇,郭新红
(中国人民解放军总医院第一医学中心心血管内科,北京100853)
心房颤动(简称房颤)是老年人多发病、常见病,随年龄增加发病率逐年升高。房颤引起的卒中并发症严重影响了患者的生存质量及生存时间。虽然房颤指南及诸多随机对照试验均认为老年人将会从抗凝治疗中获益,但目前我国老年人卒中防治抗凝治疗使用率仍然很低[1,2]。老年人常合并多器官功能下降,房颤卒中风险积分高,同时出血风险积分也增高。因此针对老年房颤患者,临床医师在抗凝选择方面存在顾虑。华法林作为经典的房颤抗凝药物,因易受食物、药物等多种因素的干扰,其治疗窗窄,需频繁监测以及增加痴呆发生风险等问题,严重限制了在临床的广泛使用[3,4]。2016年欧洲心脏病学会已将新型口服抗凝药作为房颤导致的卒中防治的1A类推荐[3,5]。目前,有关房颤抗凝治疗的大规模随机对照试验结果大部分来源于国外。但由于欧美地区人群与中国人相比,不论是饮食习惯、身高、体质量、胃肠道吸收功能、甚至种群基因类型等,均存在一定差异,指南推荐抗凝药物剂量不一定适合中国人[6]。目前,国内缺乏针对老年患者的新型口服抗凝药合适剂量的研究,故对新型口服抗凝药物的药效监测及其对房颤防治的经验均不足。因此,我们旨在通过随机对照性研究评估应用不同剂量的利伐沙班对国内老年非瓣膜性房颤患者防治卒中的临床有效性及安全性的差异。探索新型口服抗凝药物合适的治疗剂量将对临床工作有积极的指导意义。
1 对象与方法
1.1 研究对象
连续入选中国人民解放军总医院第一医学中心心血管内科2016年12月至2018年12月服用利伐沙班的老年非瓣膜性房颤患者152例,其中男性120例,女性32例,年龄75~92(85.5±4.1)岁。纳入标准:(1)年龄≥75岁;(2)有房颤病史;(3)CHADS2评分≥2分,有抗凝指征;(4)肌酐清除率≥15 ml/(min·1.73 m2)(根据2002年K/DOQI指南将研究对象的肌酐按照CKD-EPI评估公式分别计算出肌酐清除率);(5)老年状态综合评估≥2。排除标准:(1)有临床明显活动性出血;(2)具有凝血异常和临床相关出血风险的肝脏疾病;(3)缺乏化验条件或无人监管的老人、精神病、酗酒者或不合作者;(4)急性冠脉综合征、不稳定性心绞痛等急性冠脉综合征;(5)需服用双联抗血小板、非甾体抗炎药或溶栓药合用;(6)有其他抗凝指征,如人工瓣膜置换术后、6个月内深静脉血栓或肺栓塞患者。(7)对利伐沙班或片剂中任何辅料过敏者。退出标准:(1)试验期间违反方案,发生不能耐受的不良事件或者意外事件,导致治疗中断;(2)研究者认为不适于继续参加试验。按照随机数表法的分配原则,将患者分至利伐沙班A组及利伐沙班B组。所有入选者均充分告知风险并签署知情同意书。
1.2 治疗方法
所有纳入老年患者均详细记录性别、年龄、身高、体质量、吸烟、饮酒、既往慢性病史及合并用药情况。用药前均检查血常规:包括血红蛋白、血小板、血小板聚集功能。血生化指标包括:丙氨酸氨基转移酶、天冬氨酸氨基转移酶、血清肌酐、血尿素、尿酸。凝血功能包括:凝血酶时间、活化部分凝血活酶时间、血浆凝血酶原时间、凝血酶原活动度;纤维蛋白原、血浆D-二聚体、全血凝固时间、国际标准化比值及抗Xa因子及血栓弹力图(包括凝血因子激活时间、弹力图最大切角、 弹力图最大振幅、花生四烯酸途径抑制率和二磷酸腺苷途径抑制率)等指标。A组给予利伐沙班15 mg,1次/d,B组给予10 mg,1次/d。均每天清晨餐时顿服。
1.3 观察指标
所有老年患者开展各项化验指标的临床检测均在解放军总医院第一医学中心检验完成。(1)血常规、血生化检测。血样采集时间为在利伐沙班服药前早晨空腹状态及连续服药3 d后清晨空腹时。使用血液分析仪XN-9000及罗氏cobas8000 c 702全自动生化仪分别检测血常规、血生化。(2)凝血功能、抗Xa因子及血栓弹力图。血样采集时间共有3个时间节点:利伐沙班服药前早晨空腹状态、连续服药3 d后晨空腹时、第4天晨服药后2~4 h。采用Stago STA R Max公司的全自动凝血分析仪及沃芬acl-top-700型全自动凝血分析仪测定凝血功能和抗Xa因子。使用唯美公司的Haemonetics血栓弹力图仪TEG5000行血栓弹力图检。平均随访12个月,主要研究终点为缺血性事件(脑卒中、全身性栓塞、短暂性脑缺血发作、心肌梗死、静脉血栓栓塞症等)、出血性事件(颅内出血、胃肠道出血、黏膜出血等)及全因死亡。获取患者资料方式主要通过定期电话随访、查阅病历或门诊复诊收集。
1.4 统计学处理
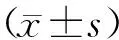
2 结 果
2.1 患者随访结果
所有患者经过12个月的随访后,根据退出标准,共剔除12例患者。最终入组患者,A组73例,B组67例。
2.2 2组患者基线资料比较
2组患者的性别、房颤类型、基础疾病、抗血小板用药及缺血/出血评分情况比较,差异无统计学意义(P>0.05)。A组患者的年龄小于B组, 而A组患者的体质量指数高于B组,差异有统计学意义(P<0.05;表1)。
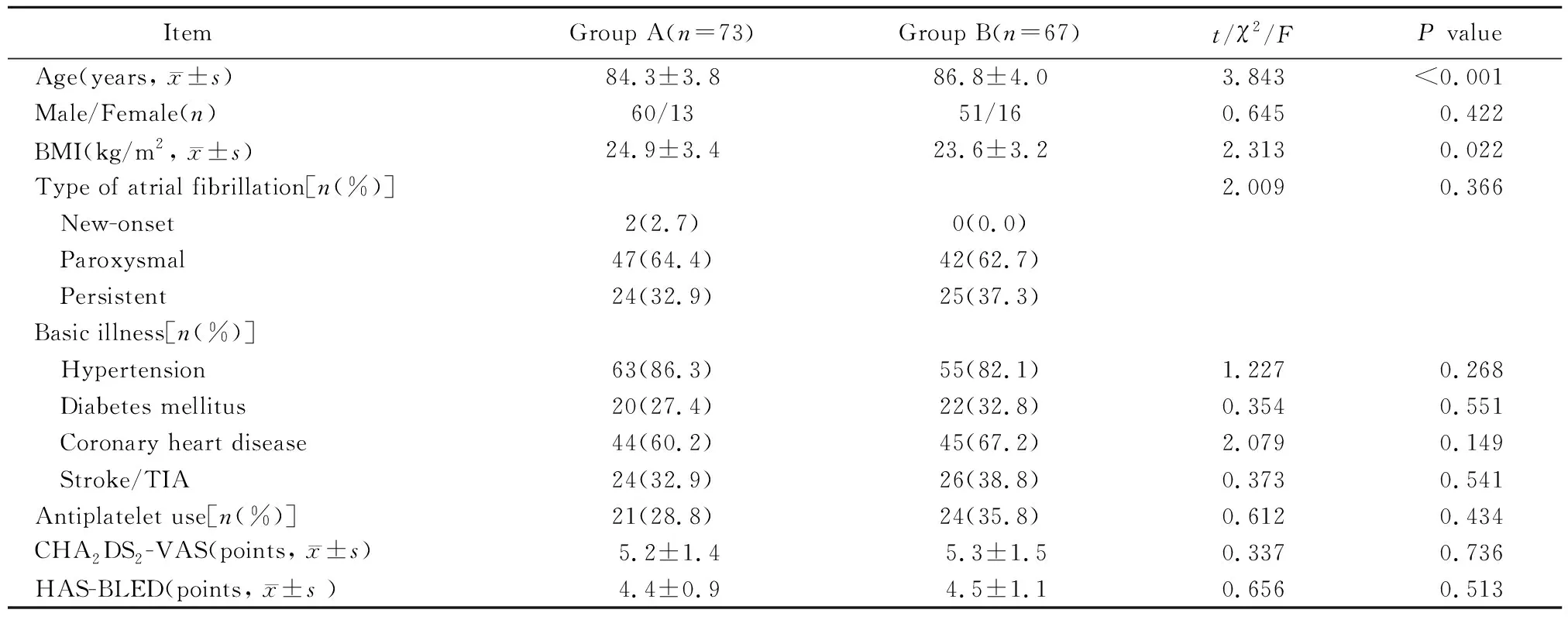
表1 2组患者基线资料比较
2.3 2组患者用药前后血常规及生化指标的比较
服用利伐沙班治疗前后2组患者血常规及生化指标均无明显变化,差异无统计学意义(P>0.05;表2)。
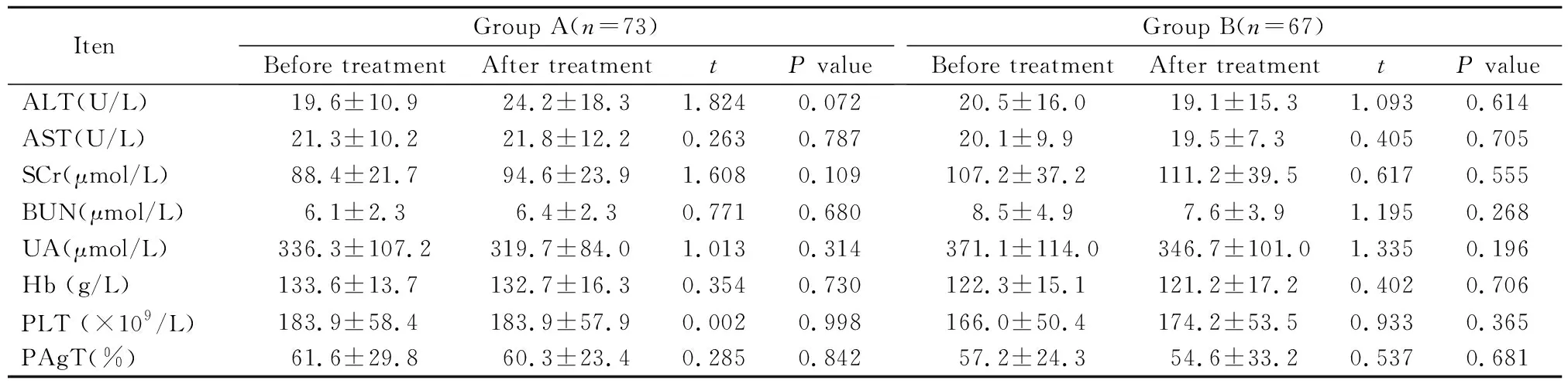
表2 2组患者用药前后检验指标比较
2.4 2组患者凝血功能的比较
A组的活化部分凝血活酶时间峰值、血浆凝血酶原时间峰值、凝血酶原活动度峰值、国际标准化比值峰值及抗Xa因子谷浓度均明显高于B组,差异有统计学意义(P<0.05;表3)。
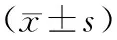
表3 2组患者凝血功能指标比较
2.5 2组患者血栓弹力图主要指标比较
2组患者血栓弹力图各项主要指标均无统计学差异(P>0.05;表4)。
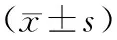
表4 2组患者血栓弹力图主要指标的比较
2.6 2组患者主要临床终点事件的比较
除血尿外,2组患者的其他出血性事件、缺血性事件及全因死亡均无明显统计学差异 (P>0.05;表5)。Kaplan-Meier生存分析结果显示:A组的累积生存率为93.5%,B组累积生存率为84.6%,2组间差异无统计学意义 (P>0.05;图1)。
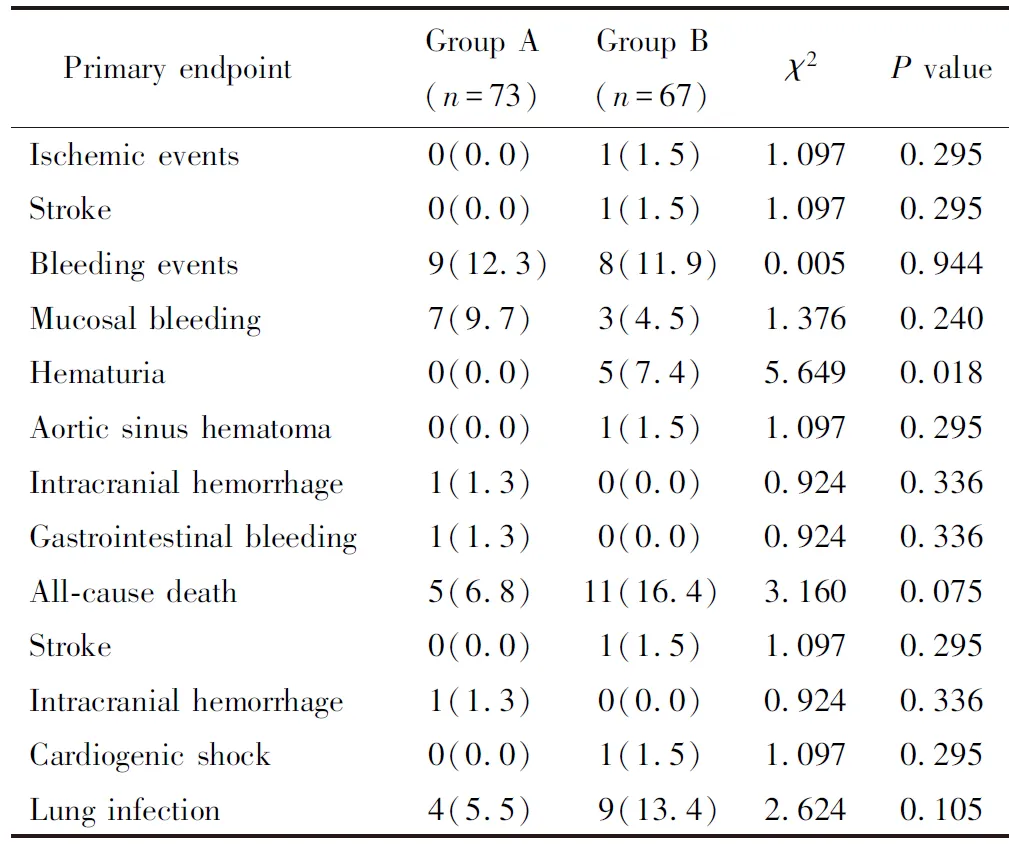
表5 2组患者主要临床终点事件比较
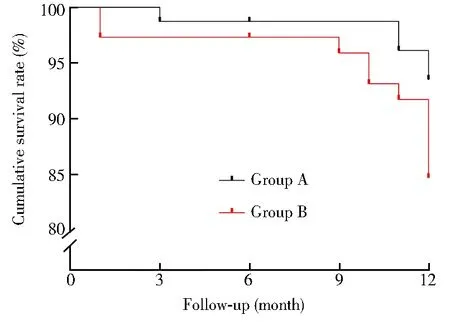
图1 2组患者的累积生存率比较Figure 1 Comparison of cumulative survival rate between two groups
3 讨 论
流行病学调查研究发现,我国≥80岁房颤患者总患病率高达9%,是普通人群患病率的10倍[7,8]。在本次研究收集的病例中,男性比例高达79.3%,年龄为(85.4±4.1)岁,提示高龄男性患者更易遭受房颤疾病的困扰。房颤是缺血性卒中最重要的独立危险因素之一,其导致卒中的风险是无房颤者的5倍[9]。房颤患者缺血性卒中的复发率也明显高于无房颤者[10]。 然而,目前老年房颤患者抗凝药物使用率普遍较低,更加不利于房颤卒中的防治[1, 2]。分析原因,一方面,患者及家属由于担心出血,对抗凝治疗存在顾虑;另一方面,抗凝治疗后一旦出血可能引发医疗纠纷。经典抗凝治疗药物华法林自身存在药效局限性,严重限制了其在临床上的广泛使用[2,4,11,12]。新型口服抗凝药物直接 Xa 因子抑制剂—利伐沙班能高选择性抑制游离性或结合性的 Xa 因子,且无需频繁调整剂量以及监测凝血功能,同时具有与华法林相似的抗凝治疗效果。更重要的是,还可使致死性出血风险降低40%[4,13-18]。利伐沙班已被批准用于非瓣膜性房颤患者的卒中预防[5,16]。
真实世界临床研究回顾性分析发现,老年房颤患者往往合并多种基础疾病,在抗凝药物使用治疗前,常会有抗血小板药物的基础治疗[19-22]。但一系列临床调查研究证实,在预防房颤所致卒中事件中,抗血小板治疗无法替代抗凝治疗的核心地位[23]。因此房颤合并冠心病时,常需联合抗血小板及抗凝治疗。本次研究中共有32.1%的老年房颤患者同时合并使用抗血小板药物,HAS-BLED评分高达(4.4±1.0)分,患者未来发生出血性风险较高。通过比较治疗前后血小板计数,以及两种不同剂量抗凝药物治疗下的血栓弹力图中血小板功能、花生四烯酸抑制率、二磷酸腺苷途径抑制率,发现利伐沙班对血小板数量及功能影响甚微,不会影响阿司匹林或ADP受体抑制剂的药物疗效。这与丁宇等[24]的研究较为一致,利伐沙班的临床使用不会干扰其他药物的治疗,疗效较为独立、安全。但提示老年房颤患者合并冠心病时,需要抗凝药物及抗血小板药物联合治疗,这显著增加了出血风险[10,22,23]。在治疗过程中,需要更加频繁评估并权衡预防缺血获益及可能出血风险,做出临床获益最大化的药物治疗方案[10,21,23]。在药效监测方面,发现高剂量及低剂量的利伐沙班在凝血功能指标上存在明显差异,主要表现为高剂量组的峰值活化部分凝血活酶时间、凝血酶原时间、凝血酶原活动度、国际标准化比值、谷值抗Xa因子浓度明显升高,这与Kaserer等[25]结果相一致。一方面,提示使用利伐沙班可以使常规凝血检查项及抗Xa因子检测明显升高,这可以为临床上监测利伐沙班的使用剂量提供具有安全性参考价值的指标[26]。另一方面,在利伐沙班服用2~4 h后达到最大血药浓度时,高剂量组相对低剂量组会更显著抑制Xa因子活性,减少凝血酶原复合物的含量,从而显著抑制凝血机制[14-16,27]。另外,高剂量组的抗凝效果持续时间更长,再次认证了这种抗凝药效呈剂量依赖性,需依据个体化原则,谨慎选择合适的药物治疗剂量[27]。依据欧美推荐抗凝指南,对于老年人群(年龄≥75岁),eGFR≥ 60 ml/(min·1.73 m2),推荐20 mg,1次/d,eGFR 30~59 ml/(min·1.73 m2)推荐15 mg,1次/d[5]。亚洲人群尤其是老年人肝肾功能降低、体表面积、脂肪含量、对药物反应性等与欧美国家基线水平存在差异,故目前更新的欧美指南在中国人群尤其是老年人群的适用情况尚不清楚[13,27,28]。因此开展临床研究,为我国老年房颤患者选择合适剂量的利伐沙班,临床意义重大。
就临床结局而言,低剂量利伐沙班组与高剂量组比较未发现明显的全因死亡率增加,且累积生存率无显著差异。2组大多数患者死亡原因归结于肺部感染及呼吸衰竭,这主要与老年患者的相关基础疾病及自身基础免疫功能减退相关。低剂量组中有1例患者死于脑卒中。追查病史得知,是因患不全肠梗阻后停服利伐沙班4 d,而出现了大面积脑梗死。故需再次强调老年房颤患者抗凝治疗的重要性。而高剂量组中,有1例患者死于颅内出血,可以看出≥15 mg剂量的利伐沙班有导致我国老年患者出现致死性出血事件的可能。低剂量组有5例患者出现血尿,明显多于高剂量组。按照药物自身机制解释,低剂量的利伐沙班导致出血风险应更低。对5例患者进行回顾分析,发现可能与血尿、尿路结石、尿路感染及尿管置入时间过长密切相关。一项有关亚洲人群的调查研究证实,相同治疗剂量的利伐沙班在黄种人群暴露浓度较白种人高[27],且低剂量的利伐沙班在非瓣膜性房颤患者预防脑卒中和血栓事件较华法林具有更高的安全性及有效性[11,13,24,25,27]。因此,不应照搬国外抗凝指南方案应用于我国老年房颤人群,应提高综合考量水平,加强个体化评估,优先推荐使用低剂量的利伐沙班抗凝治疗[14,27,28]。
本研究具有一定局限性。(1)纳入患者年龄偏大、合并基础疾病较多,观察到的缺血或卒中死亡率并不高。在Kaplan-Meier生存分析中由于删失数据较多,2组累积生存率均受到一定程度的影响。而老年人群预期生存期短,1年的随访期不能完全观察记录到明显的抗凝获益或潜在风险。(2)为单中心非劣性随机对照性试验,纳入排除标准比较严格,在有限的样本量下,可以观察到低剂量的利伐沙班抗凝治疗将更适合我国老年房颤群体。但仍需增大样本量,扩大研究规模,扩展至多中心研究,将会增加研究结果的可靠性。
综上,在充分评估缺血及出血风险、权衡获益的前提下,推荐老年非瓣膜房颤患者使用低剂量的利伐沙班防治卒中及血管栓塞风险,提升老年患者的生存质量及远期预后。
