50%剂量光动力联合中药治疗黄斑区急性中心性浆液性脉络膜视网膜病变的疗效观察
2021-07-30房修岭吴建霞高亚男
房修岭,张 辽,吴建霞,高亚男
中心性浆液性视网膜脉络膜病变(Central Serous Chorioretinopathy,CSC)是一种常见的、好发于20~45岁中青年男性的自限性疾病,目前病因不明,以眼底后极部出现局限性浆液性视网膜神经上皮层脱离为特征。急性CSC不经治疗可自行恢复,但部分患者会病情反复或迁延不愈,演变为慢性CSC,可造成永久性视力下降,严重影响患者视功能[1]。因此,国内有学者提倡在早期对急性CSC积极干预,缩短病程,改善视功能,减少复发率[8]。
脉络膜循环异常引起脉络膜通透性增高是CSC的病理基础,脉络膜的渗出性改变最终导致视网膜色素上皮细胞(Retinal Pigment Epithelium,RPE)屏障的破坏[9]。荧光素眼底血管造影术(Fluorescein Fundus Angiography,FFA)检查可以显示明确的荧光渗漏点,渗漏点位于黄斑区血管拱环以内的中心性浆液性脉络膜视网膜病变定义为黄斑区CSC。近年来的临床和动物研究提示,维替泊芬光动力学疗法(Photodynamic Therapy,PDT)能选择性封阻异常扭曲扩张的脉络膜血管以减少浆液的渗出,已被应用于CSC的治疗。按照PDT治疗年龄相关性黄斑变性所用维替泊芬总剂量的50%定义为50%剂量PDT。目前研究认为50%剂量治疗急性CSC是安全有效的,可以有效促进神经上皮下渗液吸收,有助于提高CSC患者的视力[6,11]。而中药在促进CSC患者渗液吸收、提高视力、缩短病程等方面也获得了较为满意的疗效[7]。我们发现黄斑区急性CSC在FFA和吲哚青绿血管造影(Indocyanine Green Angiography,ICGA)引导下应用50%剂量PDT联合中药治疗效果良好,现将临床观察结果报告如下。
1 资料与方法
1.1 一般资料 取2017-01至2019-01在我院门诊就诊,确诊为黄斑区急性中心性浆液性脉络膜视网膜病变患者50例50只眼(右眼32只,左眼18只),年龄26~49岁,平均年龄为38.71±0.95岁,其中男性30例30只眼,年龄27~49岁,平均年龄为39.27±1.30岁;女性20例20只眼,年龄26~49岁,平均年龄为38.0±1.29岁。治疗前均行眼科常规检查及BCVA、OCT、FFA、ICGA检查等。BCVA采用国际标准视力表进行,并换算为logMAR视力记录,见表1。OCT检查时选择EDI模式,对黄斑区进行水平及垂直方向线性扫描,以黄斑中心凹内界膜垂直至RPE层下缘为黄斑中心凹视网膜厚度(Central Macular Thickness,CMT),见表2。由同一位医师测量3次取其平均值。患眼治疗前平均logMAR BCVA为0.292±0.104,平均CMT为(476±79.9)μm。
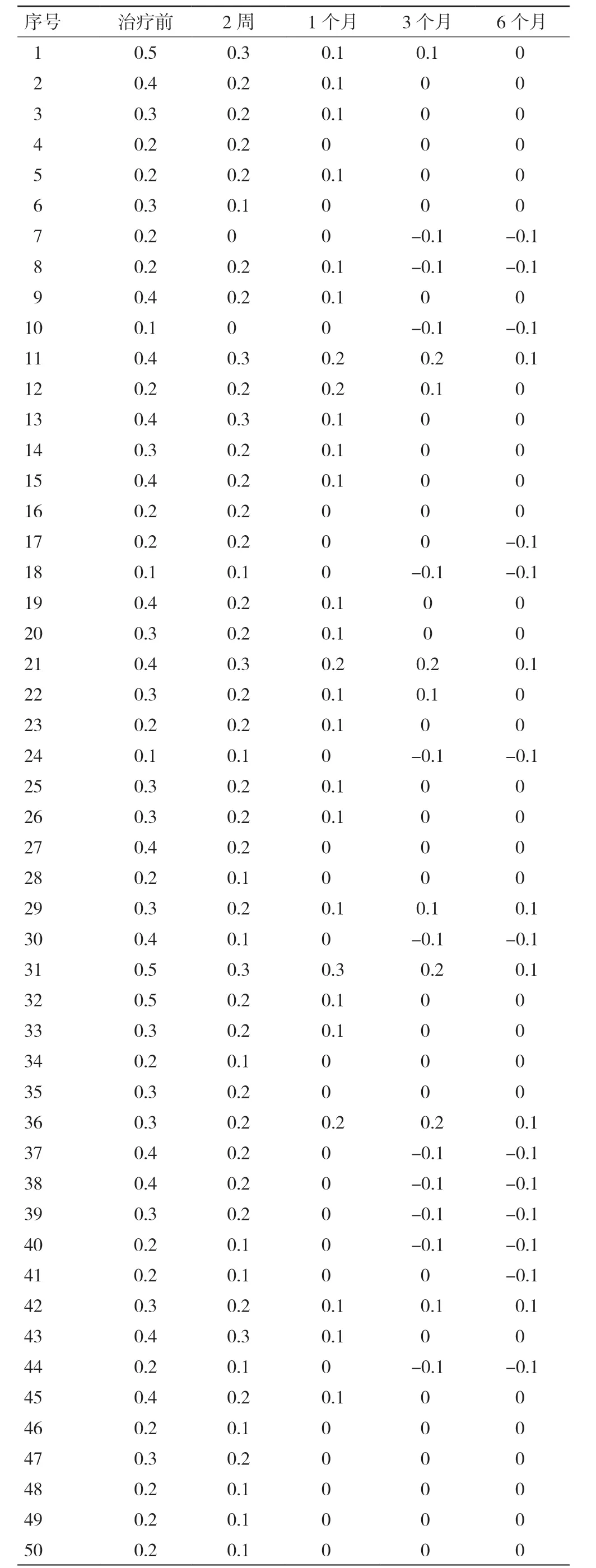
表1 治疗前后LogMAR视力

表2 治疗前后视网膜厚度 (单位:μm)
1.2 诊断、纳入及排除标准 诊断标准:(1)眼底检查示黄斑部有约1~3 PD(视神经乳头直径PD,1 PD=1.5 mm)大小、边界清楚的浆液性盘状视网膜隆起;(2)FFA检查显渗漏点位于黄斑区血管拱环以内;(3)ICGA检查显示黄斑区异常扭曲扩展的脉络膜血管;(4)OCT检查显示黄斑区视网膜神经上皮层脱离及视网膜下液形成。纳入标准:(1)初次发病;(2)病程在1个月以内;(3)年龄大于18周岁小于50岁;(4)既往无激光光凝治疗史;(5)随访时间超过6个月。排除标准:(1)合并其他眼科疾病,如脉络膜新生血管、老年性黄斑变性、息肉样脉络膜血管病变、青光眼、眼外伤等;(2)糖尿病、高血压等全身性疾病;(3)眼底激光或抗血管内皮生长因子(Vascular Endothelial Growth Factor,VEGF)治疗史的患者;(4)排除妊娠及哺乳期妇女;(5)既往有全身应用糖皮质激素史;(6)玻璃体视网膜手术后;(7)有严重肝肾功能不全、心脑血管疾病史。
1.3 治疗方法 所有患者均行半剂量PDT联合中药治疗。根据患者体表面积,静脉注射50%剂量维替泊芬(3 mg/m2体表面)15 min后,在ICGA及FFA引导下对病灶区域使用689 nm波长激光,光照强度:600 mW/cm2;光照剂量50 J/cm2、照射时间83 s,照射范围为ICGA所显示的异常脉络膜血管及强渗漏区的最大直径加500μm。治疗后患者避光48 h。治疗前后联合中药治疗,具体方剂为:黄芪15 g、党参10 g、白术10 g、苍术10 g、当归15 g、川芎10 g、车前子15 g、茯苓10 g、泽泻10 g、猪苓10 g、甘草10 g,水煎服1日1剂,每周六剂,连服4周。
1.4 疗效判定标准 治疗后随访12~18个月,平均随访(14.34±3.22)个月,随访采用的OCT与治疗前同一设备,治疗后第2周、第1、3、6个月按时随访,病情稳定者每3到6个月复查一次。观察并记录治疗后的BCVA和CMT的变化情况,根据OCT检查结果,评定治疗效果。将6个月随访期内接受50%剂量PDT联合中药治疗后视网膜下液(Subretinal Fluid,SRF)完全吸收定义为治疗有效,SRF完全吸收后再次出现定义为复发。随访期间SRF未完全消失定义为治疗无效。
1.5 统计学处理 采用SPSS 26.0统计学软件进行数据分析,所有数据均采用均数±标准差()表示,治疗前后BCVA及CMT比较采用单因素重复测量方差分析,先进行方差齐性检验,因方差不齐,最终采用Tamhane T2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 治疗后6个月内 所有患眼均未继发脉络膜新生血管,激光斑处RPE未见明显破坏。
2.2 治疗后2周及1、3、6个月 患眼平均BCVA分别为0.178±0.070、0.064±0.071、0.004±0.079,-0.014±0.060;治疗后各时间点患眼BCVA均较治疗前明显提高,差异有统计学意义(F=4.689,P<0.05),见图1。
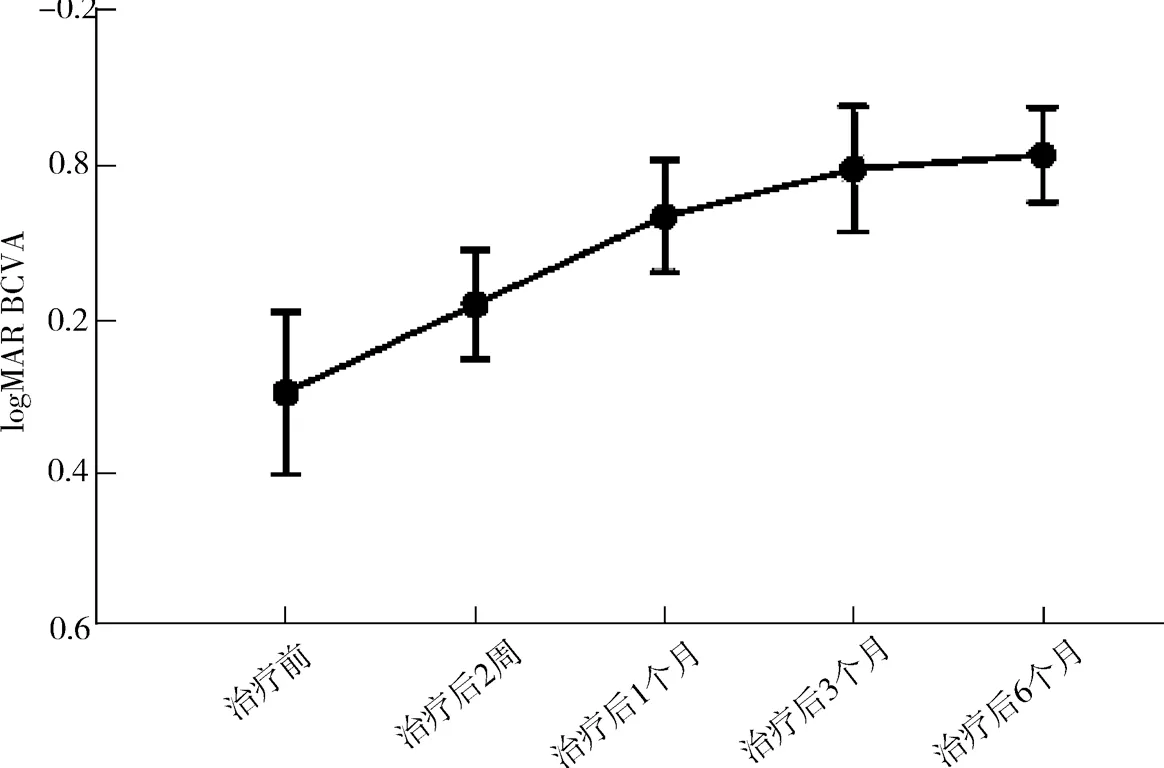
图1 患者治疗前后logMAR BCVA变化趋势
2.3 治疗后2周及1、3、6个月 患眼平均CMT分别为(291±36.8)、(231.9±15.4)、(222.6±7.5)、(219.7±5.2)μm;治疗后各时间点患眼CMT均较治疗前明显降低,差异有统计学意义(F=69.050,P<0.05),见图2。

图2 患者治疗前后视网膜厚度变化趋势
2.4 治疗后1个月 有3位眼视网膜下液未完全消失,其余全部治愈,治疗后3位全部治愈,治疗后12个月有1位眼复发,复发率2%,其余全部治愈,复发者再行50%剂量PDT治疗,复发者治愈;治疗后随访12~18个月,平均随访(14.34±3.22),所有患者未继发脉络膜新生血管。
3 讨 论
3.1 中心性浆液性脉络膜视网膜病变的中医认识及治疗 中心性浆液性脉络膜视网膜病变是外眼正常,视物模糊或视物变形,中心有棕黄色、灰暗阴影遮挡的内眼疾病,隶属中医“视瞻有色”范畴[10]。结合临床其病因病机可以归纳为:(1)饮食不节,或思虑过度,内伤于脾,脾不健运,水湿上泛;或湿聚为痰,郁遏化热,上扰清窍。(2)脾肾两亏,精血不足,目失所养。本研究中急性中心性浆液性视网膜病变属于水肿期,病变以水肿为主,治疗上以益气健脾、利水渗湿为主,方用四君子汤合五苓散加减。方中黄芪甘、微温,健脾补中;党参甘、平,补脾肺气;白术甘温而兼苦燥之性,甘温补气,苦燥健脾,与党参相协,益气健脾之力显著;苍术辛、苦、温,健脾燥湿;当归甘、辛、温,归肝、心、脾经,补血活血;川芎辛、温,活血行气;车前子甘、微寒,利尿渗湿;茯苓甘淡,健脾渗湿,与白术相伍,前者补中健脾,守而不走,后者渗湿助运,走而不守,二者相辅相成,健脾助运之功益彰;泽泻甘、寒,其直达肾与膀胱,能利水渗湿,兼能清热;猪苓甘、淡、平,利水消肿、渗湿,茯苓、猪苓合用,可增强泽泻利水去湿之力;炙甘草甘、温,补脾益气,合党参、白术可加强益气补中之力,又能调和方中诸药;诸药相合,共奏益气健脾、利水渗湿之功。从西医的角度分析,上述中药能改善微循环(视网膜、脉络膜的血液循环),促进新陈代谢,调整机体的免疫功能,改善患者的体质,从而治疗中心性浆液性脉络膜视网膜病变,并减少复发。
3.2 中心性浆液性脉络膜视网膜病变的西医认识及治疗 多数急性CSC患者发病4~6个月后不经治疗可自行好转,但仍有5%的患者迁延不愈或病情加重导致视力严重受损[2],大约50%的患者会复发或有视网膜下液、RPE萎缩,导致视力逐渐下降。少数CSC患者病程可持续6个月以上,病变区域弥漫性视网膜下液导致RPE失代偿者,常伴有永久性视力下降,甚至可继发脉络膜新生血管(Choroidal neovascularization,CNV)[3]。而本组治疗后1个月有3位眼视网膜下液未完全消失,其余全部治愈,治疗后3个全部治愈,治疗效果良好。
目前治疗CSC的主要方法有PDT及激光光凝。赵明威[8]教授指出:CSC是脉络膜毛细血管扩张渗漏,导致浆液性RPE脱离、神经上皮层脱离,紧接着出现RPE功能失代偿。激光光凝只针对RPE的渗漏点,但脉络膜血管还在渗漏;RPE的渗漏点经常在中心凹附近,中心凹下的渗漏点激光常无法进行,即使RPE的渗漏点在中心凹旁,治疗后敏感的患者仍可发现暗点;若激光反应太重,可导致Bruch膜损伤,诱发脉络膜新生血管,导致疾病恶化。PDT是大光斑,针对的是脉络膜扩张的血管,PDT治疗结束后脉络膜血管渗漏停止,RPE的压力下降,RPE的渗漏停止。
游志鹏[4]等报道,渗漏点位于黄斑中心或旁中心的患者不能应用普通激光光凝治疗,建议首选PDT,可以在ICGA及FFA引导下行PDT治疗,在半剂量动力疗法的治疗下视网膜下液能尽快吸收,尽早恢复视功能、缩短病程、降低复发率,这种治疗方法不仅能改善视网膜功能,还可以达到解剖复位的效果。
通过本研究可以看出治疗后各不同时间点平均最佳矫正视力均好于治疗前,差异有统计学意义(P<0.05);治疗后各不同时间点平均中心凹视网膜厚度均低于治疗前,差异有统计学意义(P<0.05),PDT治疗黄斑区急性CSC疗效肯定。潘中婷[5]研究发现30%常规剂量PDT治疗中浆后12个月内复发率为25.81%,我们本次的研究中50%常规剂量PDT治疗中浆后12个月内复发率位2%,两组复发率比较,差异有统计学意义(P<0.05),所以我们选择50%剂量PDT治疗中浆。FFA和ICGA检查为有创检查,且偶有过敏情况,目前临床上常以OCT检查视网膜下液吸收情况来判断黄斑区急性CSC预后,本研究治疗结果主要以OCT检查结果来判定,治疗后无效或复发的患者需再次行FFA及ICGA检查,再次进行50%剂量PDT治疗。本研究的不足在于患者治疗后未规律复查ICGA,没有对治疗前后ICGA的形态表现进行比较,本研究纳入观察的样本量较小是本研究的局限性。
光动力疗法可以从根本上减轻脉络膜异常血管的渗漏,减少视网膜色素上皮细胞及周围正常组织的损伤;中医药能改善微循环(视网膜、脉络膜的血液循环),促进新陈代谢,调整机体的免疫功能,改善患者的体质,从而治疗中心性浆液性脉络膜视网膜病变,并减少复发。通过本研究证明半剂量光动力疗法联合中药治疗黄斑区急性CSC是有效的,可缩短病程,减少复发,是较理想的治疗方法。
