经皮经肝胆囊穿刺引流术联合腔镜胆囊切除术在老年中度急性胆囊炎中的应用观察
2021-07-29于志华
于志华
天津市滨海新区大港医院(天津 300270)
老年中度急性胆囊炎在消化内科较为常见,急性胆囊炎(acute cholecystitis,AC)主要是胆囊管阻塞或者细菌侵袭等因素引起的炎症性胆囊疾病,大部分急性胆囊炎患者的发病主要与胆结石或者胆石症等因素有关,并且多发生于老年人群,随着年龄增大,急性胆囊炎的发病率越来越高,是导致老年人接受急诊腹部手术的主要原因之一,并且老年患者在手术后发生并发症的概率与死亡率均较高,因此选择合适的手术方式至关重要[1]。对于大部分急性胆囊炎患者来说,腹腔镜胆囊切除术的实施虽然可在48 h~72 h内快速缓解炎症,恢复体征,但对于老年患者来说,腹腔镜手术的实施反而会增加中转开腹的风险,导致住院时间延长。随着腹腔镜技术不断改进,经皮肝胆囊穿刺引流术在临床广泛应用,该种治疗方式属于姑息疗法,操作较为简便且对患者的创伤较小,可有效减轻疼痛,加快患者恢复速度[2]。通过经皮肝胆囊穿刺引流术治疗老年中度急性胆囊炎可改善患者急性炎症状态,但对于存在全身麻醉或者胆囊及其周围存在局部炎症的高风险患者来说,选择合适的手术方式对于延长生存期非常重要,需要根据患者的具体情况酌情考虑[3]。本次研究对老年中度急性胆囊炎患者采用经皮经肝胆囊穿刺引流术与择期腔镜胆囊切除术联合治疗。
1 资料与方法
1.1 一般资料
本文将2019年2月—2020年2月收治的老年中度急性胆囊炎患者60例进行观察,随机分组之后观察组30例,男20例,女10例;年龄最小50岁,最大85岁,均值(67.65±3.35)岁;合并疾病:16例高血压,14例糖尿病。对照组30例,男18例,女12例;年龄最小51岁,最大86岁,均值(68.75±3.25)岁;合并疾病:10例高血压,20例糖尿病。两组患者基本资料之间无明显差异(P>0.05)。
纳入标准:①均经超声检查与计算机断层扫描确诊;②病程均在48 h以上且胆囊壁增厚4 mm,直径增大8 cm左右;③均具有完整的临床资料;④均签署知情同意书并经医院伦理委员会审核。
排除标准:①严重出血倾向且存在凝血功能障碍者;②大量腹水者;③胆囊处于游离状态者;④疑似胆囊穿孔或者一般腹膜炎者;⑤中途退出研究者。
1.2 方法
1.2.1 对照组仅采用择期腔镜胆囊切除术治疗 协助患者进行必要检查之后,根据其具体情况实施三孔腔镜胆囊切除术,首先分离胆囊管、胆囊壁粘连组织与胆囊动脉,之后以顺时针与逆时针相结合的方式对胆囊进行切除,术后常规引流。手术期间若患者的胆囊三角粘连较为严重、胆管或者肠道损伤、胆囊与胆囊床的分离难度较大且腹腔内出血较多不能有效控制则需要中转开腹[4]。
1.2.2 观察组在对照组的基础上应用经皮经肝胆囊穿刺引流术治疗 协助患者进行必要检查之后实施局部浸润麻醉,取右侧腋前线7- 9肋之间进行穿刺,在穿刺点部位通过B超引导进行穿刺,注意避开胆管与肝内血管,在肋角部位进针,经过2~4 cm肝组织之后将穿刺针穿入胆囊并将胆汁抽取,通过超声观察穿刺位置准确之后将导丝沿穿刺外套管进入,之后将外套管撤出,取引流管沿导丝进入胆囊内,之后抽取胆汁送至检验科,进行药物敏感性检测与细菌培养。对接受经皮经肝胆囊穿刺引流术的患者在术后根据患者的病情选择腔镜胆囊切除术治疗的最佳时间,方法同对照组[5]。
1.3 观察指标
统计分析体液免疫指标、细胞免疫指标、手术前后ALP、TBIL、IBLL水平、AMY水平、白细胞计数、VAS评分及并发症发生情况。采用间接免疫荧光法检测患者的细胞免疫指标(CD3+、CD4+、CD4+/CD8+),免疫速率散射比浊法检测患者的体液免疫指标(IgA、IgG、IgM)。采用全自动生化分析仪检测ALP(血清碱性磷酸酶)、TBIL(总胆红素)、IBLL(间接胆红素)、AMY(淀粉酶)、白细胞计数。采用VAS评分评定患者的疼痛程度,分值在0~10分之间,0分表示无痛,10分表示剧痛,评分越低表示患者疼痛程度越轻[6]。
1.4 统计学方法
2 结 果
2.1 体液免疫指标与细胞免疫指标
两组之间体液免疫指标相比,观察组高于对照组;细胞免疫指标相比,观察组CD3+、CD4+、CD4+/CD8+高于对照组,P<0.05。见表1。
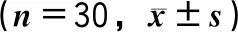
表1 体液免疫指标与细胞免疫指标
2.2 手术前后ALP、TBIL、IBLL水平
手术前ALP、TBIL、IBLL水平相比,观察组与对照组差异无统计学意义,P>0.05;手术后ALP、TBIL、IBLL水平相比,观察组低于对照组,P<0.05。见表2。
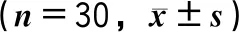
表2 手术前后ALP、TBIL、IBLL水平
2.3 手术前后AMY水平、白细胞计数、VAS评分
手术前AMY水平、白细胞计数、VAS评分相比,观察组与对照组差异无统计学意义,P>0.05;手术后AMY水平、白细胞计数、VAS评分相比,观察组低于对照组,P<0.05。见表3。

表3 手术前后AMY水平、白细胞计数、VAS评分 分)
2.4 并发症发生情况
两组之间并发症发生情况相比,观察组低于对照组,P<0.05。见表4。

表4 并发症发生情况 [n=30,n(%)]
3 讨 论
急性胆囊炎属于危急重症,结石是引起该病的主要原因,结石的出现会导致胆囊管出现梗阻,进而造成胆汁淤积,在遭受细菌入侵之后极易引起水肿与胆囊黏膜充血等症状,甚至会累及胆囊周围的组织,导致胆囊壁增厚,由于老年人身体素质较差,免疫功能相对较低,在发病后极易发展为化脓性胆囊炎,持续存在的梗阻现象会增加胆囊内的压力,导致患者血液供应出现障碍,进而出现穿孔与坏疽等较为严重的并发症。胆囊炎患者发病早期无明显症状,发现难度较大,在出现胆囊穿孔与化脓等症状时病情已较为严重,此时患者的病情进展速度较快,短时间内会出现多脏器功能损害与感染性休克等现象,威胁到其生命安全,因此及时有效的治疗非常重要[7]。
择期腔镜胆囊切除术是治疗急性胆囊炎的高效手术方式,对患者创伤较小且恢复速度较快,患者承受的痛苦相对较小,接受程度较高,但对于老年患者来说,由于其器官功能逐渐减退,生理系统储备能力逐渐衰退,免疫力与反应能力相对较低,加之患者多合并基础性疾病,部分患者甚至存在较为严重的疾病,在急性期接受手术治疗会出现较高的中转开腹率与死亡率[8]。而经皮经肝胆囊穿刺引流术的实施则有效弥补了传统腹腔镜手术存在的不足,经治疗可快速缓解老年中度急性胆囊炎引起的危急症状,防止紧急手术引发相关并发症,进而不断降低死亡率。在实施经皮经肝胆囊穿刺引流术的基础上择期实施腹腔镜胆囊切除术可有效降低死亡率。由于急性胆囊炎的发生与胆囊管阻塞密切相关,对其治疗关键在于胆囊胆汁引流,可有效减轻炎症反应与疼痛程度,两种手术联合治疗可提升疗效,延长患者的生存期[9]。在择期腹腔镜胆囊切除术之前实施经皮经肝胆囊穿刺引流术具有较多优势,经皮经肝胆囊穿刺引流术属于局部微创手术,该种手术方式较为简便,对于患有严重全身疾病不适合择期手术的急性胆囊炎患者具有较好的治疗效果,治疗后可有效减轻胆囊肿胀程度,避免出现胆囊穿孔与坏死现象,还可控制感染,对局部循环进行改善,进而有效降低并发症的发生,并且在穿刺之后患者体内的胆汁会快速引流至体外,可有效缓解患者的症状。另外,该种手术方式还可通过胆管造影将胆道的解剖结构充分显示出来,有助于医生选择合适的治疗方式,减少对胆管的损伤,在治疗后实施择期腹腔镜胆囊切除术可降低中转开腹率,保证择期手术的顺利实施,进而有效改善患者预后[10]。
综上所述,采用择期腔镜胆囊切除术治疗老年中度急性胆囊炎的基础上联合经皮经肝胆囊穿刺引流术可提升疗效,降低择期腔镜胆囊切除术的风险,有助于患者术后尽快恢复,还可减轻患者的免疫功能损伤情况,改善体液免疫指标,减轻疼痛程度,降低并发症发生率,具有较高的应用价值。
