新型冠状病毒肺炎疫情期间输血科整体工作开展策略
2021-07-29徐莹莹
徐莹莹
河南科技大学第一附属医院输血科,河南洛阳 471003
新型冠状病毒肺炎(COVID-19)是由新型冠状病毒(SARS-CoV-2)感染导致的呼吸道传染病[1]。COVID-19传染性极强,主要通过飞沫、密切接触和气溶胶传播,严重影响患者生命安全[2]。隔离是目前预防感染的有效办法。河南科技大学第一附属医院是河南省收治COVID-19疑似或确诊患者的省级定点医院,也是洛阳市传染病医院,本研究通过在COVID-19疫情期间对输血科制订的输血方案的分析,探讨COVID-19疫情期间输血科工作开展的整体策略,旨在为疫情再次发生时临床用血及管理提供参考。
1 资料与方法
1.1一般资料 选取河南科技大学第一附属医院输血科2020年1-3月临床申请用血的1 406例患者为研究对象,其中血液科355例,消化科134例,肿瘤内科64例,急诊科69例,其他科室784例;男812例,女594例;年龄9~76岁。对疫情期间用血量、输血申请流程、成分血发放流程及血液标本的处理流程进行研究,针对疫情特殊时期采取有效的防控措施,保障患者及医护人员的安全。
1.2方法
1.2.1输血科成立疫情防控工作小组 在本院疫情防控工作组及科主任的带领下成立科室疫情防控工作小组,小组由感染科医师及输血科人员组成,根据《新型冠状病毒肺炎诊疗方案(试行第六版)》[2]、《新型冠状病毒感染的肺炎防控中常见医用防护用品使用范围指引(试行)》[3]及《2019 新型冠状病毒肺炎临床实验室检测的生物安全防护指南(试行第一版)》[4]并结合输血科自身特点制订输血科工作人员防护要求、消毒隔离措施、标本操作工作流程及医疗废物处理等方案。对2020年1-3月临床申请用血的悬浮红细胞用量、术中用血及治疗用血等与2019年同期进行比较分析。
1.2.2输血科人员的防护 输血科将临床科室与实验室紧密相连,工作内容包括血液相关的各种实验室检测,还包括各种成分血的存储、交叉配血、成分血发放及指导临床用血,对临床各科室用血及保障手术进行至关重要。输血工作因其自身特点,工作人员会接触到受血者的血标本和供血者的血液,COVID-19患者的血标本也具有传染性,在交叉配血及其他实验室相关检测过程中产生的气溶胶(疑似或确诊COVID-19患者)将极大提高工作人员的感染风险。根据不同岗位工作性质要求:不接触受血者标本和供血者血液者采用一级生物安全防护,接触一般患者标本者采用二级生物安全防护,接触疑似或确诊COVID-19患者标本者采用三级生物安全防护[5]。科室硬件要求:每天对外通风,达到生物安全二级实验室标准,针对疑似或确诊COVID-19患者的相关实验检查(包括离心)均在生物安全柜内进行,申请自动脱盖型离心机。
1.2.3临床输血申请流程及成分血发放流程的防控 择期手术患者进行术前备血评估,根据患者情况、术中用血量及血型制订成分血预约的备血方案;急诊科、血液科、肿瘤内科及消化科等科室大量用血患者严格按照输血指征进行规范合理的用血,为避免成分血资源浪费及经验用血,由输血科与临床科室共同制订患者个体化用血申请方案并严格执行;对疑似或确诊COVID-19患者用血采用严格的输血前用血评估与申请,由临床医师及输血科人员根据患者病情及用血指征进行严格的评估,确保患者有输血适应证方可进行用血申请,由专门的护理人员配送输血申请单及血样,采用有生物安全标识的黄色透明袋盛装,再放到生物安全标本转运箱中转运,交接前用75%乙醇或稀释过的消毒水喷洒消毒转运箱及黄色透明标本袋,认真核对患者信息,然后将标本置于生物安全柜中进行操作。输血申请及用血发放流程采用临床科室-输血科-临床科室的简化流程,减少人员接触,输血申请单由输血科统一保存并紫外线消毒。
1.2.4血液标本及医疗垃圾的处理流程防控 检测后血液标本盖上试管盖,确诊或疑似患者因检测或交叉配血产生的医疗垃圾,在生物安全柜内将损伤性医疗废物置于锐器盒中,再用双层黄色医疗垃圾袋盛装采用鹅颈式分层封口密封,粘贴有利器标志的医疗废物标签,并标注COVID-19、日期、生产单位;其余医疗废物也在生物安全柜中将其置于黄色医疗垃圾袋并采用双层包装鹅颈式分层封口密封,粘贴有感染性废物标志的医疗废物标签,并标注COVID-19、日期、生产单位。先用1 000 mg/L的含氯消毒剂喷洒消毒医疗废物外包装袋,再进行高压蒸汽灭菌消毒,然后按照感染性医疗废物进行处置[6]。
1.2.5受血患者的安全防控 在如此严峻的疫情之下,血液库存紧缺,血站采供血工作面临严峻的挑战,为了隔离病毒,人口外出及流动减少,献血者减少。本院是全市用血量最多的医院之一,同样面临着严峻的用血挑战。在有限的资源下招募的献血者虽需进行献血前健康咨询及疫情期间常规测体温,排除感染史、疫情接触史等,但其所献血液仍有一定的感染风险,因此做好受血患者的安全防控十分重要。首先要做好献血者的隔离与延期献血,把控好献血资格,其次要明确献血者个人信息并能在献血后及时取得联系,如献血后发现有COVID-19确诊者,能采取及时的血液隔离措施[7]。如果受血患者输注了有COVID-19者的血液,将有被感染的风险,因此临床用血除了严格把控输血指征还需要考虑感染COVID-19的风险,尽量采取不输血的原则。
2 结 果
2.12020年1-3月与2019年同期悬浮红细胞总用量比较 2020年1-3月悬浮红细胞总用量为7 730.0 U,与去年同期比较明显降低,悬浮红细胞用量下降了16.46%。
2.22020年1-3月各科室患者悬浮红细胞用量与去年同期比较 2020年1-3月各科室住院患者较去年同期明显减少,悬浮红细胞用量也较去年同期明显降低,各科室用量排序依次为血液科2 216.5 U,消化科766.0 U,肿瘤内科390.0 U,急诊科320.0 U,其中血液科、消化科及肿瘤内科患者用血比例较去年同期有所升高,急诊科用血比例较去年同期明显降低。见表1。
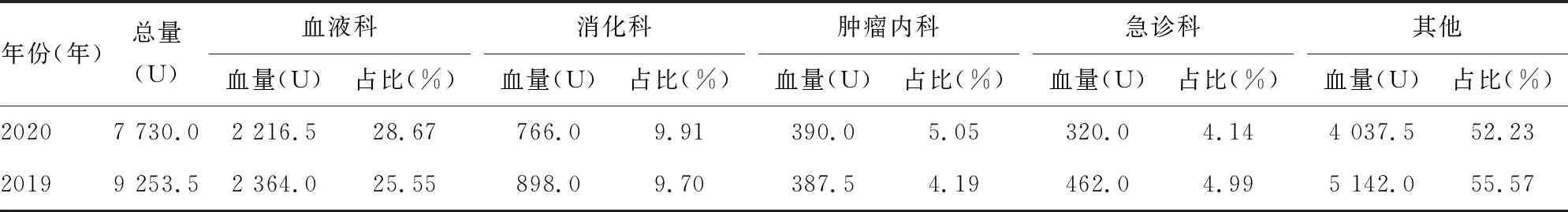
表1 2020年1-3月各科室患者悬浮红细胞用血量与去年同期比较
2.32020年1-3月悬浮红细胞用量特点 2020年1-3月所选研究对象申请输注的悬浮红细胞主要用于手术用血和科室治疗,其中手术用量为2 622.0 U,科室治疗用量为5 108.0 U,与去年同期(手术用量为4 320.0 U,科室治疗用量为4 933.5 U)比较,有所不同。
2.42020年1-3月输血相关防控措施的实施 输血相关防控措施的实施初显成效,所选研究对象均治疗满意,康复出院,患者及医护人员的COVID-19感染率均为0。
3 讨 论
SARS-CoV-2基因与SARS冠状病毒有85%以上同源,其直径为60~140 nm,颗粒呈圆形或椭圆形,属于β属,伴有包膜。COVID-19传染性极强,属于甲类管理传染病,短期内可大范围传播,即使潜伏期的患者也具有传染性,普通人群均易感,尤其是老年人及免疫力低的人群更易感,平均潜伏期14 d,以发热、乏力、持续干咳及呼吸困难为主要临床表现,重症患者可出现代谢性酸中毒、呼吸衰竭、肺纤维化及多器官功能衰竭等症状,治疗主要为对症治疗并加强康复锻炼,而输血及血浆置换则对于重症患者的治疗不可或缺。
血液作为一种稀缺的不可再生资源,在医疗救治中发挥着重大作用,如何使血液资源得到合理的应用,并发挥最大的救治效用,急需输血科人员及临床医师结合患者病情、血液库存量进行精准评估,避免血液资源使用不当,造成不必要的浪费。刘晓敏等[7]对疫情期间输血科工作的开展也进行了相应的总结与拓展,其中建议开设输血科门诊对择期手术患者进行备血评估等办法具有很好的临床应用价值。同时如何保障输血科人员及受血患者的安全,也显得尤为重要,虽然当前本院采取的防控措施初显成效,但仍存在许多不足之处,如多数实验操作在生物安全柜中进行,大大降低了工作效率,延长检测及配血时间,无法满足紧急用血的临床需求;即使无症状的普通患者及献血者的血液也依然有潜在感染的风险,如何进行防控,值得思考。输血科作为临床与医技紧密结合的一个科室,其工作内容不仅限于辅助临床,更多的需要参与指导临床用血,在疫情严峻的情况下更需要以严谨的态度对待每管血标本及每袋血液制品,更加完善用血申请及血液发放等诸多环节,严阵以待,全力抗击COVID-19疫情。
