逆行追踪法在预防急性胆囊炎腹腔镜胆囊切除术中胆道损伤的应用价值
2021-07-29张永录王齐成
张永录,王齐成
1.陕西省咸阳市三原县医院普外科,陕西咸阳 713800;2.陕西省汉中市人民医院普外科 陕西汉中 723000
急性胆囊炎是一类由胆囊管感染和(或)梗阻引起的炎症,胆囊结石为主要诱因。90%以上胆囊炎患者患有胆囊结石,在临床上主要表现为右上腹痛、恶心、呕吐等。目前,急性胆囊炎临床上主要采取手术治疗,如腹腔镜下胆囊切除术、开腹胆囊切除术、胆囊引流术与内镜微创保胆取石术等[1]。而腹腔镜胆囊切除术因具有术后疼痛轻、创伤小、恢复快等优点,已成为胆囊切除的“金标准”[2]。但该方法容易出现医源性胆道损伤,有研究显示,腹腔镜胆囊切除术导致胆道损伤的发生率约1.5%[3]。一旦出现胆道损伤,如果采取不恰当手术方式或错过最佳治疗时机,将严重影响患者的预后,因此预防胆道损伤的发生具有重要研究价值。胆道损伤的发生因素比较多,胆囊三角变异、上腹部手术史、急症腹腔镜等均被认为是腹腔镜胆囊切除术胆管损伤的危险因素[4]。腹腔镜胆囊切除术中采用逆行追踪法是在分离出胆囊管后,向胆囊方向逆行游离,找到真胆囊管后进行夹断并且切断;否则改变解剖路径直到寻找到胆囊管[5]。逆行追踪法的应用可减少对周围组织和血管的损伤,避免损伤胆总管[6]。本文探讨了逆行追踪法在预防急性胆囊炎腹腔镜胆囊切除术中胆道损伤的应用价值,旨在为不同患者选择适宜的个体化手术方案提供参考。
1 资料与方法
1.1一般资料 选择2017年8月至2020年6月在三原县医院行手术治疗的急性胆囊炎患者170例,纳入标准:(1)所有患者均有不同程度的右上腹痛,Murphy征阳性,术前影像学检查及术中探查明确诊断为急性胆囊炎,伴有胆囊结石;(2)所有手术都由同一团队进行操作;(3)年龄20~65岁,具有手术指征;(4)心肺等重要脏器功能正常;(5)经医院伦理委员会批准;(6)同期未因其他疾病行肝胆大型手术;(7)发病时间<72 h;(8)患者签署了知情同意书。排除标准:(1)右上腹手术病史者;(2)合并急性胆管炎者;(3)合并胆管癌、胆囊癌者;(4)心肺等重要脏器严重受损者;(5)妊娠与哺乳期女性;(6)临床资料缺乏者。根据随机数字表法把患者分为逆行组85例与对照组85例,2组患者的一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 2组一般资料比较
1.2治疗方法 逆行组:给予基于逆行追踪法的腹腔镜胆囊切除术,全身麻醉,常规建立二氧化碳人工气腹,三孔法置入腹腔镜设备。腹腔镜下探查腹腔,观察腹腔内组织器官状况。沿胆囊管逆行追踪法,即在分离出认为的胆囊管后,紧贴该胆囊管向胆囊方向逆行游离,如游离后证实为真胆囊管,即可断夹,并切除胆囊,否则改变解剖路径,重新寻找胆囊管,以避免胆道损伤,直至胆囊切除。冲洗腹腔,关闭腹腔,术毕。行逆行追踪法时需注意:(1)将胆囊三角进行解剖,沿着胆囊管寻找胆囊,在未达到胆囊前均不能切除,采用逆行追踪法一直向胆囊和肝门处游离。(2)在逆行游离过程中,应仔细辨认胆囊管来自于胆囊还是肝脏或肝内胆管,若其来源于胆囊,而且未发现胆囊管、胆囊壶腹之间存在其他胆管,则靠近胆总管切除胆囊,若来源于肝脏或肝内胆管,则停止断夹,改变解剖部位或路径,直至找到真正的胆囊并将其安全切掉。
对照组:给予传统腹腔镜胆囊切除术,气管插管全身麻醉,建立三孔气腹体系,置入腹腔镜,先分离出胆囊颈管和胆囊动脉,分别离断,再顺行切除胆囊。
1.3观察指标 (1)比较2组患者的手术时间、术中出血量、术后进食时间、术后胃肠道功能恢复时间与术后住院时间;(2)比较2组术后7 d胆道损伤情况,并发症发生情况(肠粘连、感染、胆汁漏出、腹膜炎);(3)在术前1 d与术后7 d测定与记录患者的血清C-反应蛋白(CRP)水平;(4)在术后1、3、7采用疼痛视觉模拟(VAS)评分评定患者的疼痛状况。
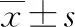
2 结 果
2.12组围术期相关指标比较 2组患者均顺利完成手术,2组手术时间比较,差异无统计学意义(P>0.05),逆行组的术后进食时间、术中出血量、术后胃肠道功能恢复时间与术后住院时间明显少于对照组(P<0.05)。见表2。
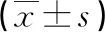
表2 2组围术期相关指标比较
2.22组胆道损伤发生情况比较 逆行组术后7 d的胆道损伤发生率为0.0%,低于对照组的7.1%(χ2=6.220,P=0.013)。
2.32组并发症发生情况比较 逆行组术后7 d的肠粘连、感染、胆汁漏出、腹膜炎等并发症发生率为2.4%,低于对照组的12.9%(χ2=6.747,P=0.009)。见表3。

表3 2组并发症发生情况比较(n)
2.42组CRP水平比较 2组术后7 d的血清CRP水平均有所降低,且逆行组明显低于对照组(P<0.05),见表4。

表4 2组CRP水平比较
2.52组术后疼痛评分比较 逆行组术后1、3、7 d的VAS评分均低于对照组(P<0.05),见表5。
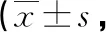
表5 2组术后疼痛评分比较分)
3 讨 论
急性胆囊炎为一种消化系统急症,多伴随有胆囊结石,有一定的病死率,但是采用手术治疗后治愈率比较高。腹腔镜胆囊切除术具有住院时间短、操作简单、对腹腔脏器干扰小、结石清除率高等优势,但是胆囊解剖结构复杂、周围组织粘连严重、胆囊壁增厚等因素对腹腔镜胆囊切除手术也造成了一定的影响,从而影响手术效果,不利于患者预后恢复[7]。本研究显示2组患者均顺利完成手术,逆行组的术后胃肠道功能恢复时间、术中出血量、术后进食时间与术后住院时间均明显少于对照组(P<0.05);逆行组术后7 d的肠粘连、感染、胆汁漏出、腹膜炎等并发症发生率为2.4%,低于对照组的12.9%(P<0.05)。从机制上分析,在腹腔镜胆囊切除术中分离出胆囊管后,采用逆行追踪法沿着胆囊管向胆囊和肝脏处游离,在切除胆囊,首先通过辨别胆囊管的真伪,这样可有效地减少胆管损伤,加快康复进程,从而减少术后并发症的发生[8]。
胆道损伤比较常见,特别是腹腔镜胆囊切除术后胆管损伤往往属于比较严重的类型。从发生机制上分析,反复发作的胆囊炎症引起胆囊三角严重粘连,导致胆囊管与肝、胆总管的关系辨认不清,使得局部解剖不清,容易在解剖分离胆囊三角时发生胆管损伤[9]。并且患者胆囊管开口位置异常、走形异常、肝内胆囊等均易造成胆道损伤。本研究显示逆行组术后7 d的胆道损伤发生率为0.0%,低于对照组的7.1%(P<0.05),表明逆行追踪法能有效预防腹腔镜胆囊切除术中胆道损伤的发生。从机制上分析,逆行追踪法可有效分离胆囊及三角区域,术中也可有效处理胆囊颈部结石嵌顿等,从而减少胆管损伤的发生。不过在手术操作中要讲究“宁长勿短”的原则,不必过分强调距胆总管0.5 cm左右切断胆囊管,从而造成胆管或医源性损伤[10-11]。
急性胆囊炎的发病机制至今未能完全阐明,目前认为该病的形成与胆囊排空功能障碍、胆汁成核、胆固醇代谢异常等因素有关。传统腹腔镜胆囊切除术可同期处理胆囊结石,结石清除率高,但是对机体的损伤比较大,机体容易发生应激反应,造成大量炎症因子的释放,患者术后多伴随有疼痛状况[12-13]。本研究显示2组术后7 d的血清CRP水平均低于术前1 d(P<0.05),且逆行组低于对照组(P<0.05);逆行组术后1、3、7 d的VAS评分均低于对照组(P<0.05),表明逆行追踪法在腹腔镜胆囊切除术中的应用能缓解术后疼痛,抑制炎症因子的释放。主要在于该方法从胆囊床的两侧开始分离直至胆囊壶腹部,采用逆行剥离,能避免损伤胆总管,对机体的损伤比较小,减轻患者痛苦,从而提高患者生活质量[14]。本研究也存在一定的不足,随访时间比较短,符合纳入标准的病例数相对不多,将在后续研究中深入探讨。
综上所述,逆行追踪法能有效预防急性胆囊炎腹腔镜胆囊切除术中胆道损伤的发生,减少并发症,缓解患者术后疼痛,抑制炎症因子的释放,促进患者康复。