清化止泻方治疗脾胃湿热型腹泻型肠易激综合征的疗效及对患者血清炎症因子和TLR4/MyD88/NF-κB信号通路相关蛋白的影响※
2021-07-29季利江
赵 平 严 晶 季利江
(江苏省常熟市中医院肛肠中心,江苏 常熟 215500)
肠易激综合征(irritable bowel syndrome,IBS)是临床常见的肠道功能紊乱疾病之一,主要分为腹泻型、便秘型及混合型3种类型,其中腹泻型肠易激综合征(irritable bowel syndrome-diarrhea,IBS-D)是最常见类型[1]。IBS的发病机制尚未完全阐述清楚,胃肠道运动功能异常、内脏超敏反应、心理社会因素、自主神经功能障碍、黏膜免疫激活和遗传易感性被认为是造成个体不同程度障碍的原因[2]。现代医学治疗IBS的药物单靶点导致疗效差且副作用大,而中医药具有多靶点、多途径、多机制的作用特点。2019-01—2019-12,我们在匹维溴铵片治疗基础上加用清化止泻方治疗脾胃湿热型IBS-D 60例,并与单纯应用匹维溴铵片治疗60例对照,观察临床疗效及对患者血清炎症因子和Toll样受体4(TLR4)/髓样分化因子88 (MyD88)/核转录因子κB (NF-κB)信号通路相关蛋白的影响,结果如下。
1 资料与方法
1.1 病例选择
1.1.1 诊断标准 西医诊断参照《罗马基金会常见胃肠道症状诊断流程》[3]中IBS-D诊断标准。中医证型诊断参照《肠易激综合征中医诊疗专家共识意见(2017)》[4]中脾胃湿热型,主症:腹中隐痛,泻下急迫或不爽,大便臭秽;次症:脘闷不舒,口干不欲饮或口苦或口臭,肛门灼热;舌脉:舌红,苔黄腻,脉濡数或滑数。
1.1.2 纳入标准 符合以上诊断标准及辨证标准;性别不限,年龄18~70岁;本研究经医院医学伦理委员审批通过,患者及家属自愿签署知情同意书。
1.1.3 排除标准 由克罗恩病、溃疡性结肠炎、化疗性腹泻、病毒及细菌感染、饮食等其他原因引起的腹泻;合并如胃肠肿瘤、肠梗阻、胃肠穿孔等其他消化道疾病及肛门疾患;妊娠期、哺乳期患者;合并其他心脑血管严重疾病;1个月内曾服用非甾体抗炎药或其他可能影响内脏敏感性的药物;参加其他临床试验者;有药物过敏史(尤其是中药过敏)。
1.2 一般资料 全部120例均为江苏省常熟市中医院肛肠中心住院患者,按照随机数字表法分为2组。治疗组60例,男29例,女31例;年龄21~65岁,平均(41.40±1.65)岁;病程6个月~5年,平均(2.81±0.16)年。对照组60例,男31例,女29例;年龄24~70岁,平均(44.18±2.06)岁;病程8个月~5.3年,平均(3.14±0.17)年。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.3 治疗方法
1.3.1 对照组 予匹维溴铵片(Mylan Laboratories SAS,注册证号H20160396)50 mg,每日 3 次口服。
1.3.2 治疗组 在对照组治疗基础上加清化止泻方。药物组成:凤尾草30 g,地锦草15 g,补骨脂15 g,黄连2 g,煨木香6 g,炮姜6 g,炒白芍15 g,防风10 g,苍术10 g,炒白术15 g,仙鹤草12 g。以上中药饮片均来自江苏省常熟市中医院中药房,日1剂,水煎2次取汁200 mL,分早、晚2次温服。
1.3.3 疗程 2组均连续治疗4周。
1.4 观察指标及方法 ①比较2组疗效。②比较2组治疗前后中医证候评分变化。参照《肠易激综合征中医诊疗专家共识意见(2017)》[4]中脾胃湿热型证候量化分级标准,主症按照症状无、轻、中、重依次记为0、2、4、6分;次症按照症状无、轻、中、重依次记为0、1、2、3分。③采用焦虑自评量表(SAS)[5]、抑郁自评量表(SDS)[5]评价2组患者治疗前后不良情绪。SAS、SDS均有 20 个测试条目,每个条目分 1~4 级评分,1分:没有出现,2分:出现情况较少,3分:出现情况较多,4分:绝大部分时间出现或总是出现,其中有5个条目的记分为反向记分。当SAS总分>50分时表示患者存在焦虑情绪,SDS总分>53分时提示患者存在抑郁症状。④采集2组患者治疗前后晨起空腹肘静脉血 5 mL,离心后取上清液,置于-20 ℃保存。采用酶联免疫吸附(ELISA)法检测白细胞介素1β(IL-1β)、白细胞介素6(IL-6)、肿瘤坏死因子α(TNF-α)水平,试剂盒由南京建成生物工程研究所有限公司提供,按照试剂盒说明操作。⑤采用ELISA法检测2组治疗前后TLR4/MyD88/NF-κB信号通路相关蛋白TLR4、MyD88、NF-κB p65表达,试剂盒由南京建成生物工程研究所有限公司提供,按照试剂盒说明操作。
1.5 疗效标准 根据中医证候总评分,采用尼莫地平法评定疗效[6]。临床痊愈:临床症状几乎消失,中医证候总评分减少≥95%;显效:临床症状减轻,70%≤中医证候总评分减少<95%;有效:临床症状虽减轻,但30%≤中医证候总评分减少<70%;无效:临床症状未改善甚至加重,且中医证候总评分减少<30%。以临床痊愈+显效+有效统计总有效。

2 结果
2.1 2组疗效比较 见表1。

表1 2组疗效比较 例
由表1可见,2组总有效率比较差异有统计学意义(P<0.05),治疗组疗效优于对照组。
2.2 2组治疗前后中医证候评分比较 见表2。
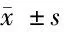
表2 2组治疗前后中医证候评分比较 分,
由表2可见,2组治疗后中医证候各项评分及总评分均较本组治疗前降低(P<0.05),且治疗组降低更明显(P<0.05)。
2.3 2组治疗前后SAS评分、SDS评分比较 见表3。
由表3可见,2组治疗后SAS评分、SDS 评分均较本组治疗前降低(P<0.05),且治疗组降低更明显(P<0.05)。
2.4 2组治疗前后血清IL-1β、IL-6及TNF-α水平比较 见表4。

表4 2组治疗前后血清IL-1β、IL-6及TNF-α水平比较
由表4可见,2组治疗后血清IL-1β、IL-6及TNF-α水平均较本组治疗前降低(P<0.05),且治疗组降低更明显(P<0.05)。
2.5 2组治疗前后血清TLR4、MyD88及NF-κB p65表达水平比较 见表5。

表5 2组治疗前后血清TLR4、MyD88及NF-κB p65表达水平比较
由表5可见,2组治疗后TLR4、MyD88、NF-κB p65表达水平均较本组治疗前降低(P<0.05),且治疗组降低更明显(P<0.05)。
3 讨论
IBS-D是临床常见的以腹痛、腹泻为主要症状的肠道功能紊乱性疾病,与情志变化密切相关。其发病机制尚未完全阐述清楚,大体认为是结合生理、心理、社会三方面因素,病因包括饮食不洁、细菌或病毒感染、神志精神、遗传因素、神经内分泌等方面,最终引发胃肠道蠕动改变、脑—肠轴双向调节紊乱、脑肠肽含量变化及肠生物、免疫、化学、机械屏障障碍。由于其发病机制的复杂性,现代医学尚无针对 IBS-D 的特效药物, 即使是5-羟色胺3(5-HT3)受体拮抗剂和5-HT4受体激动剂,临床仅以解痉、止泻治疗为主,但疗效差,且副作用大[7-8]。越来越多的证据表明,中医药对改善IBS-D的腹痛、腹泻症状优于现代医学治疗[9-10]。匹维溴铵作为胃肠道解痉剂,抑制钙离子流入肠道平滑肌细胞,从而间接或直接降低肠道敏感性,是治疗IBS的临床常用药,因此对照组将匹维溴铵片作为对照用药。
中医学认为,IBS-D病因为风、寒、湿、热等外邪侵袭,再加上脏腑虚弱,尤其是脾、胃、肾虚弱,当饮食不当和情绪失调时,导致腹痛、腹胀、腹泻和便秘等症状[11]。基于临床实践,我们认为IBS-D以脾虚为本,湿热为标,脾胃湿热是IBS-D的发病关键,是临床常见证型之一。《景岳全书·泄泻》云“泄泻之本,无不由于脾胃”,患者脾胃虚弱,湿浊内生,湿蕴于中而化热,出现湿热泻,表现为泻下急迫或不爽,以益气健脾理气、清热化湿止泻为治疗大法,恢复脾胃升降功能。本研究清化止泻方中重用凤尾草、地锦草清热利湿解毒,地锦草还有活血之功,治疗肠道湿热壅盛、气血受阻之腹痛以治标,炒白术、苍术健脾燥湿以固本,共为君药。补骨脂温肾涩肠,为治久泻之良药;久泻脾虚,必有湿浊,湿蕴于中而易化热,即使无明显热象,也应考虑“潜在”之热,黄连清除肠腑“潜在”之热,二者相配,辛中有苦,温中寓清,使涩肠而不致敛邪,坚阴而不致过温,共为臣药。因湿热中阻、气机不畅可致腹痛,煨木香行气化湿,理气止痛,炮姜温中止泻,可反佐苦寒之品伤及脾胃,且“湿得阳则化”;因清热利湿和清热燥湿之品有伤阴之嫌,且泄泻太甚本身可伤津耗液,炒白芍、防风敛阴疏肝,缓急止痛;仙鹤草有止血止泻治痢功效,均为佐使药。全方配伍,共奏益气健脾、理气止痛、清热化湿止泻功效。本研究结果显示,治疗组总有效率高于对照组(P<0.05),且治疗组中医证候各项评分及总评分均低于对照组(P<0.05),说明清化止泻方能更好地改善IBS-D患者脾胃湿热证候,缓解临床症状。
越来越多的研究表明,低度炎性反应是IBS潜在机制之一[12]。TLR4信号通路与IBS的低度炎症关系逐渐成为近年来的研究热点。正常状态下,TLR4 在结肠上皮上低表达,但在IBS-D患者中的表达水平高于正常组[13]。TLR4 是革兰阴性菌脂多糖(LPS)应答的主要受体[14],可通过MyD88依赖的途径,最终激活 NF-κB,诱导肠上皮细胞释放促炎细胞因子TNF-α、IL-6、IL-1β、干扰素γ(IFN-γ)增加[15],进一步加重炎性反应[16]。同时TNF-α、IL-6、IL-1β等炎症细胞因子亦可影响胃肠蠕动、分泌和再吸收,从而增加IBS-D的肠黏膜敏感性[17]。因此,干预TLR4/MyD88/NF-κB信号通路的任何一靶点,同时抑制炎症因子表达,均可抑制肠道炎性反应,修复肠黏膜屏障损伤,TLR4、MyD88、NF-κB及其下游的炎症细胞因子TNF-α、IL-6、IL-1β或成为临床药物干预IBS-D的实验室指标,具有重要的临床参考价值。本研究结果表明,治疗组治疗后血清IL-1β、IL-6及TNF-α水平,以及TLR4、MyD88、NF-κB p65表达水平均低于对照组(P<0.05),说明清化止泻方可明显降低IBS-D患者TLR4、MyD88、NF-κB p65 表达水平,下调炎症细胞因子IL-1β、IL-6、TNF-α水平。抑制TLR4/MyD88/NF-κB信号通路异常激活、降低患者血清炎症细胞因子水平可能是清化止泻方调控低度炎性反应、降低肠道敏感性、缓解IBS-D临床症状的机制之一。
IBS作为身心共患疾病已被公认,多数IBS-D患者伴抑郁、焦虑等异常心理状态,导致其生活质量明显下降[18]。中医学的情志理论缺乏客观性和量化性,而现代心理学的心理量表则可量化抑郁、焦虑心理状态。SAS用来评估患者抑郁症状轻重,还可揭示具有躯体主诉的隐匿性抑郁,SDS可用于评定焦虑患者的主观感受,二者相结合能更加全面地评估患者主观抑郁、焦虑程度。本研究结果显示,2组治疗后SAS评分、SDS 评分均较本组治疗前降低(P<0.05),且治疗组降低更明显(P<0.05),说明清化止泻方具有更明显的缓解IBS-D患者抑郁、焦虑状态的效果。
综上所述,与匹维溴铵片比较,清化止泻方治疗IBS-D更具优势,可能通过调控血清TLR4、MyD88、NF-κB p65表达,降低血清IL-1β、IL-6、TNF-α水平来改善脾胃湿热型 IBS-D患者临床症状,缓解焦虑、抑郁状态。
