抗结核药物引起药物超敏反应综合征病例分析*
2021-07-29蒋晓磊朱玉莲李靖钱梦茹崔小娇董丽娥杨勇
蒋晓磊,朱玉莲,李靖,钱梦茹,崔小娇,董丽娥,杨勇,
(1.甘肃省中医院药学部,兰州 730050;2.四川省资阳市人民医院药学部,资阳 641300;3.四川省医学科学院·四川省人民医院药学部·电子科技大学药学院,成都 610072;4.西部战区总医院药学部,成都 610072)
药物超敏反应综合征(drug induced hyper-sensitivity syndrome,DIHS)又称伴嗜酸性粒细胞增多和系统症状的药物反应(drug reaction with eosinophilia and systemic symptoms,DRESS),是一种少见且致命的药物不良反应,其特征是潜伏期较长,伴皮疹、血液系统异常和内脏损害[1]。本病的确切发病率不详,致死率可达10%[1-2]。DIHS临床表现复杂多样,与某些疾病和普通药疹难以鉴别[2-4],容易误诊误治。抗结核药物所致DIHS临床比较少见[5],其相关病例的诊治经验具有重要参考价值。本文对该病例诊治过程中致误诊误治的病情特点进行详细分析,并提出具有诊断价值但未引起重视的一些病理表现,旨在为本病的诊治提供参考,降低患者死亡率,促进结核病的控制。
1 病例简介
患者,女,28岁,既往体健,无家族遗传病史,父母体健。本次入院2个月前无明显诱因出现咯血2次(少量鲜红色血凝块),于外院就诊,给予盐酸左氧氟沙星注射液治疗,辅查γ-干扰素阳性。2020年4月19日转至传染病医院就诊,予异烟肼片( 0.3 g,po,qd)、利福平胶囊(0.45 g,po,qd)、盐酸乙胺丁醇片(0.75 g,po,qd)、吡嗪酰胺片(0.75 g,po,qd)诊断性抗结核治疗(此次就诊辅查肝功能正常)。1周后于传染病医院复查肝功能异常,停用所有药物20余天。患者肝功能恢复后,调整给药方案予异烟肼片(0.3 g,po,qd)、利福喷丁胶囊(0.45 g,po,biw)、盐酸乙胺丁醇片(0.75 g,po,qd)、注射用链霉素(0.75 g,im,qd)治疗,期间未出现发热、皮疹等不适。使用该治疗方案3周左右患者自诉于注射链霉素2 h后出现畏寒、发热(一般13:00~14:00出现发热),最高体温39.5 ℃,持续至22:00~24:00自行缓解。患者因发热3 d于外院就诊。辅助检查:白细胞计数(WBC):3.0×109·L-1,中性粒细胞计数(NEUT):2.27×109·L-1,淋巴细胞计数(LYMPH):0.27×109·L-1,C反应蛋白(CRP):10 mg·L-1,给予连花清瘟胶囊、地榆升白片治疗,1 d后患者全身出现皮疹,仍有发热。辅助检查:WBC 2.87×109·L-1,NEUT 2.24×109·L-1,LYMPH 0.2×109·L-1。随即停用连花清温胶囊、地榆升白片,改用利可君片。患者自述仍有发热、皮疹,最高温度约39.0 ℃。外院治疗期间一直未停用抗结核药物。为求进一步诊疗,2020年6月10日收入四川省人民医院呼吸与危重症科。
患者此次入院体格检查:体温36.8 ℃,脉搏88次·min-1,呼吸20次·min-1,血压99/67 mmHg(1 mmHg=0.133 kPa),身高157 cm,体质量45 kg,BMI18.25 kg·(m2)-1。神志清楚,体检配合,口唇无发绀,扁桃体无肿大。双肺呼吸音清,未闻及湿啰音、胸膜摩擦音,心率88次·min-1,心律齐,未闻及杂音,双下肢无水肿,全身未见皮疹。
辅助检查WBC 1.690×109·L-1,NEUT 2.24×109·L-1,LYMPH 0.299×109·L-1,嗜酸粒细胞数(EO)0.064×109·L-1,CRP36.72 mg·L-1,估算肾小球率过滤(eGFR)127.13 mL·min-1,天冬氨酸氨基转移酶(AST)82 U·L-1,丙氨酸氨基转移酶(ALT)112 U·L-1,碱性磷酸酶(ALP)188 U·L-1,总胆红素(T-BiL)21.4 μmol·L-1,直接胆红素(D-BiL)14.9 μmol·L-1,间接胆红素(I-BiL)6.5 μmol·L-1,降钙素原(PCT)2.04 ng·mL-1。
入院诊断:发热待查;原发性肺结核;药物性肝损伤。
入院用药方案:利福喷丁胶囊(四川明欣药业有限责任公司;批号:19120342)0.45 g,po,biw;异烟肼片(宜昌人福药业有限责任公司;批号:81D06011)0.3 g,po,qd;盐酸乙胺丁醇胶囊(沈阳红旗制药;批号:1910031)0.75 g,po,qd;注射用硫酸链霉素(山东鲁抗医药股份有限公司;批号:3061190901)0.75 g,im,qd;复方二氯醋酸二异丙胺注射液80 mg,静脉滴注,qd(以上药物医嘱执行时间15:47)。约19:00患者全身出现散在麻疹样皮疹并伴有瘙痒,体温升高至39.5 ℃,医生考虑链霉素过敏可能性大,立即停用链霉素,加用二线抗结核药物盐酸左氧氟沙星注射液(扬子江药业集团江苏紫龙药业有限公司,批号:20101391)500 mg,静脉滴注,qd。2020年6月12日患者过敏症状未缓解,加用枸地氯雷他定片10 mg,po,qd;依巴斯汀片10 mg,po,qn;复方甘草酸苷注射液60 mg,静脉滴注,qd抗炎抗过敏治疗,用药后皮疹逐渐消退,体温下降,最高体温37.4 ℃。2020年6月15日患者再次发热,最高体温39.0 ℃。体检:右颈中部及左颈根部扪及直径约0.8 cm大小淋巴结,质软。双上肢、腹部、背部新发散在皮疹,压之褪色,伴有瘙痒。考虑感染合并药物过敏,于是停用利福喷丁胶囊、异烟肼片、盐酸乙胺丁醇胶囊、盐酸左氧氟沙星注射液,加用注射用头孢哌酮他唑巴坦2.25 g,静脉滴注,bid,抗感染治疗,其余药物治疗方案维持不变。2020年6月16日患者反复高热,最高体温40.0 ℃,颜面部水肿,皮疹蔓延至全身,肘窝为甚,伴有瘙痒,嘴角出现疱疹。考虑病毒感染引起高热,当日行人类疱疹病毒-4(EBV)筛查,结果为阴性。使用赖氨匹林0.9 g,im,st退热。2020年6月17日患者症状无明显变化,依然反复高热,最高体温39.7 ℃,全身皮疹未改善。辅助检查:骨髓涂片及流式无特殊。头颅、全腹CT平扫未见异常,胸部CT显示右肺下叶前基底段见数个纤维硬结灶。浅表淋巴结彩超提示腹股沟、左锁骨上、腋下见肿大淋巴结,大小平均约10 mm×6 mm(胸部CT见图1;血常规、肝功能见表1)。因患者高热不退,再次使用赖氨匹林0.9 g,im,st退热。
2020年6月17日为明确患者发热原因及下一步治疗方案,进行全科病例讨论。与病毒感染相关疾病(如传染性单核细胞增多症、麻疹、川崎病),其他类型药疹(剥脱性皮炎、SJS/TEN、急性泛发性发疹性脓疱型药疹等)和淋巴瘤相关疾病(如血管免疫母细胞淋巴结病、淋巴瘤性红皮病、药物性假性淋巴瘤)均可表现为发热、皮疹、多处淋巴结肿大、内脏受损等临床症状[2-3],需鉴别诊断。
临床药师用药建议:患者使用抗结核药物之后才出现发热、皮疹、血液系统异常、多处淋巴结增生等症状,考虑抗结核药物引起迟发性变态反应可能性大,除停用利福喷丁、异烟肼、乙胺丁醇、左氧氟沙星外,建议停用头孢哌酮他唑巴坦,药物治疗方案应尽量精炼。激素治疗会促进结核分枝杆菌播散,暂不使用,如症状持续加重可考虑使用激素。继续寻找血液系统、风湿免疫系统相关疾病证据。主管医师采纳药师建议,仅保留氯雷他定片、多巴斯汀片、复方甘草酸苷注射液、复方二氯醋酸二异丙胺注射液进行抗过敏、保肝治疗。
2020年6月19日患者体温有所下降,最高体温38.2 ℃,皮疹、面部水肿有所好转。2020年6月23日患者精神状态较好,无发热,全身未见皮疹,当日出院。嘱患者每周行血常规、肝肾功能检查,半月后复查胸部CT。
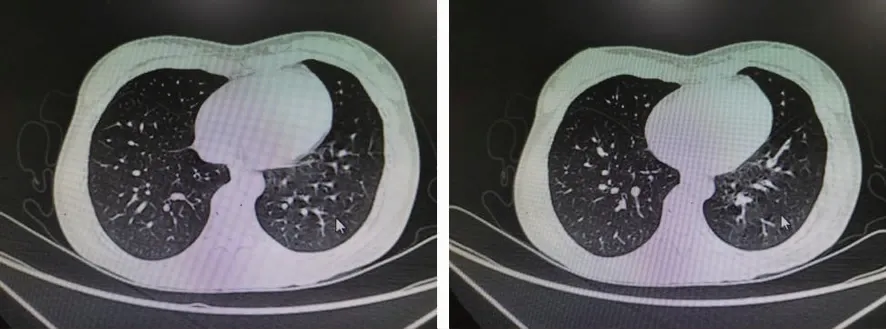
图1 2020年6月17日患者胸部CT情况
2 出院随访
出院后随访,患者未再出现发热、皮疹、咯血症状,监测血常规、肝功能未见异常。患者于2020年7月21日于传染病医院行抗结核药物激发试验,证实对异烟肼和乙胺丁醇过敏。
3 讨论
3.1患者病情特点 患者使用抗结核药物出现典型的DIHS症状:①皮疹出现时间离第一次使用抗结核药物约7周,出现颜面部水肿;②发热,体温在37.5~40.0 ℃,体温曲线呈“双峰”状;③腹股沟、颈部、左锁骨上、腋下见肿大淋巴结;④WBC、EO明显升高,变异淋巴细胞高达21%;⑤ALT、AST、ALP高于正常值3倍以上;⑥停用抗结核药物后病情反复。
3.2我国DIHS诊断标准 我国DIHS诊断标准:①迟发性皮疹:从服药到皮疹出现时间大于3周;②淋巴结肿大:≥ 2个部位的淋巴结肿大;③发热:体温>38 ℃;④内脏损害:丙氨酸氨基转移酶为正常值2倍以上、间质性肾炎、间质性肺炎或心肌炎;⑤血液学异常:白细胞升高或降低,嗜酸性粒细胞≥1.5×109·L-1或不典型淋巴细胞>5%;⑥复发病程:尽管停用诱发药物并给予治疗,疾病仍出现病情复发或加重[1]。符合前5条可确诊DIHS。
3.3药物不良反应相关性评价 根据Karch 和 Lasagna 评价方法,本例不良反应事件关联性为“肯定”[6]。分析原因如下:①发热、皮疹、血液系统异常、淋巴结肿大等症状都是在抗结核治疗之后出现,用药和不良反应之间存在合理的时间关系。②停用抗结核药物并对症治疗后过敏症状消失。③DIHS为一线抗结药物已知不良反应。④药物激发试验证实患者对异烟肼和乙胺丁醇过敏。
严重药物皮肤不良反应欧洲注册(RegiSCAR)评分系统是目前诊断DIHS最常用的评分标准,该患者RegiSCAR得分6分[7],确诊为DIHS。分析原因如下:①体温持续在37.5~40.0 ℃波动;②多处淋巴结肿大;③嗜酸性粒细胞计数>1.5×109·L-1;④皮疹全身覆盖率>50%;⑤肝脏受累;⑥出现变异淋巴细胞,其比率高达21%。
3.4该病例临床价值 该病例除呈现一系列DIHS典型临床特点,还出现了一些比较隐匿的临床症状,可为临床早期识别和治疗抗结核药物引起DIHS提供经验性参考,降低漏诊率和死亡率。
3.4.1血象特点的隐匿性 该病例早期血象指标正常具有迷惑性,提醒临床持续的血常规监测十分重要,甚至在肝功能正常后,仍需要持续监测EO[3]。患者起病初期EO处于正常范围,入院5 d后才出现急剧升高,这种血象特点容易造成DIHS漏诊。因此对于持续发热、皮疹、多处淋巴结肿大的患者,即使血象正常,仍不能轻易排除DIHS的可能性。
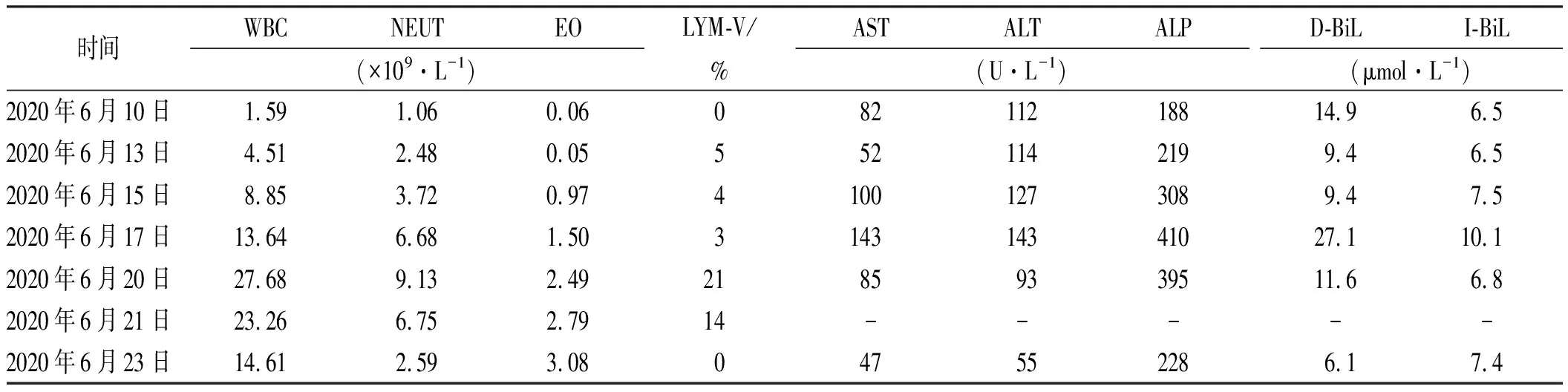
表1 患者血常规、肝功能指标动态变化
3.4.2保肝药的合理使用 使用保肝药物后肝功能指标的异常变化提示新的临床研究方向。肝脏是DIHS最容易受累的部位[1-2],其发生率为45.0%~86.1%[1]。患者保肝治疗,肝功能指标一直处于上升趋势,2020年6月19日停用改为“保肝”药物后肝酶水平逐渐回落。分析其原因可能由于DIHS期间任何药物都可能加重过敏症状,继而加重肝脏受累。笔者目前未见相关文献提及保肝药物的使用对DIHS肝功能利弊的影响,因此还需要拓展更多临床病例和相关试验研究探讨。
3.4.3淋巴结肿大部位的辅助诊断价值 淋巴结肿大是DIHS的诊断标准之一,可见于75%的患者[2]。颈部、腋下、腹股沟是DIHS淋巴结肿大常见部位[3]。2020年6月13日患者彩超报告提示腹股沟、颈部、左锁骨上、腋下见淋巴结肿大,大小平均约10 mm×6 mm,与文献[3]报道相一致,对其诊断具有一定参考价值。
3.4.4警惕药物交叉变态反应 患者病情好转后再次发热,误导医生考虑感染而经验性使用抗菌药物和解热镇痛药物,导致患者过敏症状加重,提醒临床医生DIHS患者存在多种药物交叉变态反应,不仅要避免使用致敏药物,还应避免使用抗菌药物(除外明确的感染证据)和解热镇痛药物[3]。DIHS通常对多种药物(包括发病后使用的药物)表现出无法解释的交叉反应[1-3]。回顾患者外院治疗史,服用连花清瘟胶囊、地榆升白片第二天出现全身皮疹,可能是药物交叉过敏反应所致。
3.4.5人疱疹病毒-6(HHV-6)对DIHS的诊断意义 HHV-6应当纳入此类病例的常规检查,以促进DIHS生物标志物的进一步验证。患者症状加重时嘴角出现疱疹,提示病毒激活可能参与了此次病程,但由于当时对该病的认识不足,未行HHV-6相关筛查,无法印证是否存在HHV-6激活。日本已将HHV-6再激活作为DIHS诊断标准之一,欧洲也将其作为辅助诊断标准[2],我国目前未纳入到诊断标准中。DIHS的发病机制目前尚不明确,病毒激活在DIHS进展过程中发挥了重要作用,EBV、HHV-6/7、CMV等再激活与病情的反复加重密切相关。绝大多数DIHS患者(> 70%)在特定时间点(2~3周)中观察到HHV-6的重新激活,HHV-6再激活可能是诊断DIHS的有用标志物[2-3]。与DIHS比较,在其他严重的皮肤DHR(例如SJS / TEN,AGEP)中很少发生病毒激活[8-9]。
4 抗结核药物引起DIHS的防治建议
抗结核药物可引起致命性 DIHS,早期识别、及时停用致敏药物对改善患者预后至关重要。DIHS急性期容易出现药物交叉过敏,一旦疑似DIHS,立即停用所有抗结核药物,不建议逐一停药。多种药物交叉反应可能加重临床症状或使其复杂化,因此任何药物都需谨慎使用。保肝药物应根据肝功能受损程度酌情选用,不建议过于复杂的保肝治疗方案。
是否使用糖皮质激素目前仍存在争议,全身性糖皮质激素已被认为是改善DIHS急性期临床症状的标准疗法[3],然而,糖皮质激素会降低免疫力,诱发病毒的再激活[2],导致病情恶化。对于抗结核药物引起的DIHS,糖皮质激素的使用可能造成结核分枝杆菌的播散。轻症患者建议暂不使用糖皮质激素,局部使用糖皮质激素和抗组胺药对症治疗即可[10]。症状无改善或者持续加重的患者,为避免因DIHS造成多脏器功能衰竭甚至死亡,应权衡利弊使用(包括激素冲击疗法)。注射免疫球蛋白(IVIG)被证实在DIHS急性期有效[1,3,11],其相关机制尚不清楚,可能与IVIG清除再活化的病毒;中和抗体、细胞因子、毒素、T细胞抗原;抑制补体系统等免疫调节作用有关[11]。对于结核处于活动期甚至是耐药结核菌感染的患者,使用糖皮质激素治疗的风险过高时,IVIG可以作为一种备选方案。
综上所述,该病例作为抗结核药物引起DIHS的典型案例,为该病的诊治提供了经验参考。患者隐匿的病情特点为以后的诊疗策略和研究方向提出了新的思考。
