基于患者报告结局模式的随访改进在门诊穿刺活检患者术后管理中的应用
2021-07-28周玉梅代桂芝杨蓉丁伟曾黎张勇
周玉梅,代桂芝,杨蓉,丁伟,曾黎,张勇
(1.德阳市人民医院门诊部,四川 德阳 618000;2.德阳市人民医院放射科,四川 德阳 618000)
影像引导下的各种经皮穿刺活检术具有精准、微创、安全的特点,在恶性肿瘤的诊断、鉴别和治疗决策中发挥重要作用,尽管其术后发生并发症较少,但仍需警惕术后致命性大出血等严重并发症的发生风险[1-3]。近年来随着预约入院和门诊手术流程的优化,在门诊接受影像引导下经皮穿刺活检术的患者也逐渐增多,对患者的术后随访和门诊服务质量也提出更高的要求。本研究借鉴肿瘤临床试验研究中常用的患者报告结局(patient-reported outcomes,PROs)的模式,将其应用于在门诊接受经皮穿刺活检患者的术后随访管理,以期能早期监测术后并发症,促进医疗安全,现报道如下。
1 资料与方法
1.1 临床资料 2012年9月至2019年5月由同一工作组对358例门诊患者进行影像引导下的穿刺活检,将2012年9月至2016年5月接受常规术后随访管理的132例患者设为A组,2016年5月至2019年5月的226例患者设为B组,采用基于PROs模式改进的方法进行术后随访管理。A组男80例,女52例;平均年龄(65.7±2.3)岁;肺穿刺活检103例,腹部或盆腔病变活检29例。B组男135例,女91例;平均年龄(63.5±2.7)岁;肺穿刺活检175例,腹部或盆腔病变穿刺活检51例。
1.2 方法
1.2.1 穿刺活检 手术者为具有5年以上独立操作经验的介入医师,术前心电图、血常规、凝血功能检查排除手术禁忌者。手术操作遵循相关规范要求,术后常规影像学复查了解有无并发症。
1.2.2 术前及术中管理 包括身份识别、术前宣教、呼吸训练、体位配合、术中注意事项,认真核对手术部位标记和体位、手术器械和药物准备。术中严格遵守无菌操作规程,观察患者的面色、呼吸、脉搏和血压变化,配合医师完成手术操作,结合通用不良事件定义标准(common terminology criteria for adverse events,CTCAE)对穿刺活检相关并发症不良事件进行病情评估和处理[2,4],见表1。
1.2.3 术后管理流程 术后即刻影像学复查,评估患者病情,有相应并发症患者予以及时处理。术后评估可能具有2级以上并发症风险的患者予以留院观察、积极处理相关并发症。对术后影像学复查未发现并发症或病情轻微(1~2级),经临床处理后观察2 h病情稳定后准予离院的患者,纳入术后随访管理流程。A组按传统模式管理,介入医师和护士向患者告知术后注意事项及临床症状,出现病情变化或症状加重时向医师报告,及时来院复诊。B组在常规模式的工作基础上,通过示范演练、发放知识小手册、视频教学等手段相结合,更加注重有效的术前和术后宣教培训,使患者及家属知晓影像引导下穿刺活检是微创、安全、有效的检查方法,并发症少,总体安全可控,减轻其焦虑和恐惧心理,使之能积极配合术后的随访管理,并根据术后影像复查结果和患者自身情况,采取个体化的随访策略,注重风险预警。在患者离院后由专职护士于术后2~6 h,7~12 h、13~24 h、术后第2、3、4、5、6、7天进行基于PROs的电话随访,了解患者术后的病情变化,如有无呼吸困难、咯血、头晕,有无穿刺点疼痛或出现穿刺部位包块等,对预估具有2级以上(含2级)并发症风险的患者,督促其及时复诊,跟踪临床处理结果并录入随访数据库。
1.3 临床评判 术后并发症事件临床分级标准,见表1。将穿刺活检术后即刻影像学复查未见异常,术后4 h发生的气胸定义为迟发性气胸,将穿刺活检术后24 h发生的出血定义为迟发性出血[2-3]。并发症报告时间:术后即刻影像学检查呈阴性结果的患者以离院后首次报告并发症相关异常的时间确定为并发症报告时间,术后出现1~2级并发症的患者以观察离院后报告症状加重的时间确定为并发症报告时间。
1.4 统计学方法 采用SPSS 20.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,计数资料以[n(%)]表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组术后并发症比较 358例患者均穿刺活检操作成功,不良事件发生情况,见表2。两组均未发生迟发性气胸和迟发性出血不良事件。术后,两组并发症发生率比较差异无统计学意义;B组2~3级并发症发生率为4.8%,高于A组的8.4%,差异有统计学意义(χ2=5.54,P<0.05)。
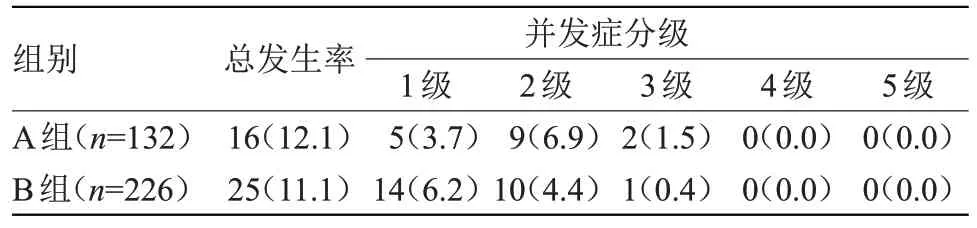
表2 358例门诊患者穿刺活检术后并发症发生情况[n(%)]
2.2 两组并发症报告时间比较 A组并发症报告时间为(25.8±2.7)h,长于B组的(18.2±1.9)h,差异有统计学意义(t=4.315,P<0.05)。
3 讨论
影像引导下的经皮肺穿刺活检,经皮肝脏、肾脏、卵巢、前列腺等腹腔实质脏器或深部病变的穿刺活检的常见术后并发症包括气胸、出血、感染、疼痛、血管或神经损伤等,多在术中和术后即可发现。目前国内关于经皮穿刺活检的围手术期护理管理报道中,多着重于术前宣教、心理抚慰、术中的护理配合、出现并发症时的临床处理和护理措施等,但对于如何早期监测并发症,减少并发症由低风险向高风险转化的研究报道则较少[5-9]。Atwell等[2]通过18 947例影像引导下穿刺活检病例的回顾性分析发现,约0.3%的患者可在术后发生严重的出血性事件,其中约19%发生于手术24 h后。同时,临床上也有肺穿刺活检后发生迟发性气胸,并导致处置延误的报道[10]。因此,穿刺活检术后对患者实施基于不同危险分层的个体化、全程化的动态随访尤为必要,有助于及时监测和处理术后并发症。
患者报告结局(PROs)是临床试验中常用的研究方法,既是反映患者在治疗后的主观感受、功能状态和健康状况的报告,也是明确症状性不良事件的工作方法,可通过自填量表或问卷、面对面访谈和电话访谈方式进行[11]。目前,PROs已不局限于临床试验研究,也逐渐应用于慢性疾病(如慢性肾病)患者的门诊护理管理[12]。穿刺活检相关的并发症主要与穿刺目标病变特点、位置和深度,是否合并基础疾病,患者配合程度,穿刺及取材次数等相关[13-14]。将PROs理念应用于门诊经皮穿刺活检患者的术后随访管理,要求护士掌握不同穿刺活检部位的适应证、禁忌证、相关并发症的风险因素和临床特点的差异,将护理角色融入患者诊疗全程。对接受经皮肺穿刺活检的患者,在基于PROs的术后随访管理中要以气胸和咯血为主要关注点,了解患者术后有无胸闷、持续性咳嗽、气紧或呼吸困难,有无痰中带血或咯血等,有效的术前培训和术后宣教有助于加强医患沟通,提高患者的依从性,缓解患者及家属的紧张情绪。对于有咯血症状患者,需指导其体位引流,以避免呼吸道堵塞引起窒息。对于接受肝脏、肾脏等腹腔实质脏器病变穿刺活检的患者,术后影像评估需全面仔细,穿刺活检结束前可采用凝血酶、明胶海绵颗粒进行针道封闭,以预防或减少穿刺后出血,术后随访管理中需及时跟踪患者的病情变化,着重了解穿刺部位疼痛有无缓解,有无皮下血肿,是否出现头晕乏力等症状,若出现持续性疼痛、头晕、血压波动等应视为可能发生3~4级出血事件的警示性症状,安排患者及时复诊。而对于胰腺、前列腺、卵巢等深部病变穿刺活检患者,除警惕出血性事件外,在PROs随访管理中还需关注有无肠道损伤的可能,了解患者有无腹痛、发热、血便等情况。对于具有肺气肿、结核、糖尿病、慢性肝病等慢性基础疾病的患者,机体对穿刺损伤的愈合能力较差,穿刺活检术后发生迟发性气胸、出血等并发症或已有并发症加重的风险相对较高,在术后管理中应予以重点关注。
Atwell等[2]报告的大宗病例数据表明,大部分穿刺活检术后并发症发生在术后24 h内,而延迟性出血性事件多发生于术后1~3 d。因此,本研究将术后1~3 d作为PROs随访管理的重点,随访周期设为7 d。本研究结果显示,术后,两组并发症发生率比较差异无统计学意义;B组2~3级并发症发生率为4.8%,高于A组的8.4%,差异有统计学意义(χ2=5.54,P<0.05)。A组并发症报告时间为(25.8±2.7)h,长于B组的(18.2±1.9)h,差异有统计学意义(t=4.315,P<0.05),表明基于PROs的随访改进,强化了护理全程管理,注重术后早期阶段并发症的随访监测,能降低并发症由低风险向高风险转化的发生率,并具有临床操作性,能满足穿刺活检的随访管理的工作要求。
综上所述,在接受经皮穿刺活检术的门诊患者中开展基于PROs的术后随访管理,将门诊介入患者的术后护理管理从“医院内”延伸到“医院外”,有利于及时监测和处理相关并发症,加强与患者的沟通、协同,有利于改善患者的诊疗满意度,提高门诊服务管理质量。
