吲哚布芬在急性冠脉综合征患者中使用情况及分析
2021-07-28敬怀志绵阳市中心医院四川绵阳621000
敬怀志,丁 洁(绵阳市中心医院,四川 绵阳 621000)
吲哚布芬已被证实具有显著抗血栓形成作用,是一种通过多环节多途径高效抑制血小板聚集的药物,并且作用效果不弱于阿司匹林[1]。多种证据显示吲哚布芬可治疗多种血栓性疾病,在心血管疾病方面亦可改善冠状动脉旁路移植术和经皮冠状动脉介入治疗术后再狭窄,而该药作为双联抗血小板治疗(double antiplatelet therapy,DAPT)药物之一的循证医学证据还不够充分。但是针对一些无法耐受其它抗血小板药物治疗的特殊人群,吲哚布芬也许可以作为一种替代药物发挥作用。本文通过回顾性调查在DAPT中使用吲哚布芬或阿司匹林的急性冠脉综合征(acute coronary syndrome,ACS)患者病历资料,并进行对比研究,了解用药过程中存在的问题及临床用药特点,旨为心血管内科制定DAPT计划时药物遴选提供参考。
1 资料与方法
1.1 资料来源
采用回顾性研究的方法,通过病历系统选取2019年7月1日– 12月31日于我院心血管内科采用DAPT方案使用吲哚布芬或阿司匹林的ACS住院患者,共158例,统计纳入患者的基线特征和临床信息,了解DAPT用药品种、合并用药、出血事件等。
纳入标准:①符合《中国经皮冠状动脉介入治疗指南(2016)》中ACS的诊断标准[2],包括不稳定型心绞痛(unstable angina pectoris,UA)、非ST段抬高型心肌梗死(non-ST-segment elevation myocardial infarction,NSTEMI)、ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)患者;②规律使用DAPT(吲哚布芬或阿司匹林+氯吡格雷或替格瑞洛),由阿司匹林替换为吲哚布芬则归入吲哚布芬组;③患者服药依从性良好。
排除标准:①合并严重脏器功能障碍、其他严重器质性疾病、自身免疫性疾病、出血性疾病、精神疾病或恶性肿瘤;②孕期、哺乳期的妇女。
1.2 评估指标与判定
1.2.1 缺血危险评估 采用急性冠脉事件注册(global registry of acute coronary events,GRACE)评分[3],包括Killip分级、收缩压、心率、年龄、血肌酐、入院前心脏停搏、心电图上ST段改变及心肌酶升高8项指标,划分为低危(≤88分)、中危(89 ~ 118分)、极高危(> 118分)。
1.2.2 出血危险评估 采用出血危险评估(CRUSADE)评分[4],包括红细胞容积比、肌酐清除率、心率、性别、充血性心力衰竭体征、既往心血管系统疾病史、糖尿病和收缩压,划为极低危(≤20分)、低危(21 ~30分)、中危(31 ~ 40分)、高危(41 ~ 50分)和极高危(> 50分)5个等级,对应的出血风险分别为3.1%、5.5%、8.6%、11.9%、19.5%。
1.2.3 DAPT评价 根据《急性冠状动脉综合征急诊快速诊治指南(2019)》[5],对患者的DAPT合理性进行评价,统计选用吲哚布芬的原因。
1.3 统计学分析
采用SPSS 23.0对数据进行统计分析。计量资料符合正态分布以均数±标准差表示,非正态分布参数使用分类变量以频数或百分率表示,组间比较采用χ2检验,以P< 0.05为差异具有统计学意义。
2 结果
2.1 患者基本情况
吲哚布芬组和阿司匹林组患者的平均年龄分别为(66.5±11.8)岁和(66.6±11.3)岁,而年龄≥75岁的患者在吲哚布芬组比例明显高于阿司匹林组(P<0.05);两组患者中男性(占总数的68.4%)略多于女性,两组在吸烟史、高脂血症、高血压、糖尿病、肌酐方面无明显差异。见表1。
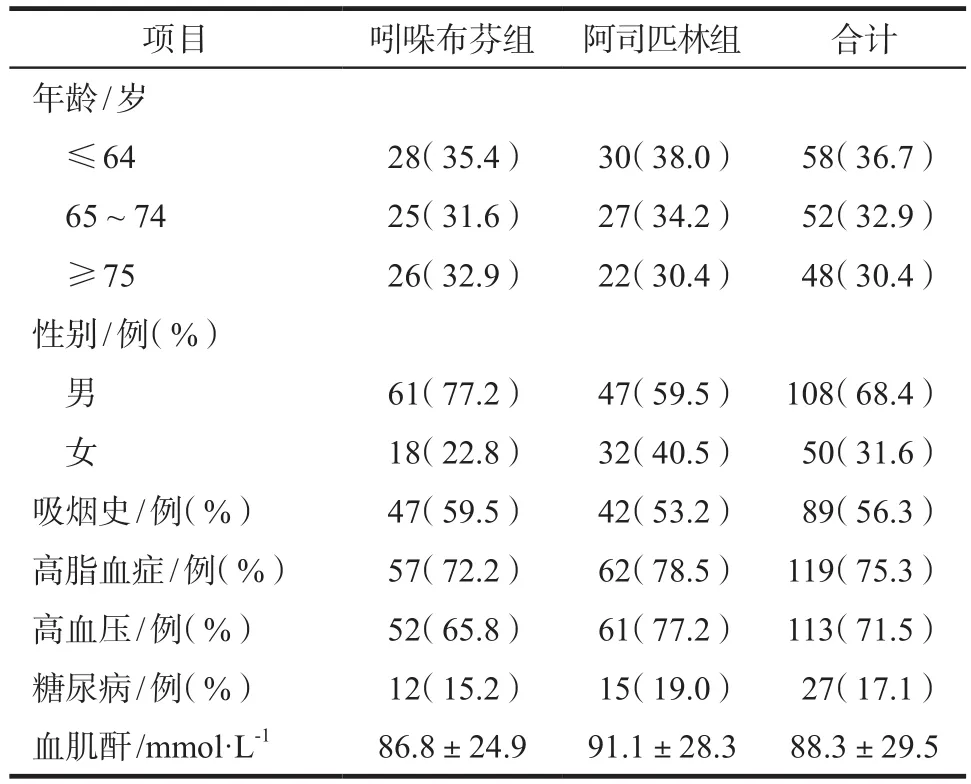
表1 两组患者基线资料比较Tab 1 Comparison of baseline data between two groups
2.2 DAPT中联用口服药的品种分布
在此次分析中UA、NSTEMI、STEMI分别占总人数的67.1%、17.7%、15.2%,吲哚布芬组和阿司匹林组的患者中ACS类型差异无统计学意义。吲哚布芬组中ACS患者联合使用氯吡格雷或替格瑞洛之间无明显差异,但只有很少患者因为阿司匹林不耐受才选用吲哚布芬;阿司匹林组中UA患者倾向于联用氯吡格雷,而STEMI、NSTEMI患者倾向于联用替格瑞洛,这可能与患者缺血风险较高有关。见表2。
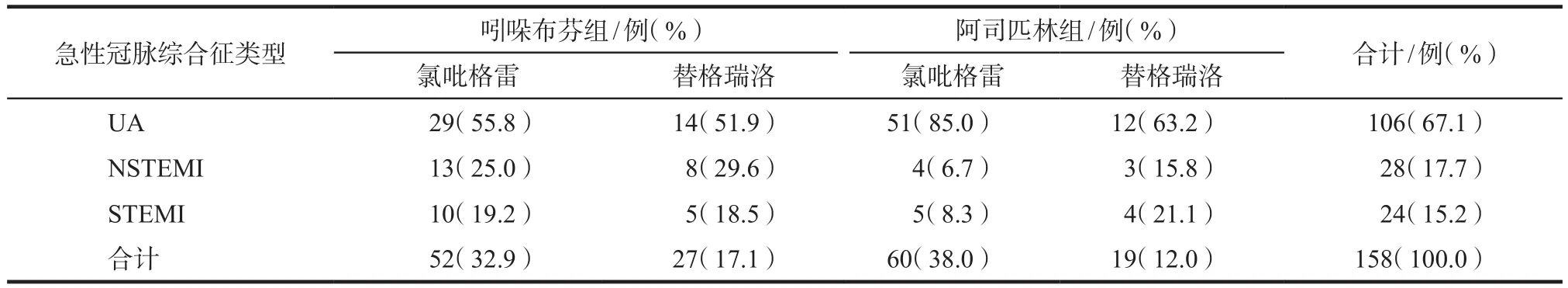
表2 两组患者DAPT中联用口服药的品种分布Tab 2 Distribution varieties of combined oral drugs in DAPT of two groups
2.3 两组患者GRACE评分
统计两组患者GRACE评分,其中> 118分20例,89 ~ 118分57例,≤88分81例;吲哚布芬组和阿司匹林组GRACE评分分别为(114.4±29.2)和(126.3±34.6);阿司匹林组中有缺血风险患者(42例)明显多于吲哚布芬组(35例),差异有统计学意义(P< 0.05)。见表3。
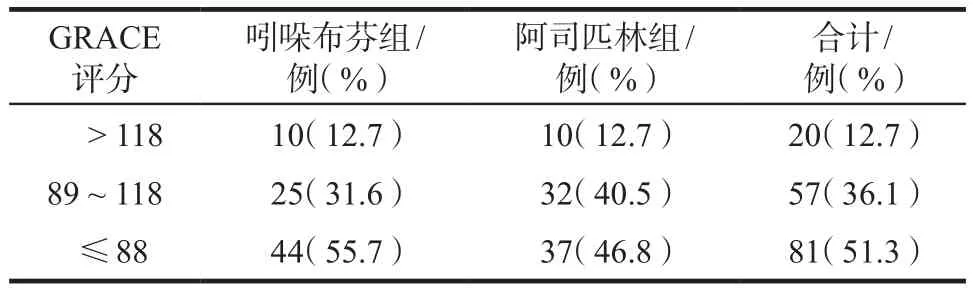
表3 两组患者GRACE评分Tab 3 The GRACE score of two groups
2.4 CRUSADE评分与住院期间出血情况
统计两组患者CRUSADE评分,其中≤20分26例,21 ~ 30分39例,31 ~ 40分45例,41 ~ 50分27例,> 50分21例。吲哚布芬组和阿司匹林组CRUSADE评分分别为(36.5±17.4)和(33.2±20.6),吲哚布芬组中高危出血风险患者(53例)明显多于阿司匹林组(40例),差异有统计学意义(P< 0.05),见表4。两组患者共7例发生出血不良反应,其中轻微出血3例(1.8%);大出血1例(0.6%);胃肠道出血2例(1.2%);颅内出血1例(0.6%)。吲哚布芬组的出血事件有4例(5.1%),发生率高于阿司匹林组(3例,3.8%),可能与阿司匹林不耐受患者纳入吲哚布芬组有关。
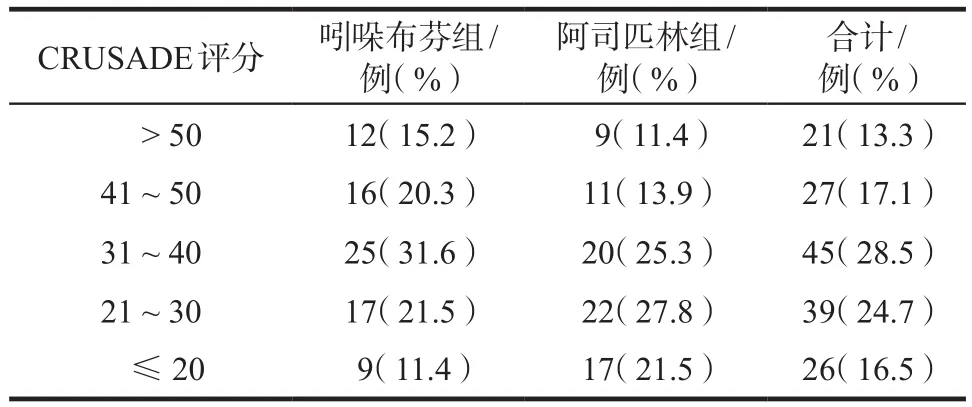
表4 两组患者CRUSADE评分Tab 4 The CRUSADE score of two groups
3 讨论
血小板和凝血酶的激活是形成动脉血栓的两个关键环节,随着血小板活化的增高,发生心血管疾病的风险也相应增高,因而在ACS患者的治疗过程中,有效进行抗血小板治疗尤为重要。人体内血小板激活剂有近百种,而作为抗血小板经典药物的阿司匹林唯一靶点仅是血栓素A[6],因此其抗血小板作用相对较弱。同时临床有很多不耐受小剂量阿司匹林的患者,主要表现为用药过程中严重的胃肠道反应、支气管痉挛或皮肤过敏等[7],尤其是老年人更容易发生,其中出现胃肠道症状占18%,胃肠道出血占3%[8]。对于出现上述情况但又必须应用DAPT的ACS患者,即使有阿司匹林的快速脱敏方法也不能满足尽快治疗的需要,还存在迟发过敏反应或脱敏失败的风险[9]。
吲哚布芬属非类固醇类的新型抗栓药物[10],不仅能可逆性地抑制血小板环氧化酶、降低血小板的黏附,而且能使内皮细胞产生扩张血管作用,从细胞、生化、血液等多种途径产生抗血小板聚集作用。吲哚布芬在生化、机能及临床效果方面都与标准剂量的阿司匹林相当,尤其用于UA患者时比小剂量阿司匹林更为有效[11],在冠状动脉支架置入术后可降低临床心源性死亡率、支架内血栓形成及心肌梗塞的发生[12]。吲哚布芬在停药后24 h内血小板功能即可恢复,能够缩短因抗血小板治疗致出血的时间,但其不作为DAPT的首选方案,因目前缺乏足够的临床证据支持其可以完全替代阿司匹林[13]。
这项回顾性研究结果显示,年龄、缺血风险、出血风险、阿司匹林不耐受等因素均影响DAPT的制定,而在这些患者中普遍存在选药不严谨的问题,表现在一部分患者在需优先选择阿司匹林的情况下仍选择吲哚布芬,这可能导致预防心脑血管并发症效果不佳,增加患者经济负担。
比较吲哚布芬组和阿司匹林组的GRACE评分,阿司匹林组的中危缺血风险患者略多,可能与该组心血管缺血因素、Killip分级、心电图上ST段改变、心肌酶升高较多有关。在此次入选的患者中有少数患者初始选用阿司匹林,由于药物不耐受、出血风险因素等换用吲哚布芬继续治疗,因此医生制定抗栓方案时不仅考虑GRACE评分,同时考虑了其他因素。然而在本研究中存在着较多的高龄患者首选吲哚布芬治疗的情况,虽然他们有使用DAPT的绝对适应证,同时出血风险也较高,但根据目前的循证证据应首选阿司匹林。
CRUSADE评分是评价出血风险的重要指标,加之抗血小板药物的联合应用,临床更应密切关注出血并发症[14]。吲哚布芬组中高危出血风险患者多于阿司匹林组,这说明临床对于出血风险较高的患者更倾向于选用吲哚布芬。本研究只观察了住院期间的出血事件,吲哚布芬组表现出更高的出血风险,可能与组内纳入有出血风险因素较多的患者有关,但阿司匹林抑制胃肠道前列环素合成及药物本身引起出血风险的概率是高于吲哚布芬的。
综上,本研究发现临床在采用DAPT时选择吲哚布芬或阿司匹林,存在年龄、缺血风险、出血风险的差异,但同时存在某些患者选择药物无上述因素倾向性。因此在临床使用DAPT时,应加强医师对抗血小板治疗的学习了解,制定相关个体化及标准化的选药流程,提高药物选择的规范性,保障患者用药的安全性、有效性、经济性。
