非结核分枝杆菌肺病170例回顾性分析
2021-07-28杨燕,曾谊
杨 燕,曾 谊
南京中医药大学附属南京医院(南京市第二医院)结核科,江苏 南京 210003
非结核分枝杆菌(nontuberculosis mycobacteria,NTM)是一种条件致病菌,是指除结核分枝复合群和麻风分枝杆菌以外的分枝杆菌[1]。NTM广泛存在于自然环境中,它可侵犯感染肺、皮肤、骨髓等部位,其中最常见的是引起肺部感染[2],但由于其与肺结核(pulmonary tuberculosis,PTB)的临床症状和肺病影像学表现极为相似,痰涂片抗酸染色也呈阳性,因此未行痰培养及菌种鉴定时,该疾病常被误诊为肺结核[3],而NTM 对抗结核药物广泛耐药,因此治疗效果差,预后差。正确认识NTM 肺病(NTM pulmonary disease,NTM-PD)的临床特征,及时诊断和治疗对控制该病具有重要意义。本文回顾性分析了南京市第二医院170 例NTM-PD 患者临床特征,希望为NTM-PD的早期诊治提供科学依据。
1 对象和方法
1.1 对象
收集2018年1月—2019年12月170例NTM-PD住院患者的临床资料,男86 例、女84 例,男女比1∶1.02,年龄(61.9±2.4)岁。病程1 个月~10 年,初治76 例,占44.71%,复治94例,占55.29%,复治患者既往已经间断治疗4个月~5年。所有患者人类免疫缺陷病毒(HIV)检测均为阴性。NTM-PD 的诊断标准参照2020年美国胸科学会(American Thoracic Society,ATS)/欧洲呼吸年会(European Repiratory Society,ERS)/欧洲临床微生物与感染性疾病学会(European Society of Clinical Microbiology and Infectious Diseases,ESCMID)和美国感染病学会(Infectious Diseases Society of America,IDSA)官方临床实践指南:非结核分枝杆菌肺部疾病的治疗执行概要[1],即具有肺病或全身症状,胸片或高分辨率CT扫描显示肺部结节或薄壁空洞;两者均显示支气管扩张伴多发小结节。适当排除其他诊断,微生物学:至少2次单独痰培养阳性。如果结果不能进行诊断,考虑重复的痰抗酸杆菌涂片和培养。或者至少1次支气管冲洗或灌洗液的培养结果阳性。或者经支气管或其他肺组织活检显示分枝杆菌组织学特征(肉芽肿性炎或找到抗酸杆菌)以及NTM培养阳性或活检显示有分枝杆菌组织学特征(肉芽肿性炎或找到抗酸杆菌)和1 个或多个痰液或支气管冲洗液标本培养阳性。根据既往用药、药敏结果、菌种鉴定结果制定治疗方案。另选取同期确诊痰或灌洗液结核菌培养阳性且药物敏感PTB 患者300例,男182例,女118 例,年龄(49.7±2.8)岁。本研究经南京市第二医院伦理委员会批准,患者均签署知情同意书。
1.2 方法
采用回顾性研究方法,统计入组病例性别、年龄、咳嗽咳痰、胸闷气喘、咯血、乏力、盗汗、消瘦症状,结核病史、吸烟饮酒史及合并症;实验室检查,包括结核菌素试验(PPD)、血结核IgG 抗体、血TSPOT、CD4+T细胞、CD8+T细胞及CD4+/CD8+;由放射科经验丰富医生分析胸部CT 特征。根据痰培养药敏分析NTM 耐药谱,其中有131 例NTM-PD 患者标本采用荧光定量PCR 法进行菌种鉴定。试剂盒采用厦门致善生物科技股份有限公司生产的分枝杆菌鉴定试剂盒,该试剂盒覆盖19 种分枝杆菌。对NTM-PD组治疗后的短期预后进行评价。
1.3 统计学方法
应用Prism7.0 统计软件进行数据分析,服从正态分布的计量数据用均数±标准差()表示,组间比较行t检验,计数资料用例数和构成比表示,组间比较行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料和临床特征比较
两组年龄、胸闷气促、咯血、结核病史、合并症比较差异有统计学意义(P<0.05),两组咳嗽咳痰、胸痛、乏力、盗汗、消瘦、吸烟饮酒史比较差异无统计学意义(P>0.05,表1)。本研究NTM-PD 组主要合并症为慢性阻塞性肺病[56例(32.94%)]、慢性胃病[28 例(16.72%)]、肿瘤[25 例(14.71%)]、自身免疫性疾病[21例(12.50%)]。

表1 两组患者一般资料比较 [n(%)]
2.2 两组实验室检测结果比较
两组PPD 皮试、结核IgG 抗体阳性率比较差异无统计学意义(P>0.05),PTB 组T-SPOT 阳性率高达93.67%,明显高于NTM-PD 组,差异有统计学意义(P<0.05,表2)。NTM-PD组CD4+T细胞百分比、CD4+/CD8+低于PTB 组,CD8+T 细胞高于PTB 组,差异有统计学意义(P<0.05,表2)。

表2 两组患者实验室检测结果比较
2.3 两组胸部CT特征比较
两组胸部CT 表现结节、空洞、支气管扩张差异有统计学意义(P<0.05),斑片浸润、肺纤维化、肺气肿、胸膜炎差异无统计学意义(P>0.05,表3)。
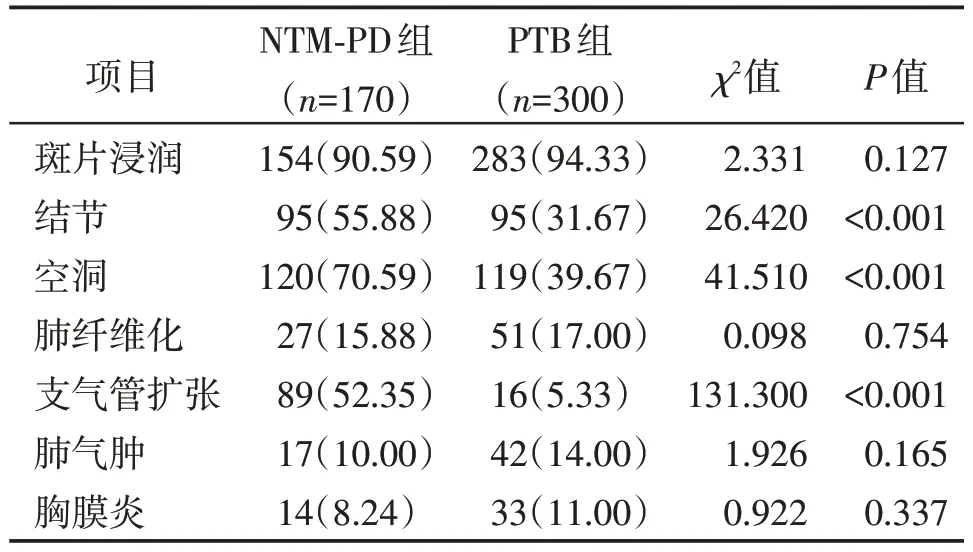
表3 两组患者胸部CT特征比较 [n(%)]
2.4 NTM药敏分析
NTM-PD组标本经改良罗氏培养,对9种抗结核药物的药敏测定,结果显示:异烟肼(INH)、对氨基水杨酸(PAS)耐药率100%,利福平(RFP)、左氧氟沙星(LFX)、链霉素(SM)、卡那霉素(KM)、阿米卡星(AMK)、卷曲霉素(CPM)耐药率依次为90.6%、90.6%、98.2%、93.53%、98.2%、92.4%,而对乙胺丁醇(EMB)耐药率稍低,为40.6%。
2.5 NTM-PD组分枝杆菌菌种鉴定
对131例NTM-PD 患者痰标本行分子生物学菌种鉴定。109例检出NTM,占83.2%。共检测出6种NTM,其中76 例检出胞内分枝杆菌(69.8%),11 例检出龟/脓肿分枝杆菌(9.2%),8例检出鸟分枝杆菌(7.3%),6 例检出堪萨斯分枝杆菌(5.5%),6 例检出偶发分枝杆菌(5.5%),2 例检出戈登分枝杆菌(1.8%)。
2.6 治疗与转归
本组NTM-PD患者平均住院时间28~63 d,在治疗方案选择上参照患者既往用药和药敏结果[1],以克拉霉素为主要药物,加用利福平、乙胺丁醇、左氧氟沙星、阿米卡星等药物进行治疗,并且对合并症和并发症进行相应对症处理,170 例患者中有72 例(42.35%)短期(<1个月)内症状缓解,痰涂片找抗酸杆菌转阴。对近期疗效观察发现,治疗2 个月后复查胸部CT,39 例(23.00%)患者肺部病灶显著吸收(肺部病灶吸收超过50%)。多数患者因病情反复或者痰菌复阳半年内需要再次住院。复治患者多为老年患者且合并严重的基础疾病,病程长,肺结构破坏明显,或是药物不良反应而不能耐受,因此治疗效果较差,有3例老年患者因基础疾病严重,且肺部疾病无法控制或合并感染而死亡。
3 讨论
近年来,NTM 感染引起的疾病呈上升趋势,已引起社会高度关注。我国第五次结核病流行病学调查结果显示,NTM 检出率从4.2%增加到22.9%,NTM 的分离率呈逐年上升趋势[4]。NTM 所致肺病不断增加,已成为公共卫生问题,值得我们去研究探讨。
NTM-PD常发生于有慢性肺部疾病,如结核病、慢性阻塞性肺病、肺囊性纤维化等患者及免疫功能受损,如艾滋病,恶性肿瘤和实体器官移植等患者[5]。免疫功能低下是NTM 感染的病变基础。本研究显示NTM-PD 老年患者居多,男性稍多于女性,近1/3患者既往有肺结核病史,合并肺病慢性疾病比例明显高于肺结核患者,其中以慢性阻塞性肺病为首位,其次为慢性胃炎、肿瘤、自身免疫性疾病。合并慢性胃炎既往无文献报道,慢性胃炎患者可能存在营养不良从而影响免疫功能,导致对NTM 易感。NTM-PD患者咯血症状发生率高,与肺部空洞、支气管扩张发生率高有关,与既往文献[6]报道相符,与PTB 相比,NTM-PD 肺部影像学更易表现为广泛纤维空洞和结节性支气管扩张。
本研究发现血T-SPOT 在PTB 组的阳性率明显高于NTM-PD 组。T-SPOT 原理是用结核菌特异性抗原,早期分泌蛋白抗原6(early secreted protein antigen 6,ESAT-6)和培养滤液蛋白(culture filtrate protein 10,CFP-10)刺激致敏的T细胞并使之活化释放γ-干扰素,通过检测γ-干扰素来判断机体是否感染结核分枝杆菌。因为ESAT-6、CFP-10 在绝大多数分枝杆菌中缺失,这样就保证了T-SPOT在结核分枝杆菌检测中的高特异度和敏感度[7]。有研究报道,T-SPOT在PTB的敏感度、特异度、诊断符合率分别为92.9%、92.3%、92.7%[8],因此T-SPOT 有利于PTB 与NTM-PD 的鉴别。但是本组170 例NTM-PD 患者中也有22例(12.94%)T-SPOT阳性,分析原因可能为:部分NTM如堪萨斯分枝杆菌、戈登分枝杆菌感染可引起假阳性;NTM-PD患者多合并有PTB史,患者既往结核感染后体内残存的结核特异性效应T细胞尚未完全消失。对两组免疫功能比较发现,NTM-PD组较PTB 组CD4+T 细胞比例、CD4+/CD8+明显下降,CD8+T 细胞比例明显升高,提示免疫功能紊乱。CD4+T淋巴细胞在结核免疫中的主导作用已在很多研究中被证实,CD4+T 淋巴细胞在结核病的防御中发挥重要作用。NTM 免疫机制与结核相仿,CD4+T淋巴细胞分泌γ-干扰素和IL-12等,可激活中性粒细胞和巨噬细胞杀灭NTM[1],同时,NTM 还可反过来进一步使细胞免疫功能下降,外周血CD4+T 淋巴细胞数减少与NTM 病情严重性相关,病情越严重CD4+T 淋巴细胞数越低[9]。文献报道,HIV 感染者CD4+T 细胞降至50 个/μL 以下时可发展为播散性NTM 病,而无HIV 感染者发生播散性NTM 病与γ-干扰素和IL-12 合成与反应通路中某些基因突变有关[10]。最近一项研究认为IFN-γ及其受体基因多态性可能是NTM发病的危险因素[11]。因此,细胞免疫失衡患者对NTM易感性明显增高。
实验室培养是诊断NTM-PD 的金标准,但培养周期很长,很难满足临床早诊断早治疗的需求。近年来分子生物学检测方法[12]越来越多地运用于NTM 的诊断中,包括吖啶酯标记的DNA 探针测定法、PCR 或多重PCR 法、PCR-限制性片段长度多态性分析(PCR-RFLP)、DNA测序技术等,这些方法检测速度快,但技术较复杂、设备昂贵,一般基层医院无法常规检测。NTM-PD 组有131 例痰标本采用荧光定量PCR 法进行NTM 菌种鉴定,共检测出6 种NTM,其中胞内分枝杆菌占比最大,为69.8%,其次是龟/脓肿分枝杆菌,占9.2%,鸟分枝杆菌占7.3%,表明本地区以胞内分枝杆菌和龟/脓肿分枝杆菌为主要流行菌株。文献报道,北京地区以胞内分枝杆菌和堪萨斯分枝杆菌为主要流行菌株,天津市以胞内分枝杆菌和龟/脓肿分枝杆菌为主要流行菌株,山东省、杭州市以胞内分枝杆菌为主要流行菌株,广州市以龟/脓肿分枝杆菌为主要流行菌株,广西柳州地区以鸟分枝杆菌和龟/脓肿分枝杆菌为主要流行菌株[13-18]。这些都说明NTM的菌种分布存在区域性差异。
分析NTM-PD 患者药敏结果发现,一线抗结核药的INH、RFP、SM 和二线抗结核药的LFX、KM、AMK、CPM、PAS 的耐药率均高达90%以上,仅对EMB 的耐药率稍低,为40.6%,由此可见,NTM 对抗结核药物广泛耐药,这无疑给临床治疗带来了巨大的挑战。国外有研究报道[19],NTM对克拉霉素和利福布汀的抗菌活性最强,对其敏感的菌株分别占87%和83%。因此2020 年美国胸科学会和美国传染病学会的建议,倾向于应用大环内酯类抗生素,联合抗结核药治疗。然而,近年来有研究发现,NTM对克拉霉素耐药率逐步升高[20],有相当一部分的分枝杆菌,含有1 个rRNA 甲基化酶基因,称为erm,当其被激活时,能使细菌对大环内酯类药物产生耐药[21-22]。这就提醒临床医师,在对NTM-PD 患者使用克拉霉素进行治疗时,要警惕耐药可能。
本研究中,NTM-PD 患者经过治疗,1 个月内虽然有42.35%的患者症状改善,痰菌转阴,但在短期强化2 个月治疗后,只有23%的患者肺部病灶显著吸收,绝大部分患者半年内病情加重或痰菌复阳再次住院治疗,提示NTM-PD 复发率高,这与NTM 对抗结核药物广泛耐药,药物选择有限,老年人群基础疾病多,免疫力低下,且治疗后易出现肝损伤、骨髓抑制、胃肠道反应等药物不良反应有关。除了常规化疗外,也有文献报道,免疫支持治疗[23]和手术治疗[24]对NTM患者的痰茵阴转、病灶吸收和空洞闭合的疗效均有提高,值得推荐和学习。
本研究将NTM-PD和PTB两组患者的临床资料进行比较,通过分析发现临床中对于合并有慢性肺病等基础疾病的老年人群,肺部影像学表现为多发的纤维空洞和结节性支气管扩张,痰涂片找抗酸杆菌阳性,但血结核T-SPOT 阴性,建议进行分枝杆菌菌种鉴定排除NTM-PD可能。临床工作中也遇到许多年轻肺结核病患者,抗结核治疗后,仍然反复痰菌阳性,肺病空洞不愈合,也需要排除NTM-PD可能。
