慢性阻塞性肺疾病患者慢性牙周炎与肺功能相关性
2021-07-26许云海赵晓军
许云海,安 欣,杨 婷,郭 涛,许 音,赵晓军
慢性牙周炎是口腔医学领域最常见的慢性非传染性疾病。在我国90%以上人群患有不同程度慢性牙周炎,慢性牙周炎在各年龄段均可发病,中老年人是慢性牙周炎的高发群体[1]。慢性牙周炎可引起附着丧失、牙槽骨吸收、牙齿松动甚至牙齿脱落等口腔问题,严重影响患者口腔健康和生活质量[2]。目前,牙周炎防治大多局限于关注口腔局部的单一问题,但越来越多的研究发现,牙周炎与多种全身性系统性疾病的发生和发展密切相关[3]。因此,牙周炎的诊断与防治还需关注其与全身性系统性疾病的关系。有研究显示,慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)患者由于长期应用糖皮质激素类药物及中性粒细胞功能失调等,干扰机体内酶释放和溶酶体分解,唾液流量减少,宿主-免疫-炎症反应失调,增加患牙周疾病风险,同时贮存于牙周袋内的牙周及肺部致病菌,通过呼吸和血液等途径进入机体诱发炎症反应,加重COPD临床症状[4-5]。本研究调查COPD患者与健康人群慢性牙周炎患病情况,分析COPD患者慢性牙周炎与肺功能的相关性,以期为预防COPD患者牙周问题,减缓COPD患者疾病进程及优化COPD患者慢性牙周炎治疗措施提供理论依据。
1 对象与方法
1.1研究对象
1.1.1对象来源:采用便利抽样法,于2019年6月—2020年10月在石家庄市内5个社区招募符合纳入及排除标准的COPD患者纳入COPD组;招募符合纳入及排除标准的健康人纳入健康组。
1.1.2纳入标准:COPD组:①符合COPD诊断标准[6],病程≥1年的稳定期患者;②COPD全球倡议(GOLD)分级为Ⅰ~Ⅲ级;③除COPD外无其他全身性系统性疾病;④年龄≥60岁;⑤患者和(或)其家属对本研究知情同意,并自愿参与本研究。健康组:①无全身性系统性疾病的健康人群,全身性系统性疾病包括糖尿病、高血压病、COPD、口腔癌、消化系统疾病、家族遗传性疾病和血液系统疾病等;②年龄≥60岁;③入选者对本研究知情同意,并自愿参与本研究。
1.1.3排除标准:①全口牙列缺失者;②由于自身或其他因素,不能接受口腔牙周检查者;③6个月内接受过洁治和牙周刮治等牙周治疗或手术治疗者;④正在参与口腔相关研究者。
1.1.4样本量估算:采用样本量计算公式[7]进行估算,估算结果为416例,考虑约20%样本脱落,最终本研究样本量为500例。
1.2资料收集方法 在社区严格按照纳入及排除标准招募并筛选研究对象,对符合纳入及排除标准的研究对象介绍本研究目的,承诺所有信息均采用匿名形式,信息保密,以获得研究对象知情同意。一般资料的收集由经过培训的调查员采用统一指导语指导填写问卷,问卷现场收回,对填写不完整或错误的问卷现场补充或修改,如果研究对象因某些原因不能自行填写问卷,在其理解后由调查人员协助填写。肺功能检测及牙周检查统一检查器械、流程和人员培训,记录员同步记录。
1.3研究方法
1.3.1一般资料:由经过培训的调查员对所有研究对象采用统一自制的问卷进行一般资料收集,问卷内容包括性别、年龄、家庭收入和文化水平。
1.3.2肺功能检测:由1名肺功能室专业技术人员对COPD患者进行肺功能检测。采用德国JAEGER肺功能仪检测并记录COPD患者第1秒用力呼气容积占用力肺活量百分比(FEV1/FVC)和第1秒用力呼气容积占预计值百分比(FEV1%),具体操作遵照美国胸科学会和欧洲呼吸协会制定的肺功能指南[8]。FEV1/FVC临床用于判断是否存在气道阻塞,FEV1%临床用于判断COPD严重程度[9]。依据GOLD分级标准[10]将COPD患者分为3组,GOLDⅠ组:FEV1/FVC<70%,FEV1%≥80%;GOLDⅡ组:FEV1/FVC<70%,FEV1%50%~80%;GOLDⅢ组:FEV1/FVC<70%,FEV1%30%~50%。
1.3.3牙周检查:由2名口腔医生对所有研究对象进行牙周检查,检查前由有经验的口腔专家对口腔医生进行培训,每位口腔医生配备1名记录人员。记录比较两组慢性牙周炎患病情况、牙周指数和缺牙数。慢性牙周炎诊断符合慢性牙周炎诊断标准[11],有明显的菌斑、牙石及局部刺激因素,且与牙周组织的炎症和破坏程度一致。牙周指数包括全口6位点牙周探诊深度(PD)、附着丧失水平(CAL)、菌斑指数(PLI)和龈沟出血指数(SBI)。另外,根据牙周袋深度和结缔组织CAL对慢性牙周炎程度进行分级:①轻度:PD≤4 mm,CAL为1~2 mm;②中度:PD 4~6 mm,CAL为2~5 mm,牙齿有松动,牙龈有炎症和探诊出血;③重度:PD>6 mm,CAL≥5 mm,炎症较明显或发生牙周脓肿[2]。
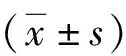
2 结果
2.1COPD组和健康组一般资料比较 本研究共纳入500例。COPD组232例,男170例,女62例;年龄60~86岁。健康组268例,男182例,女86例;年龄61~81岁。两组性别和年龄等一般资料比较差异无统计学意义(P>0.05),见表1,有可比性。

表1 COPD患者和健康者两组一般资料比较
2.2COPD组和健康组牙周检查结果比较 COPD组慢性牙周炎患病率高于健康组,PD深于健康组,CAL和PLI高于健康组,缺牙数多于健康组,差异有统计学意义(P<0.05或P<0.01),见表2。

表2 COPD患者和健康者两组牙周检查结果比较
2.3COPD患者慢性牙周炎程度与肺功能关系 COPD患者不同慢性牙周炎程度FEV1/FVC和FEV1%总体比较差异具有统计学意义(P<0.01)。COPD患者随着慢性牙周炎程度逐渐加重,FEV1/FVC和FEV1%逐渐降低,其中FEV1/FVC和FEV1%慢性牙周炎轻度与中度、重度比较差异均具有统计学意义(P<0.01),中度与重度比较差异无统计学意义(P>0.05)。见表3。Spearman相关性分析结果显示,COPD患者慢性牙周炎程度与FEV1/FVC和FEV1%均呈负相关(r=-0.316,P<0.001;r=-0.371,P<0.001)。
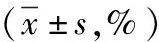
表3 COPD患者不同慢性牙周炎程度肺功能比较
2.4COPD患者不同GOLD分级慢性牙周炎患病情况比较 COPD患者不同GOLD分级慢性牙周炎患病情况比较差异有统计学意义(P<0.01),COPD患者GOLD分级越高重度慢性牙周炎患病率越高,见表4。

表4 COPD患者不同GOLD分级慢性牙周炎患病情况比较[例(%)]
3 讨论
3.1COPD患者慢性牙周炎患病情况 本研究结果显示,COPD组慢性牙周炎患病率高于健康组,PD深于健康组,CAL和PLI高于健康组,缺牙数多于健康组,差异有统计学意义。说明COPD患者慢性牙周炎患病风险和严重程度高于健康人群,与Winning等[12]的研究结果一致。本研究结果还显示,COPD患者不同GOLD分级慢性牙周炎患病情况比较差异有统计学意义,COPD患者GOLD分级越高重度慢性牙周炎患病率越高。表明COPD患者GOLD分级越高慢性牙周炎程度越严重。分析其原因:①COPD是一种慢性炎性疾病,中性粒细胞是其主要炎性细胞,稳定期COPD患者外周血中性粒细胞高于健康人群,急性加重期升高更明显[13]。中性粒细胞可直接作用于破骨细胞促进骨质流失[14],还可通过气道及血源途径与口腔相关,中性粒细胞在进入牙周组织后部分或全部激活,表现为促炎状态[15],使牙周稳态失衡,导致牙周组织破坏。②COPD患者在稳定期或急性加重期多常规使用糖皮质激素或支气管扩张剂等药物治疗,糖皮质激素会干扰机体内酶释放和溶酶体分解,造成牙槽骨丢失,支气管扩张剂可导致唾液流量减少和口腔干燥,这些药物使用均增加COPD患者患牙周疾病的风险[5]。③COPD患者常有吸烟史,吸烟不仅损伤牙周结缔组织中的纤维细胞,降低牙周组织修复重建能力,还增加牙周表面牙菌斑数量,引起牙周炎性细胞聚集,形成放大效应,促进牙周炎症[16]。
由于COPD患者患牙周炎风险较高,故医护人员应特别关注COPD患者牙周健康,认真评估采用药物治疗COPD患者口腔情况,督促其戒烟,以降低药物及吸烟对COPD患者牙周组织的直接影响,并充分了解中性粒细胞在牙周炎和COPD双向关系中的重要作用及作用机制,寻求针对中性粒细胞功能异常的潜在治疗方法,以促进COPD患者牙周问题早期发现和治疗。
3.2COPD患者慢性牙周炎可加重肺功能损伤 本研究结果显示,COPD患者不同慢性牙周炎程度FEV1/FVC和FEV1%总体比较差异有统计学意义;随着慢性牙周炎程度逐渐加重,FEV1/FVC和FEV1%逐渐降低,其中FEV1/FVC和FEV1%慢性牙周炎轻度与中度、重度比较差异均有统计学意义;Spearman相关性分析结果显示,COPD患者慢性牙周炎程度与FEV1/FVC和FEV1%均呈负相关,这与Takeuchi等[17]的研究结果基本一致。分析其原因:①牙龈卟啉单胞菌是牙周炎的主要致病菌。一项牙龈卟啉单胞菌滴鼻实验发现牙龈卟啉单胞菌可诱发小鼠急性肺炎,使小鼠肺部炎性因子肿瘤坏死因子-α、白细胞介素-1和白细胞介素-6等水平升高[18]。Tan等[19]发现COPD患者龈下菌斑中牙龈卟啉单胞菌和肺炎链球菌等含量均高于非COPD组,提示COPD患者口腔内相对高含量的牙龈卟啉单胞菌通过吸入作用进入肺部后,可能与肺部致病菌协同作用,刺激炎性因子释放,并改变呼吸道上皮的黏附受体,使致病菌更容易定植于呼吸道上皮,导致患者肺部反复感染,增加COPD急性加重次数,使疾病进展加快,降低患者肺功能。王吉天等[20]研究发现,COPD急性加重期组唾液中炎性因子水平高于非COPD急性加重期组,且唾液中炎性因子水平与血清中炎性因子水平改变具有一致性,呼吸科医生可将唾液炎性因子作为COPD急性加重的预测因子。②牙周炎是引起牙齿缺失的最常见原因,牙齿缺失降低COPD患者咀嚼功能,影响COPD患者营养摄入。有研究显示,COPD患者营养指标与肺功能和骨骼肌功能相关,COPD患者咀嚼功能减退,饮食摄入种类及数量受到限制,可诱发或加重营养不良,造成患者外周骨骼肌肌肉萎缩和疲劳,从而降低患者运动耐力[21-22]。运动训练是COPD患者肺康复的核心部分,运动训练可改善COPD患者心肺功能,减轻其呼吸困难症状,而继发于牙周炎的营养不良会降低COPD患者运动耐力,可能造成患者无法参与肺康复训练,不利于肺功能改善。因此,在临床诊疗过程中对COPD患者医护人员不仅要关注牙周炎对疾病进程的影响,还需关注牙周炎对营养状况的影响。评估COPD患者牙周情况并选择合适方式预防或改善COPD患者牙周问题,可作为一种延缓COPD疾病进程的辅助治疗手段。另外,目前临床关于COPD患者牙周炎与营养不良之间关系的相关文献较少,未来可据此进行进一步探讨。
综上所述,COPD患者慢性牙周炎与肺功能存在一定关系。COPD患者慢性牙周炎患病率高于健康人群,且慢性牙周炎程度影响肺功能。医护人员需特别关注COPD患者牙周情况,帮助患者保持良好口腔卫生习惯,必要时指导患者进行相应牙周炎治疗,以降低慢性牙周炎与COPD相互作用对机体造成的负面影响。然而,本研究亦存在一定局限性,无论是慢性牙周炎还是COPD都是多因素疾病,本研究对入选者人口学因素进行了基线一致性分析,但吸烟是慢性牙周炎和COPD的共同诱发因素[23],本研究并未分析COPD组和健康组吸烟情况及吸烟是否会加强慢性牙周炎与COPD之间联系,未来可行进一步深入研究。另外,本研究为横断面研究,无法提供慢性牙周炎与COPD间的因果关系证据,未来可开展队列研究进一步探讨二者间的因果关系。
