卵巢储备功能减退患者的控制性促排卵方案探讨
2021-07-22张巧利贾婵维卜晓萌刘艳君周丽颖王晓杰程铭王树玉
张巧利,贾婵维,卜晓萌,刘艳君,周丽颖,王晓杰,程铭,王树玉
卵巢储备功能减退 (diminished ovarian reserve,DOR)也称为卵巢储备功能下降或卵巢储备功能低下,是指卵巢产生卵母细胞的数量减少,质量下降[1-2]。临床主要表现为40岁以下的女性出现月经稀发,经量减少,闭经以及生育能力下降等。DOR在不孕人群的发生率为10%,其发病率有逐年上升及年轻化的趋势[3]。美国辅助生殖技术临床结果报告系统中指出DOR发生率2004~2011年从19%上升至26%[4]。
1 卵巢储备功能减退患者助孕的特点
DOR已成为辅助生殖技术(assisted reproduction technology,ART)治疗中的一类特殊人群,体外受精-胚胎移植(in vitro fertilization-embryo transfer,IVF-ET)是目前解决DOR患者生育问题的有效途径。DOR患者由于窦卵泡数(antral follicle count,AFC)减少,在控制性促排卵(controlled ovarian stimulation,COS)过程中,经常会出现对药物的反应性差、周期取消率高,获卵数少,受精率下降,胚胎质量差,妊娠率下降,妊娠结局不良等问题[5];而且部分患者会出现未获卵、无可移植胚胎等,需多个周期治疗。
众多研究者试图通过不同的COS方案来提高DOR患者的获卵数和胚胎数,因此除常规方案外,很多新方案也为临床所尝试,包括促性腺激素释放激素拮抗剂 (gonadotrophin releasing hormone antagonist,GnRH-ant)方案、高孕激素状态下促排卵方案(progestin primed ovarian stimulation,PPOS)、双刺激方案、微刺激方案和自然周期方案等。不同COS方案各有适用条件和优缺点,本文就这些COS方案进行详细综述,以期为临床医生提供借鉴。
2 拮抗剂方案
GnRH-ant方案常在卵泡中晚期采用GnRH-ant抑制内源性黄体生成素(luteinizing hormone,LH)峰,无“flare-up”效应,不会产生囊肿,保留垂体反应性[6];不会引起类似促性腺激素释放激素激动剂(gonadotrophin releasing hormone analogue,GnRH-a)对卵巢的过度抑制,但存在卵泡发育同步性不佳的问题[7],可能因为黄体-卵泡转换期卵泡刺激素(follicle-stimulating hormone,FSH)水平上升使得一些对FSH敏感的卵泡优先发育,启动卵泡优势效应而不利于卵泡的同步性发育[8]。
DOR可发生于任何年龄段的育龄期妇女,不同年龄段的拮抗剂方案各有特点,并且卫生经济效应不同。有研究对<35岁DOR患者的拮抗剂、超长和微刺激COS方案进行比较,结果发现拮抗剂方案组的获卵数、成熟卵数、优质胚胎数和鲜胚临床妊娠率均高于其他两组,且周期取消率最低。每一周期总费用微刺激方案最低,但拮抗剂方案每获一成熟卵子、一优质胚胎及一活产所需费用均低于其它两种方案。对≥35岁DOR 患者的拮抗剂方案、微刺激方案及拮抗剂联合温和刺激COS方案进行比较,拮抗剂方案促性腺激素(gonadotropin,Gn)用量明显高于其他两种方案;在获卵数、成熟卵泡数、胚胎数、累积妊娠率及累积活产率等方面,拮抗剂方案虽高于微刺激方案,但与拮抗剂联合温和刺激方案相近,拮抗剂方案组周期取消率最低,每一周期总费用微刺激方案最低,但每获一成熟卵子、一优质胚胎和一活产所需费用拮抗剂联合温和刺激方案均低于其他两个方案[9]。比较高龄(≥35岁)DOR 患者采用PPOS方案(60例)、拮抗剂方案(66例)和微刺激方案(145例)COS,结果3组间 Gn 总量、Gn天数和获卵数比较有显著性差异。拮抗剂方案组均最多,微刺激方案组均最少(均P<0.05);3组周期取消率无显著性差异。拮抗剂组可新鲜周期移植,临床妊娠率为49.43%,达到妊娠的时间显著低于其他两组,累积妊娠率显著高于其他两组(P<0.05)[10]。近几年,有文献报道对于高龄女性IVF治疗时添加重组LH可获益,但有研究发现≥35岁的DOR患者拮抗剂方案添加重组LH无临床获益[11]。
尽管拮抗剂方案对于LH有很好的控制效果,但有研究发现采用拮抗剂方案的DOR患者会出现突发的LH高峰(LH至少为最小值的2.5倍,界值为17 IU/L),发生率为0.34%(37/10 809),与未出现LH高峰者相比,这些患者通常年龄更大,月经第3天的 FSH水平显著升高K[(11.9±6.3)mIU/mL vs (8.1±4.1)mIU/mL,P<0.05)],AFC显著减少[(5.0±2.8) vs (7.0±3.5),P<0.05][12]。
3 高孕激素状态下促排卵
PPOS是基于高水平孕激素(progesterone,P)能抑制LH峰及人类卵泡募集的多个卵泡波模式,包括利用内源性天然高孕激素的黄体期促排卵和应用外源性孕激素类药物的卵泡期PPOS,及其衍生而来的一系列方案。
黄体期促排卵是在自然周期及促排周期排卵后,在一个或多个<10 mm的卵泡的基础上,继续使用Gn进行COS。有研究报道在整个黄体期促排卵过程中未观察到自发LH峰,促排卵过程中的高P状态不影响卵泡的生长和胚胎质量[13]。因此,对于DOR或高龄患者,黄体期促排卵可在同一个月经周期中多次取卵增加其有限的获卵机会[14]。但黄体期促排卵不能进行鲜胚移植,需要实施全胚冷冻,择期行冻融胚胎移植(frozen-thawed embryo transfer,FET)。
匡延平等[13]在黄体期促排卵的基础上率先提出卵泡期PPOS方案,即在卵泡期开始给予P促排,模拟黄体期的高P状态来抑制LH峰。该方案是基于卵泡募集波理论-认为在同一月经周期中,有2~3次卵泡波发育而提出[15]。PPOS的核心原理是在雌激素水平上升前使用P,有效地阻断雌激素诱导的正反馈作用,另外,P通过作用于下丘脑P受体,降低GnRH脉冲性释放频率,从而抑制早发LH峰[16]。PPOS方案于患者月经第2~3 d开始口服醋酸甲羟孕酮10 mg/d 或黄体酮200 mg/d,同时给予Gn,根据患者的卵泡发育状况调整Gn用量,P联合Gn使用直至人绒毛膜促性腺激素(human chorionic gonadotropin,hCG)注射日。
DOR患者较卵巢功能正常的人群更易发生早发LH峰,多项研究均显示PPOS方案中的高P环境可以有效抑制早发LH 峰,并提高优质胚胎率[17]。对于FSH水平过高的DOR患者在抑制早发LH峰方面,PPOS方案优于枸橼酸氯米芬(clomiphene citrate,CC)微刺激方案,该研究PPOS方案组(117个周期)对于基础FSH>12 IU/L DOR患者口服去氧孕烯炔雌醇片进行预处理,1片/d,连服5 d,当FSH降至8 IU/L以下,停药,开始PPOS方案促排卵,结果发现PPOS组的优胚率显著高于直接CC微刺激组(147个周期)(82.63% vs 69.51%,P<0.05),两组的获卵数、可利用胚胎数和临床妊娠率均无显著性差异(均P>0.05)[18]。另一研究也发现对基础FSH≥10 IU/L的DOR患者采用卵泡期PPOS方案促排可取得较好的效果[19]。
PPOS方案(36例)与超短方案(36例)相比,两组间获卵数[(3.31 ± 1.26) vs (3.11±1.21)]和D3优质胚胎数[(2.25±0.87) vs (2.14±1.02)]均无显著统计学差异(均P>0.05)。PPOS组月经周期7~12 d及扳机日的LH水平均明显低于超短方案组(P<0.05),而且PPOS组在COS过程中未监测到LH峰[20]。
有研究比较GnRH-ant方案(45例)、微刺激方案 (56例)和卵泡期PPOS方案 (52例)的COS效果,发现3组获卵母细胞数、可利用胚胎数和周期取消率无显著统计学差异(均P>0.05)。GnRH-ant方案组患者Gn用量高于微刺激方案组和PPOS方案组(P<0.05);微刺激方案组患者早发 LH 峰发生率高于GnRH-ant方案组和PPOS方案组(均P<0.05)。GnRH-ant方案组、微刺激方案组和PPOS方案组的生化妊娠率分别为 33.33%、36.67%、35.71%,早期流产率分别为 11.11%、13.33%、10.71%,临床妊娠率分别为 25.93%、23.33%、25.00%,以上临床结局均无显著统计学差异(均P>0.05)[21]。
4 双刺激方案
双刺激方案是在同一月经周期中的卵泡期和黄体期连续予以促排卵的COS方案,将2次取得的可利用胚胎进行全部冷冻,之后择期FET。双刺激方案促排能在短时间内增加患者累积获卵和获胚胎数,缩短患者IVF-ET治疗受孕等待时间,对于促排获卵困难的DOR患者有一定临床意义。
43例DOR患者采用双刺激促排卵,同一周期中卵泡期和黄体期的获卵数[(5.1±3.4) vs (5.7±3.3)]、MII卵数[(3.4±1.9) vs (4.1±2.5)]、受精卵数[(2.3±1.7) vs (3.2±2.3)]、活检囊胚数[(1.2±1.2) vs (1.4±1.7)]及整倍体囊胚数[(0.6±0.8) vs (0.7±0.8)]均无显著性差异(均P>0.05)[22]。相较于微刺激和PPOS方案,双刺激方案两期促排后其获卵数、可移植胚胎数、优质胚胎数及活产率,与其他两组比较均显著增加(均P<0.05),而周期取消率显著降低(P<0.05)[23]。有研究比较双刺激(204例)和微刺激联合拮抗剂(79例)方案,发现DOR患者双刺激方案组黄体期促排卵的获卵数、可用胚胎数、优质胚胎数、促排天数及用量均高于卵泡期促排(均P<0.05)。微刺激联合拮抗剂方案组获卵数、优质胚胎数、Gn天数和用量高于双刺激卵泡期促排,两组可用胚胎数无显著统计学差异,双刺激方案黄体期Gn促排天数、用量和扳机日血清雌二醇(estradiol,E2)水平高于拮抗剂组,两组获卵数、可用胚胎数和优质胚胎数均无显著统计学差异(均P>0.05)[24]。
5 微刺激方案
DOR患者可采用微刺激方案减少卵巢刺激,提高卵母细胞质量,数次取卵,以达到提高累积妊娠率和活产率[25]。理想的微刺激方案即指在不进行垂体降调节的情况下,采用CC、来曲唑(letrozole,LE)及低剂量Gn等药物促排卵。于月经周期第2 d开始口服CC 50~100 mg/d或LE 2.5~5.0 mg/d,5 d后停用CC或LE并给予Gn促排卵,根据阴道B超监测卵泡生长情况和血清激素水平调整Gn用量。
微刺激方案在临床上使用比较灵活,并且对卵巢刺激轻、简单、价廉,且可获得相对较好的妊娠结局,而且还具有Gn使用时间短、给药方便、周期可重复性高等优点[26]。但是,微刺激方案因为未进行垂体降调节,卵泡在发育中较易出现LH水平过高的情况,导致卵泡发育停滞或闭锁,在晚卵泡期LH峰可导致早发排卵,从而增加周期取消率[27]。
有研究将120 例DOR患者随机分为CC+Gn组和LE+Gn组,两组获卵数[(2.5±1.2) vs (2.4±1.3)]和可移植胚胎数[(1.3±0.8) vs (1.1±0.9)]均无显著性差异(均P> 0.05),LE 组种植率(35.7 vs 17.3)和临床妊娠率(39.7 vs 124.5)均显著高于 CC 组(均P<0.05),LE 组流产率(21.7 vs 8.3)显著高于 CC 组(P<0.05)[28]。与 PPOS 方案组(91个周期)比较,微刺激方案组(332个周期)获卵数、可移植胚胎数高(均P<0.05),而周期取消率、累积Gn使用时间、累积Gn用量低(均P<0.05)[29]。但也有研究发现PPOS组(209例)获卵数、可移植胚胎数和优质胚胎数均高于微刺激组(222例)(均P<0.05),PPOS组取卵率低于微刺激组(1.44% vs 7.21%,P<0.05),全胚冷冻后FET,PPOS组临床妊娠率和胚胎着床率(29.17%和14.63%)高于微刺激组(19.70%和12.59%),(均P<0.05)[30]。
6 自然周期方案
自然周期方案是不使用任何促排卵药物刺激卵巢,按月经周期监测排卵,根据卵泡直径及激素水平确定取卵时间。自然周期可能会得到优势卵泡中好的卵母细胞,而且子宫内膜容受性也没有受到Gn的影响,但自然周期取卵时机不易掌握,获卵率低,取卵周期取消率高[31],分析原因多为LH峰提前出现致卵泡逃逸,自然周期联合拮抗剂能直接快速抑制内源性LH水平及早发的LH峰[13],有效控制血清LH水平,降低周期取消率。
在自然周期方案的基础上根据临床需要产生了改良自然周期方案,即在卵泡后期加用GnRH-ant及小剂量Gn。改良自然周期方案通过形成人为LH峰,以把握合适的取卵时机,是DOR患者行IVF-ET助孕的有效治疗方案,改良自然周期方案除具有传统自然周期的优势外,在取卵时机方面也相对可控。
25例高龄DOR女性第1周期微刺激促排助孕治疗未成功,第2周期采用改良自然周期方案,研究发现改良的自然周期方案获卵数低于微刺激方案[(1.0±0.0) vs (2.7±1.4)],但是卵母细胞成熟率、正常受精率及优质胚胎率(100%、100%、80%)高于微刺激方案(80.6%、81.5%、36.4%),差异均有统计学意义(均P<0.05),说明高龄DOR女性采用改良自然周期方案,虽然获卵数不及微刺激周期,但提高了胚胎质量[32]。与PPOS组(29例,81个周期)、LE+Gn 微刺激组(39例,116 个周期)相比,改良自然周期组(21例,48个周期)获卵数、可利用胚胎数明显较少,未获卵率明显较高(均P<0.05),但3种方案的优质胚胎数、单周期临床妊娠率和累积临床妊娠率无显著统计学差异(均P>0.05)[33]。
7 双扳机
hCG是经典的扳机药物,因其具有与LH共同的受体和相似的生物活性,但其生物学活性为LH的6倍,且半衰期长,发生卵巢过度刺激综合征(ovarian hyperstimulation syndrome,OHSS) 的概率显著增加。GnRH-a可触发内源性LH的分泌,且半衰期短,能降低OHSS风险,但可诱发黄体功能不足和黄体中期LH水平不足。有研究显示在拮抗剂方案中,hCG 联合 GnRH-a 双扳机可改善卵泡发育正常、hCG注射日E2水平正常、卵泡数正常但低卵母细胞成熟率患者的 IVF 结局,虽然其获卵率无明显增加,但卵泡成熟率和优质胚胎率明显增加,在一定程度上改善患者的妊娠结局[34],因此有学者对DOR患者也尝试双扳机。
有研究对DOR患者的微刺激方案(912例)和PPOS方案(390例)的扳机方案进行了研究,发现两种方案hCG扳机组与双扳机组间获卵数均无显著统计学差异,但均高于GnRH-a扳机组。微刺激和PPOS方案hCG联合GnRH-a双扳机方案优于单纯hCG和GnRH-a扳机,可获得更多的优质胚胎,微刺激组可改善鲜胚移植的临床妊娠率[35]。另有研究对波塞冬(POSEIDON)4型拮抗剂方案的DOR患者[≥35岁,AFC < 5 和/或抗苗勒管激素(anti-Müllerian hormone,AMH)< 1.2 ng/mL]的扳机方案分析,发现双扳机组获卵数[(3.3±2.7) vs (1.6±1.5)]、MII卵数[(2.6±2.0) vs (1.3±1.0)]、受精卵数[(2.4±2.1) vs (1.2±1.0)]、D3胚胎数[(2.2±1.9) vs (1.2±1.0)]和最优胚胎数[(0.9±1.3) vs (0.2±0.5)]均高于单用hCG扳机组,而且临床妊娠率(23.1% vs 8.7%)和活产率(17.5% vs 5.4%)也高,流产率(24.3% vs 37.5%)无显著统计学差异[36]。另外一项研究也提示在DOR患者中双扳机较单hCG扳机的受精率、临床妊娠率和活产率均提高,流产率降低[37]。
DOR发生率逐年增高,且呈年轻化趋势,合并不孕时有可能需要ART助孕,本文结合临床研究列举介绍近年常用的一些COS方案,每种方案各有优缺点,总结详见下页表1。DOR患者要选择适宜的个体化促排卵方案,尽量获得较多数目的优质卵母细胞,优质胚胎,使患者尽快妊娠,实现最大化获益。
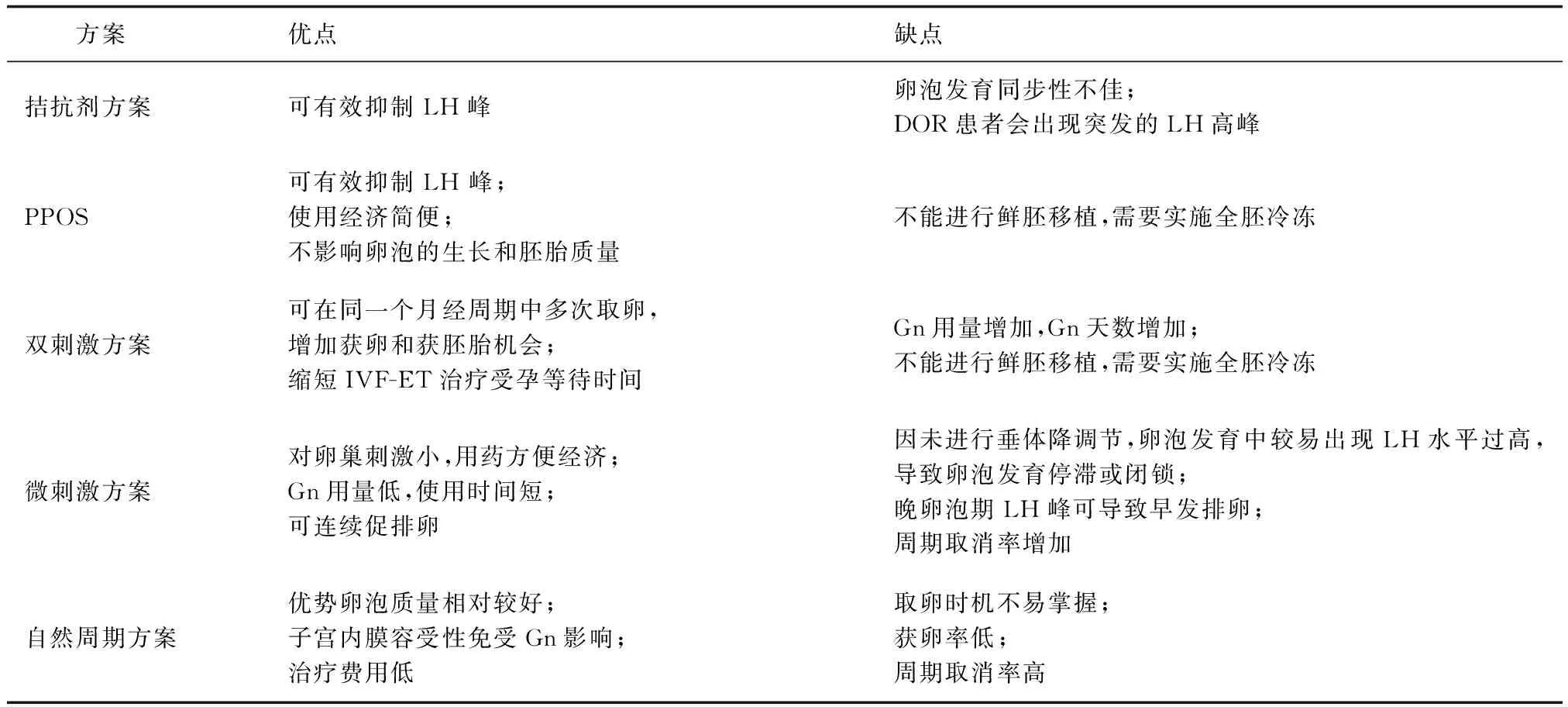
表1 DOR患者应用各种促排卵方案的优缺点
