麻醉前快速超声评估及术中经食道超声心动图监测对急危重患者手术麻醉的临床指导作用
2021-07-22余璇,卢彬,李强,曹露,范彬
余 璇,卢 彬,李 强,曹 露,范 彬
自贡市第四人民医院麻醉科,四川 自贡 643000
影像学辅助检查是现代医学进展的重要内容[1-7],大大拓宽了人们对疾病认识的深度和广度。但传统的检查如X线、CT、核磁等必须将危重患者转运到放射科检查,存在潜在的危险,且不能进行动态监测。急危重手术患者病情危重、复杂,需要紧急的医疗干预,常常因时间紧迫,需立即手术而无法完善相关检查,故入室后及术中麻醉医师快速准确地评估患者的情况,并立即采取有针对性的处理,对急危重手术患者的治疗来说至关重要,但麻醉医师经验不同,从体格检查获取的信息有限[8]。因此,严重创伤患者的手术救治迫切需要一种简单、方便、安全、有效而易于反复进行的床旁评估手段。近年来,超声可视化技术正在急危重症监护治疗中广泛应用,本研究旨在观察麻醉前快速超声评估及术中经食道超声心动图监测对急危重手术患者的临床指导作用。
1 资料与方法
1.1 研究对象
选取2018年1月至2020年5月在我院进行急诊手术的患者。纳入标准: 吸入空气时,脉搏氧饱和度≤90%者;呼吸频率≥20次/min者;收缩压<90 mmHg 者;心率(HR)>120 次/min者;需要正性肌力药和/或缩血管药维持者;需要人工通气者(满足上述任意一条即可)。研究期间纳入患者共72例,根据随机数字表进行随机分组,对照组共纳入37例,观察组纳入35例,因各种原因(入室到出室期间实施了CPR、麻醉前无法实施超声扫查、食道超声放置困难等)对照组剔除7例,观察组剔除5组,最后,对照组和观察组各纳入30例。观察组即超声组,为经胸超声和经食道超声扫查评估处理,而对照组为麻醉医生以经验评估处理。本研究获得患者及家属知情同意,并在纳入受试者前得到我院伦理委员会批准。
1.2 方法与定义
两组患者入手术室均即刻行心电监护,超声组同时立即超声经胸扫查心脏、剑突下大血管、盆腔、腹腔、胸膜腔、肺等部位。心脏超声扫查包括有无心包积液、有无心脏形态结构及功能异常;容量评估主要通过扫查剑突下下腔静脉直径(自主呼吸患者)及胸骨旁左室乳头肌平面舒张末期面积来反映全身容量状态。
超声组在扫查后即刻需将全部扫查结果告知麻醉二线(责任)医师及外科医师,并对重要的阳性发现及时处理。如扫查发现容量不足,诱导前给予加快补液处理;经胸超声发现心功能收缩欠佳,予以多巴胺强心,以动脉血压为指导调整多巴胺剂量;若术前发现容量负荷重,予以控制液体,必要时给予利尿剂;如胸腔扫查血气胸明显,予以安置胸腔闭式引流管。
两组患者的麻醉诱导方案一致,均根据患者情况,给予咪达唑仑、舒芬太尼、依托咪酯、罗库溴铵进行诱导,诱导镇静药物剂量以脑电双频指数(BIS)值指导,BIS值达<60可停止注入镇静药物,诱导过程中动脉血压下降至术前的 20%,予以升压处理。两组诱导后行气管插管,固定好导管后行机械通气,超声组经口置入食道超声探头(必要时胃肠减压吸引后放置食道探头)。两组通气基础参数为通气量 8 mL/kg,频率 8~12 次/min,吸呼比 1∶2,呼气末正压(PEEP)维持在 2~5 cm H2O,调整呼吸参数使呼气末二氧化碳分压(PETCO2)维持在 35~45 mmHg。麻醉维持: 间断给予舒芬太尼、罗库溴铵,并吸入七氟醚,术中监测 BIS,调节麻醉药物量,使 BIS 维持在40~60。
超声组对术中心脏功能和容量进行实时食道超声监测,监测左室短轴乳头肌平面面积,并直视下观察左室短轴平面左室收缩幅度,指导术中循环管理。
1.3 观察指标
手术及循环监测指标:于麻醉诱导前、手术开始时、离室时采用有创血流动力学监测系统对患者平均动脉压(MAP)、HR进行检测。同时记录患者整个治疗过程中手术时间、液体入量、尿量、血管活性药物种类及剂量。
记录对照组术前CT或胸片有无胸腔积液、气胸、肺气肿、盆腹腔积液;记录超声组患者经胸腹超声扫查有无胸腔积液、气胸、肺气肿、盆腹腔积液,记录胸骨旁左室舒张末期面积和下腔静脉直径,左室舒张末期面积记录时刻为术中食道超声置入后5 min和患者离室前。
记录患者术后入住ICU情况,术后拔管时间,术后并发症(肺水肿、呼吸衰竭)情况,手术室麻醉科及重症监护室的治疗费用及住院总费用。
1.4 统计学处理
采用SPSS 25.0统计软件进行统计学处理。对连续变量进行S-W正态性检验,符合正态分布的数据,用(均值±标准差)表达,采用独立样本t检验比较两组差异,不符合正态分布数据,用中位数表达,采用Mann-WhitneyU检验比较两组差异。使用频率和比率总结分类变量,组间差异采用卡方检验或Fisher精确检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 基线资料
两组患者基线资料(性别、年龄、体重、手术时间、入室血压)比较,差异无统计学意义(P>0.05)。见表1。
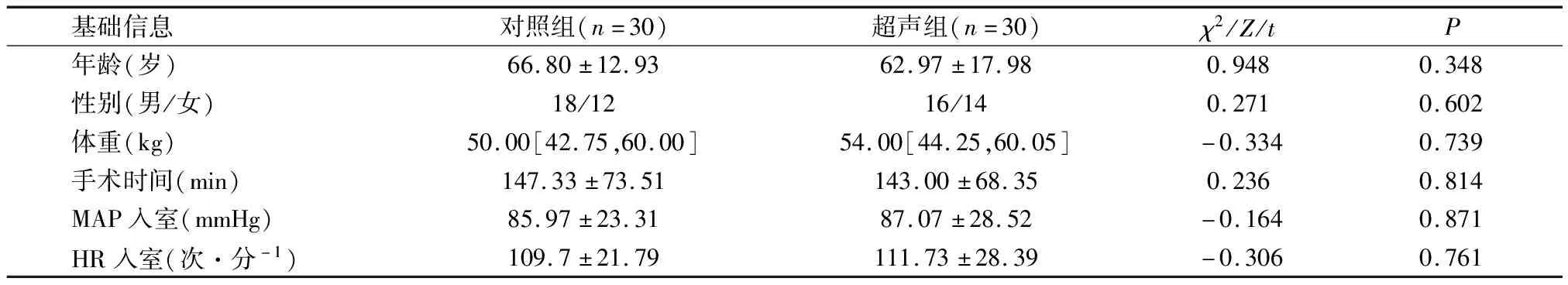
表1 两组患者基线资料情况对比
2.2 术前超声扫查异常诊断阳性率比较
在术前胸腔积液、盆腔积液、心脏结构异常的诊断阳性率上,超声组通过超声扫查显著高于对照组通过CT或胸片的诊断,差异有统计学意义(P<0.05)。见表2。

表2 两组术前在经胸超声扫查异常诊断阳性率情况对比
2.3 药物使用情况
超声组使用血管活性药物的患者有21例,对照组有12例,超声组多于对照组(P<0.05)。见表3。超声组患者使用两种血管活性药物的有12例,对照组有3例,超声组明显多于对照组(P<0.05)。见表4。出室时,两组多巴胺、去甲肾上腺素和肾上腺素使用情况有明显的统计学差异,超声组减量或停用的人数高于对照组(P<0.05)。见表5。

表3 两组使用血管活性药物情况对比

表4 两组血管活性药物使用种类情况对比

表5 两组血管活性药物出室时情况对比
2.4 循环、液体出入量情况
两组血压、心率、液量、出血量、尿量情况比较,结果发现,超声组出室时平均动脉压显著高于对照组,尿量显著多于对照组(P<0.05),而心率、出血量及液体入量两组无明显差异(P>0.05)。见表6。
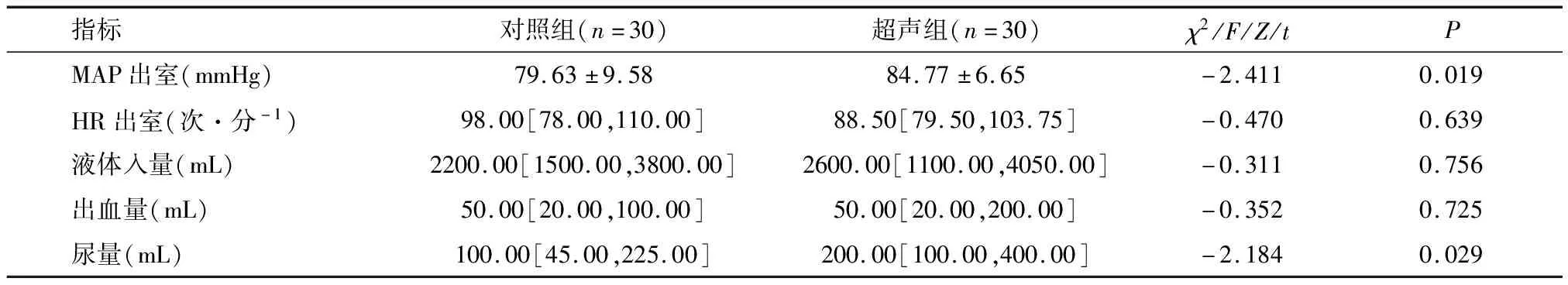
表6 两组患者血压、心率、液量、出血量、尿量情况比较
2.5 超声扫查入室与出室情况
术前超声组扫查剑突下下腔静脉直径(IVC),提示超声组40%的患者术前容量不足,见表7。食道超声扫查胃底左室乳头肌短轴切面发现,超声组患者40%术前血容量低,93.3%出室时血容量正常。见表8。

表7 超声组术前扫查IVC情况
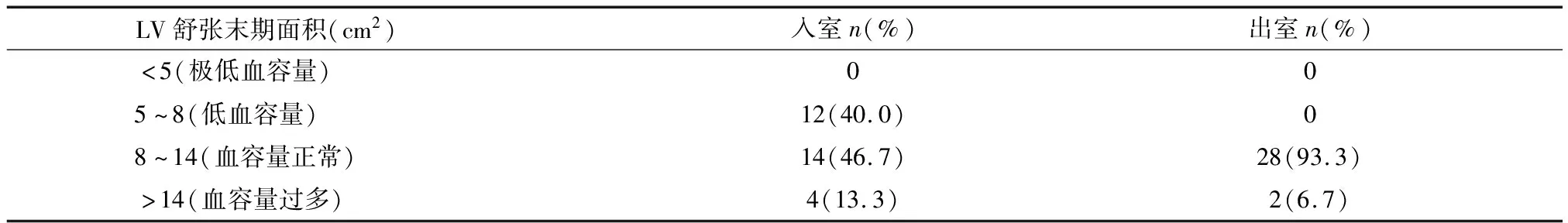
表8 超声组经食道超声监测左室短轴乳头肌平面左室舒张末期面积情况
2.6 随访
随访住院期间肺不张等并发症,以及住院时间、费用等,两组无明显统计学差异(P>0.05),但超声组患者拔管时间短于对照组患者(P<0.05)。见表9。住院期间死亡率和ICU入住率方面无明显统计学差异(P>0.05)。见表10。
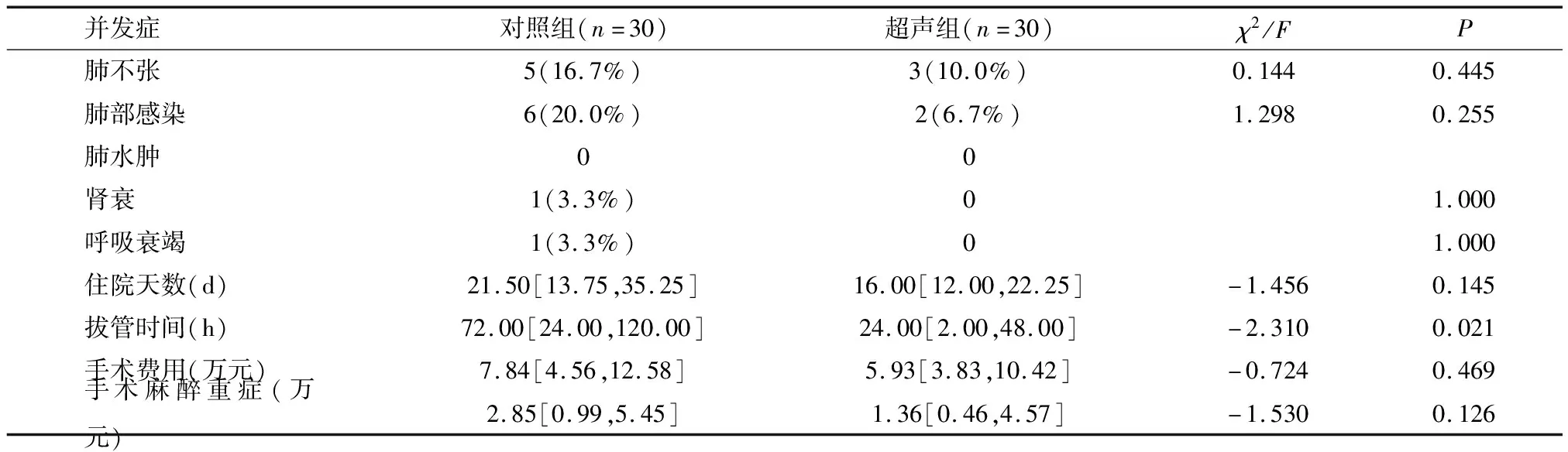
表9 两组并发症以及住院时间、住院费用情况对比

表10 两组死亡率和ICU入住率情况对比
3 讨论
20世纪 80 年代末在欧美国家开始开展超声在创伤患者中的应用研究,之后,提出针对创伤的超声重点检查,即FAST检查(focused assessment with sonography for trauma)[9]。FAST 检查有别于传统的超声检查,是由临床医师在床旁独立为患者开展的实时超声检查项目,且根据临床症状、体征等临床表现和其他相关检查,有针对性地对相应部位进行筛查,能快速明确诊断、引导有创操作、指导临床用药并及时评估疗效[10,11]。
本实验中,超声组麻醉前快速超声扫查发现阳性情况显著多于对照组CT或胸片的发现率,且在超声心脏扫查中发现7例瓣膜病变,其中1例合并中度二尖瓣狭窄及重度二尖瓣反流,1例合并中度主动脉瓣反流,在术中经食道超声监测也再次证实。这些发现,可以让麻醉医师在实施麻醉前更加全面地了解患者的情况,必要时术前超声引导下行穿刺引流,积极补血补液改善术前情况,对保证麻醉诱导的平稳安全具有重要意义。超声组胸腹腔积液及心脏异常结构的阳性率明显多于对照组,原因可能是急诊患者病情紧急,对照组患者无法术前均完善CT或胸片的检查,进而对照组CT 或胸片胸腹腔积液剂心脏结构异常的发现率较低,而超声组可利用超声无创、快速便捷地在短时间内完成对患者全身的循环呼吸状态的评估,尽快积极处理,更好地保证患者围麻醉手术期间的安全。本实验中,麻醉前快速超声扫查发现的阳性情况还没有达到需立即处理或改变手术方式等严重紧急的情况,分析原因可能与样本量较小有关。
麻醉的术中管理对患者至关重要,麻醉管理最重要的是维持各个脏器的有效灌注,即维持血压,而血压主要由心肌收缩力、血容量和外周阻力三个部分组成。有研究显示,食道超声在心脏大血管外科手术麻醉术中循环管理具有重大意义[11,12],这与利用食道超声对患者术中容量、心功能的持续监测,以及对外周阻力的推断,有针对性地处理治疗有密切关系。
国内外已有研究报道,经左室短轴乳头肌平面的截面积及下腔静脉直径能反应机体容量[13-17]。急诊手术患者循环波动难以维持较常见,通过超声扫查如果发现容量欠缺,则积极补液;如果提示是心肌收缩问题就予以多巴胺类强心药,两者问题均不明显,则考虑外周血管阻力问题导致的循环障碍,应用α受体激动剂类的外周血管收缩剂改善循环。没有超声的提示,大多数麻醉医师对于休克患者采取的处理基本上是扩容和使用外周缩血管药物去甲肾上腺素[18]。而对于从经验上评估可能伴有心衰的老年患者,又会保守的限制输液量,同时为了维持循环,选择大剂量强心药物,以上这些对症而非对标的处理都可能对患者带来不利影响。
超声组通过对标处理,容量得到改善,血管活性药物逐渐减量,肾脏血管灌注改善,导致两组术中液体输入量无明显差异的情况下,超声组患者术中的尿量显著多于对照组。说明利用超声监测和指导治疗,患者循环已较快得到了改善,保证了各个脏器的有效灌注,减少了器官衰竭等并发症的发生,可提高患者手术麻醉的安全[13,19],这可能也是超声组拔管时间显著低于对照组的原因。
本实验中,两组患者在住院时间、住院费用、死亡率、ICU入住率、并发症的发生率方面没有明显差异,这可能与样本量较小有直接关系,有待今后扩大样本量进行更深入的研究。
综上,急危重患者行手术麻醉前快速超声扫查,术中经食道超声心动图监测,对患者术中的液体治疗及血管活性药物的使用具有较针对性的指导意义。
