超声多模态评分、血流参数在不明原因复发性自然流产患者体内的变化及联合预测价值
2021-07-22吴新荣
吴新荣,郑 颖
1.山东省广饶县中医院妇产科,山东 东营 257300;2.山东省中医药大学第二附属医院生殖医学科,山东 济南 250001
不明原因复发性自然流产(unexplained recurrent spontaneous abortion,URSA)是临床妇产科常见疾病类型,据统计,URSA在所有孕妇中的发生率为0.4%~2%,由于反复流产,无法孕育正常存活胎儿,加之多次流产后极易造成宫腔粘连,从而引发不孕症[1,2]。临床实践显示,子宫动脉血供对胚胎发育至关重要,通过超声监测子宫动脉血流参数可为评估胚胎发育生长情况提供一定参考依据[3]。子宫内膜容受性(endometrial receptivity,ER)是指子宫内膜对胚胎的接受能力,研究表明其与URSA密切相关[4]。超声可通过监测子宫内膜形态、容积、厚度、血流分布及运动等多模态情况,对ER作出有效评价。目前超声多模态与子宫动脉血流参数联合监测用来诊断URSA的研究较少。基于此,本研究尝试分析超声多模态评分和血流参数在URSA早孕患者体内的变化及联合预测价值,旨在为临床提供数据支持。
1 资料与方法
1.1 研究对象
选取2018年1月至2020年3月我院URSA早孕患者86例,根据孕12周内是否发生流产分为未流产组(62例)与流产组(24例),另选择同期正常早孕孕妇86例作为对照组。纳入标准:URSA早孕患者既往均存在≥2次URSA史;对照组均无自然流产史,且均为正常妊娠;3组均处于孕早期,自愿签订知情承诺书。排除标准:宫腔镜、超声检查显示伴有子宫内膜息肉、子宫黏膜下肌瘤、子宫畸形者;合并宫颈功能不全者;经辅助生育技术妊娠者;既往伴有动静脉血栓史者;存在妇产科恶性肿瘤疾病者;伴有甲状腺、糖尿病等内分泌疾病者;夫妇染色体异常者。本研究经我院伦理委员会审批通过。
1.2 方法
未流产组、流产组和对照组患者均于孕7~9周进行阴道超声检查,所有检查均由同一位影像科检查医师完成。
子宫动脉血流参数检测。3组均采用美国GE公司的GE Voluson E8型彩色多普勒超声诊断仪行经阴道超声检查,RIC6-12-D型阴道探头,频率5~8 MHz,测量子宫动脉血流参数:搏动指数(PI)、阻力指数(RI)、收缩期峰值流速/舒张末期流速(S/D)。
子宫内膜超声多模态检测。超声仪器、阴道探头及频率同子宫动脉血流参数超声检查,患者均取膀胱截石位,于超声探头套上避孕套,涂抹适量耦合剂,缓慢放入阴道,直至阴道穹隆处。首先采取二维灰阶超声模式,于子宫正中长轴切面距宫腔底部约2 cm位置测量子宫内膜厚度;观察子宫内膜回声,明确子宫内膜形态类型;于子宫正中长轴切面,固定探头位置,叮嘱患者平稳呼吸,观察子宫内膜运动波频率与类型,持续3 min;再于二维彩色多普勒超声模式下观察子宫内膜及内膜下血流灌注情况;最后采取三维超声模式测量子宫内膜体积、血管血流指数:开启能量多普勒血流成像模式,调至敏感状态后仔细观察子宫内膜血流分支情况,启动三维模式,勾勒内膜轮廓,采用VOCAL软件分析,获取子宫内膜体积与血管血流指数。
血清指标检测。均于阴道超声检查当天清晨采集空腹静脉血4 mL,检测血清睾酮(T)、雌二醇(E2)、促黄体生成素(LH)、促卵泡生成素(FSH)、绒毛膜促性腺激素(β-HCG)、孕酮水平。
超声多模态评分标准。超声多模态评分主要包括子宫内膜厚度、形态、运动、血流分布、体积及血管血流指数6项内容。其中子宫内膜厚度<7 mm或>14 mm为1分,7~8 mm为2分,9~14 mm为3分;内膜形态:C型为1分,B型为2分,A型为3分;内膜运动:负向及其他类型为1分,正向<1次/min或>3次/min为2分,正向1~3次/min为3分;内膜及内膜下血流分布:Ⅲ级为1分,Ⅱ级为2分,Ⅰ级为3分;内膜体积:<2 cm3为1分,2~4 cm3为2分,>4 cm3为3分;内膜血管血流指数:无法测量为1分,<0.24为2分,≥0.24为3分。总分6~18分,分值越高提示ER越好。
1.3 统计学处理
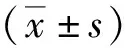
2 结果
2.1 3组临床资料比较
3组年龄、孕周、体质量指数(BMI)、T、E2、LH、FSH差异无统计学意义(P>0.05);3组β-HCG、孕酮差异有统计学意义(P<0.05),流产组与未流产组URSA次数差异有统计学意义(P<0.05),见表1。

表1 3组临床资料
2.2 3组超声多模态评分、血流参数比较
单因素方差分析,3组超声多模态评分、血流参数差异有统计学意义(P<0.05);两两比较,流产组超声多模态评分低于未流产组、对照组,PI、RI、S/D高于未流产组、对照组,未流产组超声多模态评分低于对照组,PI、RI、S/D高于对照组(P<0.05),见表2。

表2 3组超声多模态评分、血流参数比较
2.3 URSA患者超声多模态评分、血流参数与β-HCG、孕酮相关性
Pearson相关性分析,URSA患者超声多模态评分与β-HCG、孕酮呈正相关,PI、RI、S/D与β-HCG、孕酮呈负相关(P<0.05),见图1。

图1 URSA患者超声多模态评分、血流参数与β-HCG、孕酮相关性
2.4 超声多模态评分、血流参数与URSA早孕患者发生流产的关系
将URSA早孕患者是否发生流产作为因变量(否=0,是=1),β-HCG、孕酮、超声多模态评分、血流参数作为自变量,纳入Logistic回归方程,结果显示,超声多模态评分、PI、RI、S/D与URSA早孕患者发生流产显著相关(P<0.05),见表3。
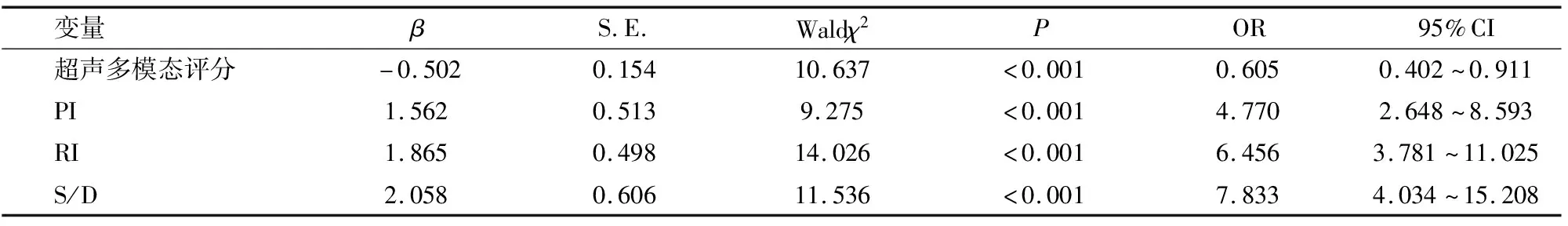
表3 超声多模态评分、血流参数与URSA早孕患者发生流产的关系
2.5 超声多模态评分、血流参数对URSA早孕患者发生流产的预测价值
根据流产组与未流产组超声多模态评分、PI、RI、S/D绘制ROC曲线,结果显示,超声多模态评分、PI、RI、S/D预测URSA早孕患者发生流产的AUC依次为0.798、0.797、0.833、0.769,联合预测AUC为0.886,95%CI为0.806~0.965,P<0.001,敏感度为83.33%,特异度为83.87%,优于各指标单独预测(P<0.05),见图2。

图2 超声多模态评分、血流参数对URSA早孕患者发生流产的预测价值
3 讨论
RSA发病原因较为复杂,常见原因主要包括免疫异常、染色体异常、黄体功能不足、内分泌异常等,但其中仍有50%左右为URSA,导致诊治难度增加。
目前,临床普遍认为,异常子宫动脉血流灌注与RSA及妊娠不良结局有关[5,6]。子宫动脉正常血流灌注是胚胎着床发育的前提[7]。有研究证实,孕早期子宫动脉血流参数PI、RI、S/D越低提示子宫血管灌注越好,会提高胚胎成功着床率,且随着孕周增加,PI、RI、S/D会逐渐下降[8]。本研究发现,PI、RI、S/D与URSA早孕患者β-HCG、孕酮及发生流产密切相关,与林涛等[9]的研究结果相符。分析原因:子宫-胎盘循环空间滋养层发育不足会增加胎盘阻力,子宫动脉阻力随之增加,而子宫血流高阻力状态下会降低内膜局部血管化程度,对子宫血流灌注及母体与胎儿之间的血液循环产生直接影响,导致胎盘局部缺血,可能形成血栓,致使胚胎着床困难甚至妊娠终止[10]。同时,亦可能是由于凝血功能改变,出现血栓前状态或微小血栓,导致子宫动脉病变、胎盘血栓形成,最终导致胚胎缺氧缺血而流产[11]。
此外,近来多项研究证实,ER异常是造成RSA的高危因素之一[12]。临床公认子宫内膜胞饮突是ER超微结构标记,但其检查方法属于有创操作,临床应用受限[13]。本研究中对URSA的研究显示,超声多模态评分与URSA早孕患者发生流产显著相关。Tan等[14]曾报道,RSA患者子宫内膜蠕动波、血流指标、形态学指标存在异常现象,均明显低于正常妊娠孕妇。提示采用超声多模态评分评价ER可能是URSA早孕患者预测流产的新途径。分析原因:超声多模态评分通过联合应用二维灰阶超声、二维彩色多普勒超声、三维超声等多种检查模式,对子宫内膜厚度、形态、运动、血流分布、体积及血管血流指数等进行测量,能从子宫内膜血流供应、形态结构等多方面整体评估ER[15,16]。且超声多模态评分检查具有无创、安全、可重复操作等特点,还能对ER进行综合量化评价,从而有效避免单一超声模式与单一参数的局限性。但本研究发现,超声多模态评分对URSA早孕患者发生流产的预测价值欠佳,可能与ER受年龄、BMI等因素干扰有关。为此,本研究初次尝试联合超声多模态评分、血流参数预测URSA早孕患者发生流产风险,结果发现,联合预测AUC高达0.886,显著优于各指标单独预测价值,为临床预测URSA早孕患者发生流产提供新思路,有利于及早发现流产风险,及时制定针对性、个体化干预措施,有利于提高保胎、分娩成功率。但本研究属于单中心、小样本研究,可能造成数据偏移,需进一步采取多中心、大样本量分析,以获取更为可靠全面的数据支持。
综上可知,超声多模态评分、血流参数在URSA早孕中呈异常状态,与β-HCG、孕酮显著相关,联合预测流产价值良好,能为临床及早采取干预措施提供有效信息。
