《2021 ACC优化心力衰竭的治疗决策路径专家共识》解读
2021-07-21王凯李桂伟
王凯,李桂伟
自2017年美国心脏病学会(ACC)发布优化心力衰竭(心衰,HF)治疗的决策路径专家共识以来,针对射血分数降低的心衰(HFrEF)新的治疗策略不断涌现,特别以血管紧张素受体-脑啡肽酶抑制剂(ARNIs)、钠-葡萄糖共转运蛋白2(SGLT2)抑制剂和二尖瓣返流经皮治疗术的应用为代表。因此,ACC在2017年专家共识基础上结合最新进展就有关HFrEF的10个关键问题做了较大的更新,并于2021年1月11日在《美国心脏病学会杂志》上发表了优化后的诊疗方案推荐[1],旨在简化HFrEF患者的治疗流程,为实现最佳的临床预后提供指导。本文就该共识中基于最新循证证据所推荐的药物治疗方案及相关研究展开解读。此外,该共识中针对HFrEF合并新型冠状病毒感染亦作出推荐,本文一并展开叙述。
1 如何起始、添加或转换为新的循证指南指导的疗法(GDMT)治疗HFrEF?
1.1 起始GDMT 对存在症状的新诊断HFrEF的患者起始GDMT的治疗流程见图1。对于新发的临床心衰(阶段C)的HFrEF患者,临床最常见的问题是应首先启动β受体阻滞剂(BB)亦或肾素-血管紧张素系统抑制剂(ARNI/ACEI/ARB)治疗。专家组指出二者可任选一种开始HFrEF的治疗,且有些情况二者可联用。无论起始顺序如何,两类药物都应适时上调滴定至最大耐受剂量或目标剂量。但就二者而言,存在淤血时(湿暖或湿冷型)的患者对ARNI/ACEI/ARB反应更佳,BB则更适合无淤血(干暖或干冷型)伴快速心率的患者。BB应避免用于有失代偿症状或体征的患者,并建议使用循证医学证据充分的BB(比索洛尔、卡维地洛及琥珀酸美托洛尔)。新的临床研究数据显示SGLT2抑制剂适用于范围更广的HFrEF人群,治疗中加入SGLT2抑制剂可改善预后。
1.2 ARNI 脑啡肽酶抑制剂通过抑制脑啡肽酶,在减少利钠肽、缓激肽、肾上腺髓质素等内源性血管活性肽降解的同时,减少了对血管紧张素Ⅱ的降解,这解释了其与ARB联合应用的合理性。但脑啡肽酶抑制剂禁止与ACEI联用,因为二者联合使用会导致较高的血管性水肿的发生率。
PARADIGM-HF研究[2]是应用沙库巴曲/缬沙坦治疗慢性HFrEF人群的随机对照双盲临床研究。该研究纳入NYHA心功能分级Ⅱ~Ⅳ级、左心室射血分数(LVEF)≤40%(1年后变更为≤35%)的慢性心衰患者,所有患者序贯接受沙库巴曲/缬沙坦和依那普利,并逐渐上调滴定至两种药物的目标剂量,纳入最终意向分析的受试者共8399例,其中沙库巴曲/缬沙坦组4187例,依那普利组4212例。结果显示沙库巴曲
/缬沙坦相较于依那普利可降低沙库巴曲缬沙坦能比依那普利进一步降低HF患者心血管死亡或HF住院的风险绝对值达4.7%(复合终点发生率21.8%vs. 26.5%,HR=0.80,95%CI:0.73~0.87,P<0.001),同时降低了心源性猝死风险达20%。与依那普利相比,沙库巴曲/缬沙坦最常见的不良反应是症状性低血压(14.0%vs. 9.2;P<0.001),但通常不伴肾功能损害。血管性水肿两者间发生率未见明显差异。
2016年HF指南更新中推荐应用ARNI、ACEI或ARB降低慢性HFrEF的发病和死亡率,同时NYHA功能Ⅱ~Ⅳ级可耐受ACEI或ARB的患者过渡为ARNI以进一步降低发病和死亡率(推荐级别:Ⅰ,证据级别:B-R)。目前认为ARNI可改善舒张功能、左室功能、生活质量及室性心律失常发作等。PROVE-HF研究[3]发现应用沙库巴曲/缬沙坦12个月后,中位LVEF由28.2%升至37.8%(差值:9.6%,95%CI:8.8%~9.9%,P<0.001),同时中位左室舒张末期容积指数由86.93降至74.15 ml/m2(差值:-12.25 ml/m2,四分间距:-12.91~-11.58,P<0.001),左室收缩末期容积指数由61.68降至45.46 ml/m2(差值:-15.29 ml/m2,95%CI:-16.03~-14.55,P<0.001)。以体表面积为指标的左心房容积和E/e'比值也显著下降。PROVE-HF研究人群中包括新发HF、首次使用ACEI或ARB、更低脑钠肽(BNP)水平及不能滴定至药物目标剂量的人群,进一步对PARADIGM HF做了补充。EVALUATE-HF研究[4]则通过应用心脏超声检测进一步验证了PROVE-HF的结果。
另一个常见的问题是在起始ARNI治疗前是否必须使用醛固酮受体拮抗剂。现有证据未明确支持ARNI治疗前必须使用醛固酮拮抗剂,因此是否应用醛固酮拮抗剂不应成为延迟患者开始或转用ARNI的理由。如何由ACEI或ARB转换为ARNI见图1~2和表1~4。
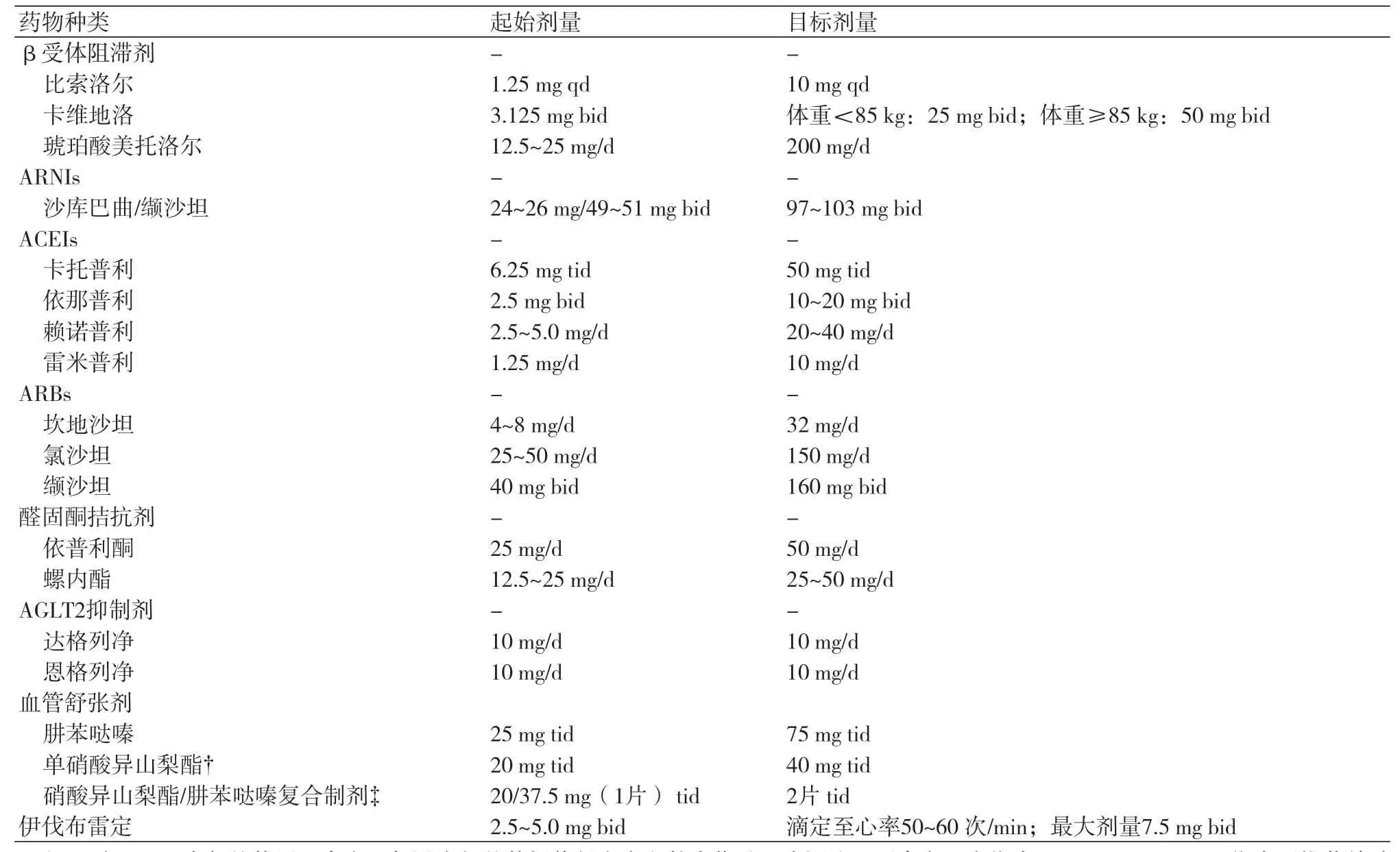
表1 选择GDMT的起始剂量和目标剂量以及HF的新疗法*

图1 新诊断的阶段C的HFrEF患者,GDMT的启动流程
值得注意的是,当准备由ACEI转换为ARNI时,应严格遵守36 h的洗脱期以避免血管源性水肿,ARB可直接转换至ARNI。在最近一项研究中[5],对起始沙库巴曲/缬沙坦治疗的药物剂量上调滴定速度进行比较,结果发现3周和6周的患者耐受类似,但对于先前接受小剂量ACEI/ARB患者更长的滴定时间可更大程度的达到目标剂量。
住院HFrEF患者何时起始ARNI治疗及从住院到家庭治疗方案如何过渡是一个重要的问题。PIONEER-HF研究[6]证实在急性失代偿性HF住院患者血流动力学稳定后,起始ARNI是可行的,但有高达25%的患者在使用沙库巴曲/缬沙坦治疗时出现低血压。因此,患者在开始ARNI治疗前应确保充足的有效血容量。TRANSITION研究[7]显示,出院前起始沙库巴曲缬沙坦治疗组和出院后起始治疗组治疗10周后达到主要和次要终点的患者比例相当,约半数HFrEF患者达到了沙库巴/曲缬沙坦目标剂量,两组的不良反应事件发生率和因不良反应停用沙库巴曲/缬沙坦治疗的患者比例相似。TRANSITION研究为急性HF发作后血液动力学稳定后尽早起始应用沙库巴曲/缬沙坦治疗且耐受性良好提供了强有力证据,而且证明了出院前与出院后尽早起始应用沙库巴曲/缬沙坦治疗具有同样良好的耐受性。
此外,临床医师应注意到相较于ACEI/ARB,ARNI对血压的影响更大,对于血压处于临界值[如收缩压≤100 mmHg(1 mmHg=0.133kPa)]的患者,应谨慎用药和进行随访。在其他临床状况稳定的非淤血患者中,适度减少利尿剂的使用可以减轻ARNI的降压效果。虽然目前ARNI应用于NYHA Ⅳ级患者的证据不够充分,ARNI仍适合这类高危人群;而在更加严重的HFrEF中ARNI的疗效仍需继续探索。
1.3 无ACEI/ARB用药史的情况下起始ARNI治疗最新的临床研究数据以及临床经验表明,相较于起始ARNI前进行ACEI或ARB的预治疗,直接启动ARNI治疗是一种安全有效的策略。
在一项前瞻性研究[5]中比较了不同起始ARNI治疗策略的耐受性,新诊断HFrEF或未使用ACEI/ARB的患者与已经接受ACEI/ARB的患者相比,没有出现意料外的不良反应。PROVE-HF研究[3]亦显示新诊断HFrEF或未使用ACEI/ARB的患者接受ARNI治疗后,N末端脑钠肽前体(NT-proBNP)的水平得到显著降低,并有效改善心脏重构。此外,在一些未接受过ACEI/ARB治疗的急性HFrEF患者中亦显示出ARNI良好的疗效和耐受性。在PIONEER-HF研究[6]的亚组分析中,新诊断HF患者住院期间即起始ARNI治疗相较于依那普利可更明显地降低BNP水平以及更好的改善早期临床事件,同时具有相似的安全性,而预先使用ACEI/ARB这种改善不明显。
汇总目前可以获得的数据,专家组认为ARNI是HFrEF治疗中拮抗肾素-血管紧张素系统的首选,推荐HFrEF患者直接起始ARNI的治疗,同时密切随访评估患者状态(血压、电解质和肾功能),并判断出现血管源性水肿和低血压的风险。如患者若无法获得ARNI,ACEI/ARB则应尽快使用。
1.4 伊伐布雷定心率是HFrEF临床结局的独立预测因素。一项关于BB试验的Meta分析证明心率降低与临床结局改善直接相关[8],而且HFrEF获益与BB使用剂量呈正相关(即:剂量越高,结局越佳)。在起始伊伐布雷定治疗前,只要心动过缓不是禁忌,基于证据的BB(比索洛尔、卡维地洛及琥珀酸美托洛尔)的剂量应该优化并滴定至目标剂量。

表2 ARNI、伊伐布雷定和SGLT2抑制剂的适应症
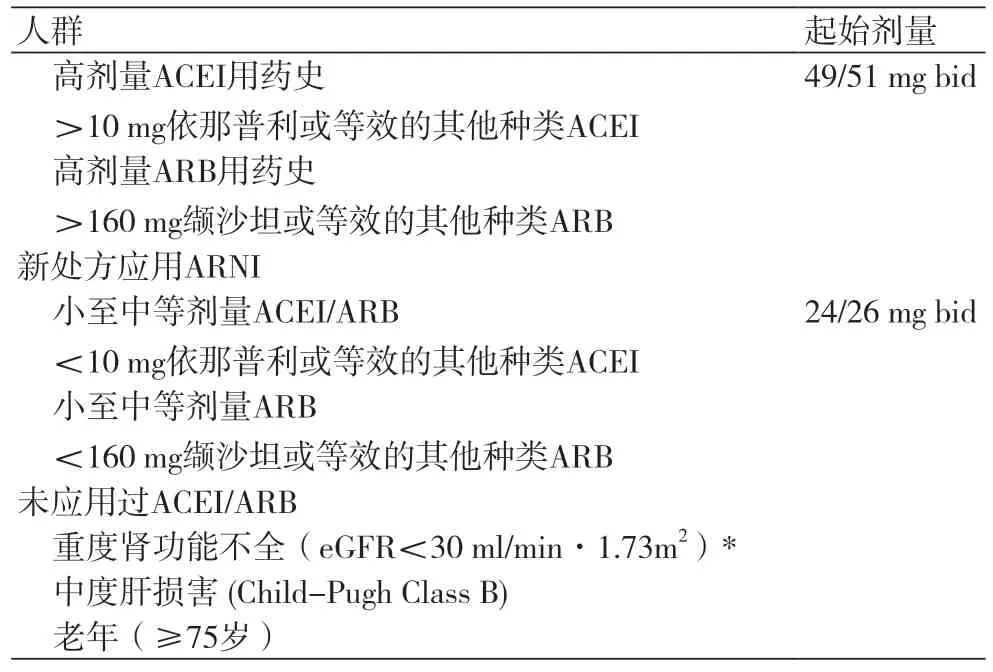
表3 特殊人群沙库巴曲/缬沙坦使用剂量调整
伊伐布雷定多作为仍维持窦性心律的慢性HFrEF患者心率控制的辅助治疗。SHIFT研究[9]发现稳定的慢性NYHA心功能Ⅱ~Ⅳ级的HFrEF患者GDMT中加用伊伐布雷定可明显降低HF住院率,特别是存在BB的禁忌症或BB用量≤GDMT中目标剂量的50%及研究初始时心率≥77 次/min的HF患者获益更为明显。特别需要强调的是,伊伐布雷定仅适用于主要仍维持窦性心律的患者,而不适用于持续性或慢性房颤患者、100%房性起搏或不稳定患者。阵发性房颤病史不是伊伐布雷定的禁忌症;在SHIFT研究中,近10%的患者有阵发性房颤的病史,但窦性心律应至少占40%。从安全的角度来看,依伐布雷定治疗的患者出现心动过缓和一过性视力模糊的几率更高。
在2016年ACC/AHA/HFSA心衰指南更新中,伊伐布雷定被推荐用于降低已经接受GDMT(包括最大耐受剂量的β受体阻滞剂),以及仍维持窦性心律伴静息心率≥70 次/min的HFrEF(LVEF≤35%)患者住院率(图2~3,表1~2,表5),(Ⅱa,B-R)。伊伐布雷定的禁忌症见表4。
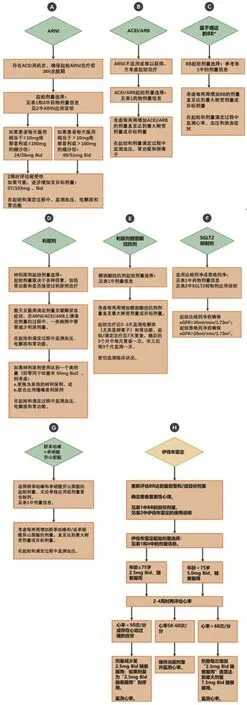
图2 GDMT指导下的药物治疗推荐

表4 沙库巴曲/缬沙坦、伊伐布雷定和SGLT2抑制剂的禁忌症和注意事项
1.5 SGLT2抑制剂2020 ACC《降低2型糖尿病患者心血管风险的新型疗法决策路径专家共识》中,已经推荐应用SGLT2抑制剂降低2型糖尿病患者的一般心血管事件风险,但未特别关注SGLT2抑制剂在HFrEF的治疗作用。
对于HFrEF患者中,目前证据表明无论是否存在糖尿病,SGLT2抑制剂是一种有效的治疗方法,可降低主要事件(如住院或死亡)的风险。HFrEF从SGLT2抑制剂获益的机制目前仍不明确,可能与SGLT2抑制剂渗透性利尿和利钠、降低动脉压和僵硬度及促进心肌利用酮体代谢等药理作用有关,进而减少了心脏应激/损伤的前负荷和后负荷顿抑,减少了肥厚和纤维化,而这些对改善心肌重塑有所帮助。
DAPA-HF研究[10]通过对4744例患者干预发现,无论是否存在2型糖尿病,相较于安慰剂,达格列净可减少心血管原因所致的HF恶化或死亡。此外,达格列净显著降低复合终点事件中的每个单项指标,因首次心功能恶化(因心衰住院/紧急心衰就诊)的风险降低30%及心血管死亡风险下降18%。DEFINE-HF研究[11]表明,无论患者是否存在糖尿病,达格列净改善了HFrEF患者的临床状态或BNP浓度。EMPEROR-Reduced研究通过对3710例患者进行研究,发现与安慰剂相比,无论患者是否存在糖尿病,恩格列净可显著降低成人心血管死亡的复合终点事件或HF住院率(19.4%vs. 24.7%,HR=0.75;95%CI:0.65~0.86),该试验亦证实恩格列净可以延缓eGFR下降的速度。随后有关DAPA-HF和ENPEROR-Reduced试验的Meta分析[12]表明达格列净和恩格列净降低因HF住院的效果是一致的,两药均可减少全因死亡和心血管死亡并改善肾脏事件发生。
SGLT2抑制剂的使用剂量见表1,禁忌症和注意事项见表4。DAPA-HF研究中未纳入eGFR<30 ml/min·1.73m2的患者,然而达格列净已经被批准用于重度肾功能不全(eGFR<30 ml/min·1.73m2)患者。EMPEROR-Reduced研究则将纳入标准放宽至eGFR 20 ml/min·1.73m2。专家组认为eGFR低于上述数值的患者中,SGLT2抑制剂促进尿糖排泄的作用可能会被削弱;这些最近研究中,重度肾功能障碍的患者应用SGLT2抑制剂治疗HFrEF的获益尚不清楚。对于eGFR小于上述重要研究的纳入标准的患者应用SGLT2抑制剂时,应谨慎使用,特别是SGLT2抑制剂在使用的第一年与肾功能轻度恶化相关。
1.6 HFrEF治疗中药物起始和滴定的推荐流程图1~2描述了基于循证的HFrEF患者启动和滴定治疗的策略。如前文所述,诊断为HF后每2周调整一次治疗方法,部分患者可能会耐受更快速的GDMT滴定。建议临床医生在患者最初诊断为心衰后的3~6个月内实现最佳的GDMT(但并不适用于所有患者)。GDMT应继续滴定上调药物剂量,直至最大耐受或目标剂量。随访期间,应频繁地重新评估患者的临床状况、血压、肾功能和电解质。
在GDMT达到目标剂量(或最大耐受剂量)后3~6个月应重新评估心室功能,以确定是否需要器械治疗,如植入式转复除颤器和心脏再同步化治疗。对于猝死风险较高的患者(如缺血性心肌病、LVEF<30%、有心室异位起搏的证据),随访影像学时间应更短(如3个月),而对于猝死风险更低的患者,随访时间可能较长(如6个月)。对于已经接受器械治疗的患者,影像学复查可以间隔更久。
1.7 严重二尖瓣反流(MR)和经皮导管二尖瓣修复术应用重度原发性慢性MR导致的HFrEF建议选择外科手术治疗。对于重度慢性功能性MR的治疗仍存在争议。在应用经皮导管修复前应包含对GDMT的优化和诊疗团队的决策评估。
2018年,两项经皮二尖瓣修复的大型随机临床试验—MITRA-FR研究[13]和COAPT研究[14]结果公布,但遗憾的是未得出一致结论。MITRA-FR研究显示经皮二尖瓣修复未能使重度功能性/继发性MR的HF患者获益;COAPT研究发现最大耐受剂量GDMT和器械治疗联合可降低3至4+级MR伴HF症状患者的死亡率和住院率。
MITRA-FR和COAPT研究间存在差异,最关键的区别在于COAPT要求在接受经皮二尖瓣修复治疗前应接受最佳GDMT。在COAPT研究中,在接受导管治疗前,90%受试者接受了BB,70%接受ARNI/ACEI/ARB,以及50%接受了醛固酮拮抗剂。最佳GDMT可逆转心脏重构,减少左室容积,改善功能性MR;因此转诊前进一步优化GDMT对准备接受导管治疗的重度MR患者是至关重要的,以确保患者尽可能从最佳GDMT和经皮二尖瓣修复术的联合应用中获益。
2 HFrEF合并新冠病毒(COVID-19)感染的治疗推荐
COVID-19的流行病学研究显示,感染COVID-19的患者若存在基础心血管疾病(包括HF)常导致更差的临床结局[15]。目前新的研究已经证实在HFrEF患者中,肾素-血管紧张素醛固酮系统抑制与感染风险或疾病严重程度无关,只要血流动力学耐受,即使存在COVID-19感染的情况下,也应继续应用ARNI/ACEI/ARB。
应该指出的是,新的共识目的是为HFrEF治疗决策提供一个框架,在应用时不可替代临床医生的判断。新版的专家共识在HFrEF的药物治疗推荐中较2017版共识做了较大的更新,基于最新的循证医学证据ARNI和SGLT2抑制剂受到专家组的推荐,并对COVID19感染的HFrEF患者可否应用ARNI/ACEI/ARB作出了解答,但仍存在争议,需未来更多临床试验去解决。
