超重直肠癌患者NOSES手术可行性的影响因素分析
2021-07-21刘孟承黄贲任志鹏冷株赟高玮朱哲韩俊毅周主青傅传刚
刘孟承 黄贲 任志鹏 冷株赟 高玮 朱哲 韩俊毅 周主青 傅传刚
腹腔镜微创手术已经成为外科手术发展的总体趋势和目标[1-2]。近年来3D腹腔镜及机器人等微创外科技术快速发展,凭借其在手术视野、手术操作精准度等方面的优势[3-4],经自然腔道取标本手术(natural orifice specimen extraction surgery,NOSES)应运而生。NOSES手术凭借其更好的美容效果、更短的住院时间、更少的切口感染风险以及消除切口相关疼痛等优势,已经被越来越多的医生和患者所接受。目前已有许多文献就直肠癌NOSES手术的短期并发症,长期预后和手术方式及其相关技巧进行了研究与探讨,但直肠癌NOSES手术可行性影响因素的相关研究较少,尚缺乏明确标准[5-7]。
《中国成人超重和肥胖症预防与控制指南》定义成人BMI在24~28 kg/m2为超重,BMI≥28 kg/m2为肥胖[8]。肥胖是我国NOSES手术专家共识提出的相对禁忌证,而对于非肥胖患者,超重同样影响NOSES手术可行性。超重患者常伴有内脏肥胖,导致直肠癌手术标本肥大,从而增加经自然腔道取标本的难度。我国NOSES联盟对79家医院718例结直肠肿瘤NOSES回顾性研究的结果显示,体重正常及偏瘦患者占非肥胖患者总数的74%,而超重患者仅占26%[9]。本课题组先前的研究也证实对于非肥胖患者,BMI增高是直肠癌NOSES手术的独立危险因素(P=0.006)[10]。然而目前缺乏针对超重直肠癌患者NOSES手术的独立研究,本研究旨在分析超重直肠癌患者的临床资料和影像学测量结果,探讨其NOSES手术可行性的影响因素。
资料与方法
一、一般资料
本研究采用回顾性病例对照的研究方法,将上海市东方医院胃肠肛肠外科2017年1月至2019年12月成功行切除拖出式NOSES手术和未成功行NOSES手术的超重直肠癌患者纳入研究。纳入标准:(1)术前24 kg/m2≤BMI<28 kg/m2(中国标准[8]);(2)术前盆腔 MRI评估肿瘤≤7 cm;(3)ASA评分不高于3级;(4)肿瘤距齿状线至少2 cm。排除标准:(1)伴有急性肠梗阻或穿孔;(2)存在直肠肛门狭窄;(3)接受过新辅助放化疗。根据上述标准,共计277例超重直肠癌患者纳入本研究,其中成功行切除拖出式NOSES手术63例,未成功行NOSES手术214例。纳入研究的患者均知情同意,并由经验丰富的结直肠专科医师完成手术。本研究经上海市东方医院伦理委员会批准[EC.D(BG).016.02.1]。
二、手术方法
本研究纳入病例采用经肛门切除拖出式NOSES手术。常规置入Trocar。游离结扎动、静脉,并清扫周围脂肪淋巴组织,显露并保护输尿管。锐性分离肠系膜至肿块下缘2 cm~4 cm处,裸化肠管,并以丝带结扎该处肠腔,后予直线切割关闭器切断肿瘤近端肠管。扩肛至四指,经肛门以洗必泰冲洗结扎远端肠腔,于结扎处远端1 cm左右切断肠腔。经右下腹Trocar送入无菌标本保护套,以有齿Kock钳将保护套经直肠拖出肛门,经保护套内将抵钉座送入腹腔。会阴组医生以长钳经标本保护套将切除的结肠拖出,同时移除保护套。对于比较肥大的标本,可通过充分扩肛、适当使用润滑剂和麻醉肌松药、利用辅助工具等方法提高标本取出的成功率。使用切割闭合器(双吻合器法)或者荷包缝合(单吻合器法)关闭远端直肠残端[11]。将抵钉座固定于近侧结肠残端,肛门置入圆形吻合器完成吻合(图1)。若术中判断不适合采用NOSES手术或尝试切除拖出式NOSES手术失败,则采取腹部正中小切口取出标本。

图1 直肠癌经肛门取出标本手术过程。1A:置入标本保护套,1B:置入钉砧,1C:经肛门取出标本,1D:闭合器关闭远端肠腔,1E:吻合器抵钉座固定于结肠末端,1F:完成肠管端-端吻合
三、观察指标
纳入研究的临床资料包括:性别、年龄、BMI、既往腹部手术史、手术方式、肿瘤距肛缘距离、肿瘤梗阻(定义为肠镜无法通过肿瘤检查近侧肠管)、肿瘤TNM分期、影像学肿瘤最大直径、直肠系膜前后径厚度(mesorectum width in the anteroposterior dimension,AP)和左右径厚度(mesorectum width from the left to right direction,LR)等(图2)。其中AP定义为在肿瘤最大水平矢状面上直肠系膜最前端和最后端之间的距离,LR定义为在肿瘤最大水平冠状面上直肠系膜最左端和最右端之间的距离。BMI选择患者入院第一天记录的数值。术后观察记录患者并发症发生情况。

图2 盆腔MRI测量直肠系膜影像图(AP表示直肠系膜前后径厚度,LR表示直肠系膜左右径厚度)
四、统计学方法
采用SPSS 25.0统计软件进行汇总分析。计数资料采用卡方检验或Fisher精确检验进行单因素分析,确定有意义的变量,纳入多因素logistics回归分析,确认影响NOSES手术成功的临床因素。P<0.05被认为差异有统计学意义。
结 果
一、超重患者NOSES手术可行性影响因素
本研究共纳入了277例超重直肠癌患者,其临床资料见表1。其中未成功行NOSES手术214例(77.3%),成功行NOSES手术63例(22.7%),男性204例(73.6%),女性73例(26.4%)。单因素分析显示,女性(χ2=4.332,P=0.037),无肿瘤梗阻(χ2=9.421,P=0.002),肿瘤距肛缘距离<5.0 cm(χ2=23.099,P<0.001),最大肿瘤直径≤5.0 cm(χ2=20.299,P<0.001),AP ≤6.0 cm(χ2=31.359,P<0.001)以及LR≤7.0 cm(χ2=5.754,P=0.016)与NOSES手术成功有关;年龄(χ2=0.392,P=0.531)和既往腹部手术史(χ2=1.041,P=0.308)等与NOSES手术成功与否无关。病理报告结果显示相对于未成功行NOSES手术患者,成功行NOSES手术患者的TNM分期更早(χ2=8.383,P=0.015)。多因素logistics回归分析显示,最大肿瘤直径≤5.0 cm(OR=13.73,95%CI:1.81~104.18,P=0.011),肿瘤距肛缘距离<5.0 cm(OR=8.23,95%CI:2.20~30.81,P=0.002),直肠系膜前后径厚度≤6.0 cm(OR=3.79,95%CI:1.87~7.66,P<0.001)是超重直肠癌患者NOSES手术成功的独立保护因素(表2)。
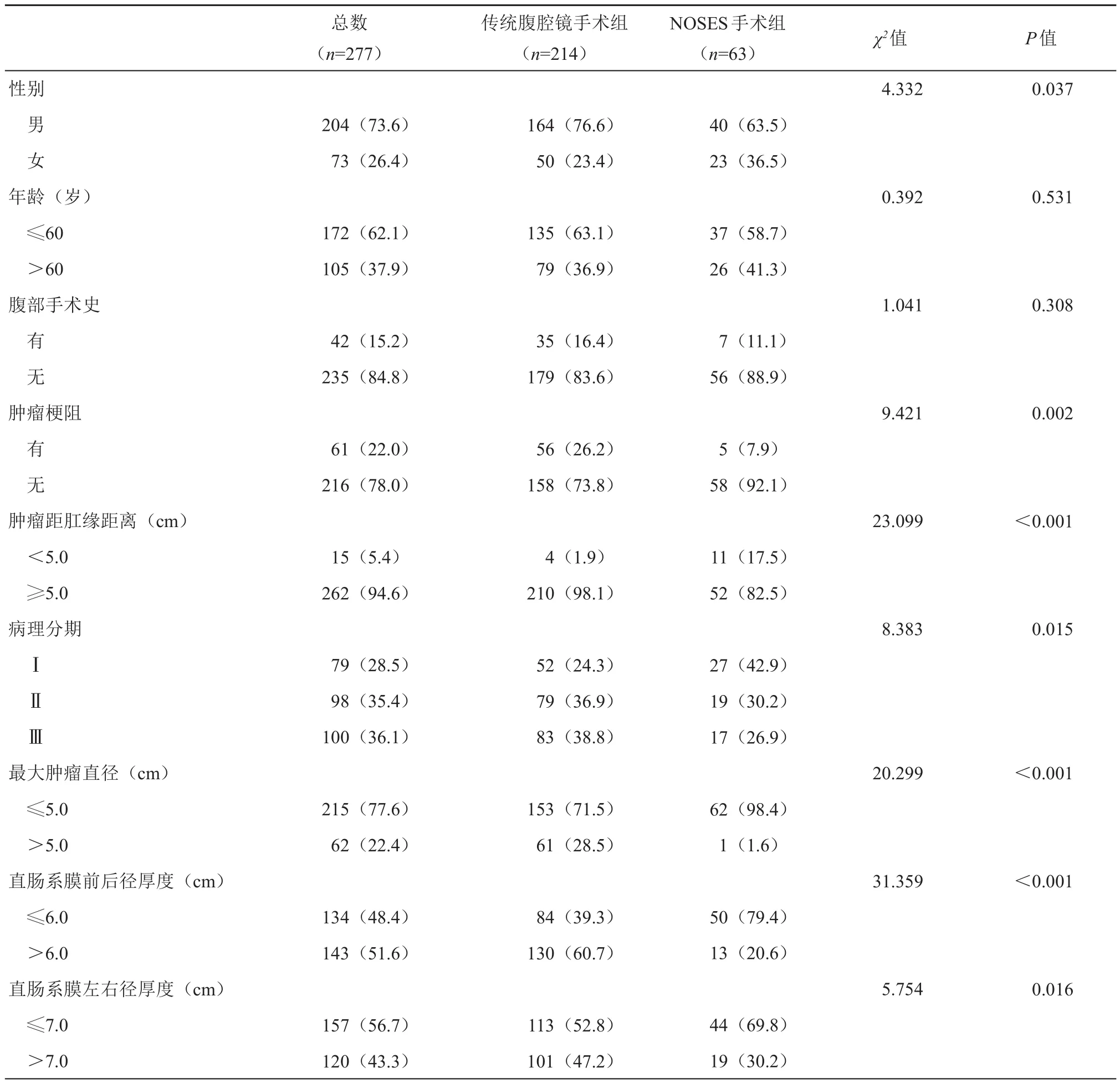
表1 传统腹腔镜手术组与NOSES手术组超重直肠癌患者基线资料的比较[例(%)]

表2 超重直肠癌患者经直肠取标本成功与否的多因素分析
二、传统腹腔镜手术组与NOSES手术组患者并发症情况比较
NOSES手术组和传统腹腔镜手术组的吻合口漏(P=0.743)、腹腔内脓肿(P=0.660)、肠梗阻(P=0.622)、吻合口出血(P=0.540)、泌尿系统感染(P=0.319)和肺部感染(P=0.430)等并发症率差异无统计学意义(表3)。
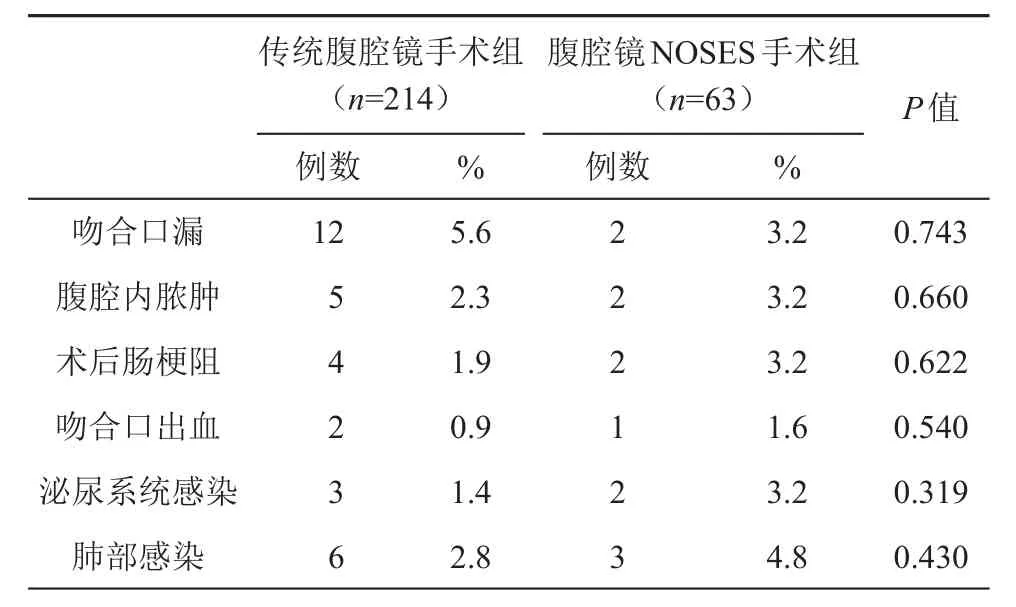
表3 传统腹腔镜手术组与NOSES手术组患者并发症情况比较
讨 论
Zhang等[12]对我国44万成年人营养状态的研究显示,我国超重人口约占总人口的28.1%,非超重人群约占总人口的66.7%,超重在中国成年人中非常普遍,超重患者的治疗已成为中国的公共卫生重点之一。众所周知,腹腔镜微创手术具有加速高BMI患者术后康复和减少术后并发症的显著优势。然而,患者BMI增高常伴有内脏肥胖,进而导致手术标本肥大,因此高BMI患者常需要较大的腹部切口取出标本[13],使腹腔镜手术无法完全发挥手术切口小的微创优势。根据患者肿瘤大小、直肠系膜厚度、肿瘤位置等因素采取NOSES手术可以弥补这一不足,将微创手术的优势最大化,其相较于传统腹腔镜手术具有疼痛更轻、美容效果更好、胃肠功能恢复更快、住院时间更短等优势。中国医师协会结直肠肿瘤专业委员会NOSES专委会撰写的结直肠肿瘤NOSES手术专家共识提出,NOSES手术的相对禁忌证包括肿瘤局部病期较晚、病灶较大、肥胖患者等。目前大部分NOSES相关研究已将肥胖患者排除在外,而在非肥胖人群中,超重和非超重的直肠癌患者NOSES手术可行性和难度存在显著差异。本课题组前期研究表明,NOSES手术可行性由多个临床因素共同决定[9]。对于超重直肠癌患者,我们的研究结果提示肿瘤大小、肿瘤位置、直肠系膜厚度是影响其可行性的重要因素。
肿瘤大小是影响经肛门NOSES手术可行性的重要因素。既往文献报道,作为直肠癌经肛门NOSES手术研究的纳入标准,肿瘤的大小常被限制在5.0 cm~6.5 cm以内[6-7]。如果研究者通过将硬质工具置入肛管取出标本,则肿瘤大小的纳入标准会进一步缩小[14-15]。肿瘤大小显然不是影响NOSES手术可行性的唯一肿瘤因素,特定的肿瘤三维结构和较低的肿瘤硬度可以使部分较大肿瘤标本经肛门顺利取出。NOSES手术最适合在低位直肠癌病例中开展,这与肛门具有良好扩张性有关,直肠癌taTME手术中经肛门标本取出的高成功率也证明了这一观点。而在高位直肠癌患者手术中,由于直肠残端长度较长,直肠肠腔扩张度有限,经肛门标本取出难度大大增加。Karagul等[6]研究报道直肠癌NOSES手术成功率为96.7%,而结肠癌的成功率为54.5%,相对于直肠癌病例,结肠癌的NOSES手术失败率增加13.7倍。Izquierdo等[7]研究者的临床经验提示,靠近齿状线的低位直肠癌几乎全部可以完成NOSES手术。肥厚的直肠系膜会增加标本体积,从而增加经肛门标本取出的难度。BMI可以在一定程度上反映内脏肥胖程度,但两者并不完全一致,高BMI患者根据腰臀比(waist-hip ratio,WHR)和腰围(waist circumference,WC)可进一步分为中心型肥胖(腹型肥胖)和周围型肥胖(四肢肥胖)[16-17],其中前者更难完成NOSES手术。本研究纳入病例虽均为超重患者,但其直肠系膜厚度存在个体差异。因此我们需要通过术前MRI检查评估其直肠系膜肥厚程度。Torkzad等[18-19]对成年患者盆腔MRI横截面上直肠系膜影像学参数进行测量,研究结果提示直肠系膜前后径厚度(AP)和左右径厚度(LR)与直肠系膜体积的相关性最高。本研究结果提示,较大的直肠系膜前后径厚度(AP≥6.0 cm)会增加经肛门标本取出的难度。
本中心在NOSES手术的实践过程中,已形成规范化的手术操作流程,不同患者均应用相同的腹腔镜平台、手术器械和手术步骤完成手术。NOSES手术对术者腹腔镜操作熟练度和配合度要求较高,本中心的NOSES手术均由4位高年资教授主刀完成,从而避免人为因素导致拖出失败。本研究也存在一些局限性:首先,本课题为单中心回顾性研究,由此确认的影响超重直肠癌患者NOSES手术可行性的临床因素缺乏其他中心临床数据的检验,本课题的结论需要多中心的前瞻性临床研究进行验证;其次,骨盆结构是可能影响NOSES手术可行性的临床因素。男性骨盆通常窄而深,女性骨盆通常宽而浅,然而本研究结果提示性别并不是影响NOSES手术可行性的决定性因素,骨盆结构对NOSES手术可行性的影响需要后续研究进一步揭示。
综上所述,本课题结果表明最大肿瘤直径、肿瘤距肛缘距离、AP是影响超重直肠癌患者NOSES手术可行性的临床因素,术前综合评估上述因素有助于选择合适的超重直肠癌病例行NOSES手术。本课题的研究结果有助于直肠癌NOSES手术临床实验进行患者筛选,符合当前个体化诊疗的研究方向。
