环状混合痔的术式选择
2021-07-21马良欢金黑鹰王俊王灿
马良欢 金黑鹰 王俊 王灿
环状混合痔是因痔疮发展到严重阶段,多个内外痔核脱出,分界不明,绕肛管环形一圈而成,这也是其与其他痔疮的主要区别。因其临床症状较重,且常常进行性持续加重,给患者带来了极大的痛苦。环状混合痔的治疗方法以手术治疗为主,手术要求术者既要考虑最大程度地维护患者的肛门功能,又要力求恢复肛门形态、降低疾病复发率,所以手术方式的选择成为困扰肛肠科医师的一个难题。以下对环状混合痔常用的几种手术方式作以综述。
一、痔环切术(Whitehead手术)
Whitehead手术由于完全切除了肛垫,彻底解决出血、脱出症状,疗效较佳;但是手术创伤大,术后肛门狭窄和肛门失禁风险较大。Khubchandani[1]对行Whitehead手术的84例重度混合痔患者进行随访,发现6例患者出现术后早期并发症。Kenan等[2]对49例Ⅳ度混合痔患者进行了Whitehead手术,结果显示术后出现出血患者3例(6.12%)、肛门狭窄患者1例(2.04%)、尿潴留患者8例(16.33%)和暂时性肛门失禁患者1例(2.04%)。Tan等[3]对Whitehead术和LigaSure痔切除术进行了病例对照研究,收集了525例符合标准的患者,研究结果显示,Whitehead术手术时间较长,患者失血量多。Whitehead手术被认为是一种不合理的损害性手术。关于改良的Whitehead手术,Wolff等[4]对1963~1983年间556例接受改良Whitehead手术的患者进行研究,随访人数484例,发现术后早期并发症中,皮瓣分离的患者有35例(7.20%)、形成瘘或脓肿的患者有1例(0.2%)、产生肛裂或肛门皮肤溃疡的患者有4例(0.80%)、肛门狭窄患者1例(0.20%)、轻度大便失禁患者1例(0.2%);后期并发症总发生率为2.40%,包括狭窄2例(0.40%)、轻度大便失禁3例(0.60%)、切口不愈合2例(0.40%)、肛裂2例(0.40%)、形成瘘或脓肿3例(0.60%)。Whitehead术因其术后并发症发生率高,严重影响患者生活质量,现已基本弃用,但临床上有部分患者仍在受该术式并发症的影响。
二、外剥内扎术(Milligan-Morgan术)
Milligan-Morgan手术(M-M术)可以切除大部分的痔核和外痔皮赘,从而解决出血和脱垂的症状,临床并发症较少,但是会残留一部分肛门部皮赘和内痔痔核组织,患者满意度较低。Medina-Gallardo等[5]对117例混合痔患者研究分析M-M术术后疼痛的问题,结果发现,随着更多的肛垫被清除,阿片类药物的需求量也随之增加,对于23例接受了M-M术合并内外侧括约肌切开术的患者,阿片类药物的使用也没有显著差异。Bhatti等[6]对Ferguson痔切除术(closed haemorrhoidectomy,CH)、M-M术治疗痔病的结果进行Meta分析,纳入了11个随机对照试验,共1 326例患者,结果显示两组在住院时间、术后并发症、痔疮复发率、手术部位感染率等方面差异均无统计学意义,但MM组术后疼痛较重,且术后出血风险高,伤口愈合慢。Genova等[7]在经肛门痔去动脉化(transanal hemorrhoidal dearterialization,THD)与M-M术的随机对照研究中,纳入病例87例,结果显示,MM术治疗Ⅲ~Ⅳ级痔,术后疼痛发生率高,患者恢复工作、活动和社会生活的速度慢。M-M术术后的疼痛问题也是患者满意度低的主要原因之一。彭澎等[8]对M-M术治疗的300例混合痔患者进行临床观察,发现全部患者被治愈,但术后发生尿潴留的有30例,疼痛的有120例,大便带血的有4例,排便困难的有30例,创缘皮瓣轻度水肿的有45例,随访半年以上患者出血、肿痛、痔核脱出等症状消失,均未发生肛门失禁、黏膜脱垂、肛门狭窄等并发症。尽管M-M术疗效肯定,但是术后皮赘残留,影响了患者的感受度,笔者常常在外剥内扎3~4个主要痔核的基础上,剥离残余痔核下痔组织,然后在残余的痔上黏膜处进行套扎,达到了较为理想的疗效(图1)。
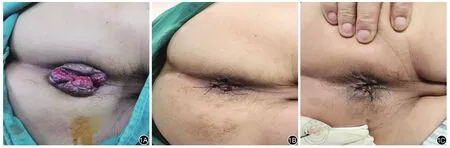
图1 外剥內扎术。1A:术前,1B:术后,1C:术后第3天
三、痔上黏膜环切术(procedure for prolapse and hemorrhoids,PPH)
PPH术式上提了肛垫,尽可能保留了肛门功能,但是由于没有处理外痔,因此仍然有部分外痔残留,影响患者满意度;而且PPH手术切除范围大,手术并发症多,远期疗效较差。吕广卫[9]回顾性分析了PPH术治疗的285例患者的疗效,其中吻合口水肿血肿疼痛18例,吻合口狭窄16例,形成黏膜下脓肿2例,出现大便频繁者16例,效果不佳者6例,随访1~3年,术后症状改善满意者93.60%。Brusciano等[10]在一项多中心的研究中报道,PPH术后有11%的患者需要再手术。意大利学者Mattana等[11]进行PPH与M-M手术的对照研究,共100例Ⅳ度内痔患者,分别经54个月和92个月的长期随访,结论为PPH在消除症状及复发等方面的效果均逊于后者。加拿大学者Jayaraman等[12]进行多中心随机研究,认为PPH术后患者疼痛明显减轻,但与传统手术切除法治疗内痔相比,PPH术后痔疮复发率高。王东等[13]研究认为,对于Ⅳ度内痔患者,PPH术目前尚不能完全取代传统痔切除术。廖健南等[14]对576例患者研究分析PPH术疗效的影响因素,其中因大面积钉合不全及切割不全发生术中大出血的患者各1例,尿潴留184例(31.90%),肛门疼痛357例(62%),因术后大出血再次行手术止血3例,痔核回缩满意者仅占93.50%;对484例患者随访1~4年,术后症状改善满意者占94.30%;此外有2例患者误诊,4例因血栓外痔行血栓外痔切除术。吻合口出血是PPH最常见的一个术中并发症,Beattie等[15]报告为39%;任东林[16]总结临床500例PPH术治疗的患者资料,发现90%以上的病例都有不同程度的出血,1处出血占10%,2处出血占29%,3处出血占60%,其中尤以截石位11点方向最多见,其次为3点及7点。PPH术是一种治疗痔病的创新术式,手术有一定的并发症,特别是直肠狭窄、直肠阴道瘘等并发症的发生,对患者的生活质量影响巨大,建议慎重使用。
四、选择性痔上黏膜切除术(tissue-selecting therapystapler,TST)
TST术式上提了部分肛垫,近期疗效尚可,远期疗效尚无法评估。Hosseini等[17]通过研究TST术对肛管直肠功能的影响,评价其安全性,随访了51名手术患者,肛门直肠测压术前和术后3个月差异无统计学意义,表明TST术是安全的。Zhang等[18]对PPH、M-M和TST治疗Ⅲ级和Ⅳ级痔疮的研究进行Meta分析,确定了22个随机对照试验,共纳入3 511例患者,结果显示,TST组的尿潴留发生率、大便失禁发生率和肛门狭窄发生率均低于PPH组和M-M组。TST术是在疼痛不敏感的区域进行的,可以明显减轻术后疼痛。Ruan等[19]对环状混合痔患者进行TST和PPH手术的对比研究,发现TST组与PPH组的治愈率差异无统计学意义(96.50%vs.95.40%),但TST组手术时间及术后住院时间明显缩短[(20.60±4.70)min vs.(26.40±6.30)min,(2.90±0.50)d vs.(3.50±0.70)d;均P<0.05],而且TST组术后疼痛、出血、肛门紧迫感、尿潴留的发生率均明显低于PPH组(P<0.01),提出TST术后恢复快,并发症少,可作为环状混合痔的理想术式。Wang等[20]选取两组患者各240例,发现TST组与M-M组总有效率差异无统计学意义,但TST组术后12 h VAS评分明显低于M-M组(P=0.00),术后随访1年,TST组大便失禁、排便困难、顽固性疼痛的发生率也明显低于M-M组。TST术短期疗效确切,但长期疗效方面尚有争议。Ommer等[21]对行TST术的患者进行了6年的随访,其中满意或非常满意的有195例(87.10%)、中度满意的有19例(8.50%)、不满意的有10例(4.50%);术前肛门脱垂、出血、黏液分泌、烧灼感、瘙痒等症状完全缓解的人数分别为179例(80.60%)、172例 (77.50%)、 139例 (85.30%)、 139例(78.50%)、115例(75.50%);接受局部再治疗(软膏、栓剂、硬化治疗)的患者有48例(21.40%),需要再次手术切除残留或新长出的痔核有8例(3.60%),总结为TST术治疗痔疮症状复发的再手术率较低,可以获得较高的患者满意度。然而Schneider等[22]对TST术治疗的Ⅲ级痔疮患者进行随访后发现,140名被随访患者中,至少出现出血或脱垂症状中的一种的患者占47.40%,术后10年以上出血或脱垂症状复发的患者占47.30%,15.20%的患者需要再次手术治疗。Tjandra等[23]对1 918例痔疮患者进行了长达62个月的回顾性病例对照研究,发现TST的手术时间、住院时间均少于常规的一些痔疮手术,如M-M术、Ferguson闭合术等,术后VAS评分和止痛需求也明显低于常规手术,患者恢复正常活动的时间更早,创面愈合更好(优势比0.10,P=0.0006),患者满意度也明显高于常规术式(优势比2.33,P=0.003),分别在术后半年内和一年以上进行随访,发现痔疮的复发率在早期(少于6个月;TST vs.常规:24.80%vs.31.70%;P=0.08)和晚期(1年或以上;TST与常规:25.30%vs.18.70%;P=0.07)的差异均无统计学意义,结论认为TST术安全、短期疗效很好,但长期效果和一些常规术式相当。Gravié等[24]研究对比了TST术与M-M术的长期疗效,纳入研究对象134例,分别在术前、术后6周、1年和术后2年以上接受临床评估,发现TST组患者术后疼痛和不适感较轻,前3天总镇痛需求低[根据世界卫生组织(WHO)Ⅱ类镇痛药(P=0.002);Ⅲ类(P=0.066)],TST组住院时间明显缩短(P<0.001),1年后,两组症状的缓解无差异,2年后,两组并发症的总发生率相同,尤其是M-M组的粪瘤(P=0.003)和TST组的外痔血栓形成(P=0.006),认为TST术后疼痛轻,但在术后复发率方面与常规一些手术区别不大。TST术治疗环状混合痔的手术安全性高、并发症发生率低、术后恢复快、患者满意度高,然而作为一种新的治疗手段,目前在国内外开展不多,尚缺乏多中心、大样本、随机对照前瞻性的研究。
五、自动痔疮套扎术(Ruiyun procedure for hemorrhoids,RPH)
RPH手术将胶圈套扎应用于环状混合痔的治疗,由于其保留了肛垫,有效避免了切除肛垫的并发症,但是远期疗效尚不确切。陈国盛等[25]对68例Ⅰ至Ⅳ期内痔患者进行研究分析RPH的临床疗效,结果为手术时间平均8 min,其中29例Ⅰ、Ⅱ度内痔患者治愈率100%,39例Ⅲ、Ⅳ度内痔患者治愈率82.10%,总治愈率为89.70%,总有效率为100%,随访3~12个月,无明显不良并发症发生。苏亮等[26]对RPH与PPH治疗混合痔进行Meta分析,纳入病例2 519例,结果为RPH有效率更高[RR=1.02,95%CI(1.01~1.03),P=0.0002]、住院时间更短[MD=−0.89,95%CI(−1.48~−0.29),P=0.003];在术后并发症方面,RPH组尿潴留[RR=0.25,95%CI(0.16~0.38), P<0.00001]、 出 血 [RR=0.19,95%CI(0.11~0.34),P<0.00001]、肛门直肠 狭 窄 [RR=0.15, 95%CI (0.06~0.37) ,P<0.0001]等风险更低,结果表明RPH在提高有效率、缩短住院时间,以及减少术后尿潴留、出血、肛门直肠狭窄发生等方面比PPH具有明显优势。尹玉锑等[27]对采用内痔RPH术加外痔切除术治疗的139例混合痔患者(治疗组)与同期单纯采用外剥内扎术治疗的129例混合痔患者(对照组)的疗效进行回顾对比分析,结果发现治疗组治愈率(91.40%,127/139)明显高于对照组(85.30%,110/129)(P<0.05),治疗组手术时间、创面愈合时间、术后肛门疼痛持续时间和便血消退时间均明显短于对照组(P<0.05),表明内痔RPH加外痔切除术治疗混合痔的治愈率高,而且操作简便、患者痛苦小,是一种理想术式。RPH与其他手术相结合治疗环状混合痔的方式,可以弥补单一手术的缺陷,提高治疗效果,但长期临床结果值得进一步探索。RPH术的研究尚有一定局限性,仍需要更多高质量的临床试验提供更加可靠的循证医学证据。
目前治疗环状混合痔的方法均存在一定的不足,因此需要根据患者的具体情况选择最佳手术方案。伴随现代生物科技的进步与手术器械的创新,众多学者对痔的病因、发生机制及肛管直肠解剖结构研究的深入,环状混合痔手术治疗的方法越来越多样,寻求一种既可以彻底消除病症,减少术后并发症,又能最大限度地保护肛门功能,减少对肛管解剖结构损伤的手术方式,是每一位肛肠医生不懈追求的目标。
