锁扣带袢钛板在下胫腓联合损伤中的应用及疗效分析
2021-07-21徐小彬王逸群朱玮麻文谦
徐小彬 王逸群 朱玮 麻文谦
(上海交通大学医学院附属松江医院骨科,上海 201600)
近年来,随着社会发展和交通工具的应用越来越多,踝关节骨折的发生率越来越高,踝关节骨折常伴有下胫腓联合损伤的发生,约占急性踝关节损伤的10%左右,下胫腓联合损伤常见于50%的Weber B型踝关节骨折、所有的Weber C型踝关节骨折及Maisonneuve 损伤[1],也可单独发生。完整的下胫腓联合是维持踝关节稳定的重要结构[2],由于误诊或治疗不当,会造成踝关节的不稳定、持续性的疼痛及创伤性关节炎,严重影响踝关节功能[3];所以获得下胫腓联合稳定固定对手术治疗伴有下胫腓联合损伤的踝关节骨折非常重要[4];经联合螺钉固定被认为是治疗下胫腓联合损伤的“金标准”,然而,螺钉松动、断裂、再次手术及早期内固定取出后的复位丢失是螺钉固定的常见缺陷[5]。近年来,采用TightRope锁扣带袢钛板固定成为一种新的治疗方式。研究表明和螺钉相比TightRope 固定有相当或更好的结果,并且有更低的下胫腓联合复位不良率[6,7],并且可以避免内固定取出,再脱位风险低和可以早期功能康复等[7]。笔者自2016年来开展TightRope治疗伴有下胫腓联合损伤的踝关节骨折及Maisonneuve 损伤32 例,疗效满意,稳定有效,报告如下。
1 资料与方法
1.1 一般资料
选择2016 年2 月至2019 年9 月我院治疗的踝关节骨折患者,初诊时常规拍摄踝关节正侧位,入院后常规行CT检查,必要时MRI检查。按照Harper[8]的下胫腓联合损失测量标准:胫骨远端关节面上l cm水平测量胫腓间隙在前后位X线片上≥6 mm、胫腓重叠小于腓骨宽度的42%、踝关节面下1 cm 处的内侧间隙≥4 mm时,提示下胫腓损伤,结果共有40例伴有下胫腓联合损伤的患者采用本技术治疗;对于合并有其他部位骨折、踝关节骨关节炎、骨质疏松及陈旧性下胫腓联合损伤的患者则排除在外,最终共有32 例患者纳入本研究,其中男26 例,女6 例,年龄18~56 岁,平均(36.6±10.6)岁;其中交通事故20 例,扭伤6 例,运动伤4 例,坠落伤2 例;从受伤到手术的时间为3~13 d,平均(6.3±2.3)d。按照Danis-Weber 分型,B 型20例,C型10例,Maisonneuve 2例。全部患者随访9~18个月,平均(12.4±2.0)个月。本研究获得医院伦理委员会批准,患者均签署知情同意书。
1.2 TightRope装置介绍
采用的TightRope 装置是由美国Arthrex 公司提供的套装,包括蓝色的环状5 号合成纤维线、直引导针、引导线、短径3.5 mm 的椭圆形的“引导钛板”(oblique button,OB)、直径6.5 mm 的圆形的“中止钛板”(round button,RB)及直径为3.56 mm 的配套专用钻头,通过置于胫骨内侧皮质的OB和腓骨外侧皮质外的RB收紧后来达到稳定下胫腓联合(图1)。
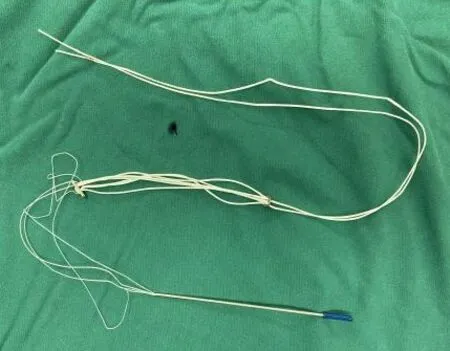
图1 TightRope装置
1.3 手术方法及术后处理
患者术前常规冰敷,抬高患肢,待肿胀缓解后手术治疗。患者在全身麻醉或腰麻后取平卧位,股骨近端使用空气止血带,常规消毒铺巾,取踝关节外侧切口,首先复位外踝骨折,采用外踝解剖锁定接骨板固定,预留好TightRope钛板位置或钉孔,顺次空心钉固定内踝骨折,内外踝固定后采用Cotton牵拉和外旋应力试验确认下胫腓联合损伤不稳。C 型臂X 线机透视下,在踝关节胫骨关节面近端2~3 cm处,由腓骨外侧平行于胫骨关节面由后外向前内成角25°~30°往胫骨打入导引针,使用自带的3.56 mm钻头钻孔至内侧皮下,使用直引导针将OB 引至胫骨内侧皮质外,复位下胫腓联合,使用大的复位钳夹持固定,踝关节背屈5°,将RB 上的自收紧线收紧,打4 个结固定;C型臂X线机透视确认内外踝及下胫腓联合复位满意,固定牢靠,大量生理盐水冲洗,缝合伤口,加压包扎。术后常规给予抗感染及消肿治疗,2周后伤口拆线。术后3 天开始踝关节被动屈伸锻炼,1 周后开始主动屈伸锻炼,3~4 周后开始部分负重,8~12 周后完全负重。
1.4 测量指标及疗效评价
术后1周,6、12个月随访时拍摄踝关节正侧位X线片,测量术前及术后1周,6个月,12个月踝关节正侧位上下胫腓联合重叠影(tibiofibular overlay,TFO),下胫腓联合间隙(the distal tibiofibular clear space,TFCS),胫距关节内间隙(medial clear space,MCS),评估骨折及下胫腓联合愈合情况,评估下胫腓联合的稳定性。所有参数由两位放射科医师测量后取平均数。测量12个月时患肢踝关节背伸跖屈范围与对侧正常踝关节的活动做比较。在术后3、6、12个月随访时应用Baird-Jackson 评分系统对疗效进行评估,优为96~100 分;良为9l~95 分;可为81~90 分;差为0~80分。
1.5 统计学方法
采用SPSS 13.0 软件进行统计分析,测量数据以均数±标准差表示,采用配对t检验对手术前后测量指标进行检验,以P<0.05为差异有统计学意义。
2 结果
2.1 手术资料
患者平均手术时间为(65.4±11.9)min;术中出血量为(20.6±6.2)ml。
2.2 手术前后影像学指标比较
术后1 周X 线片示下胫腓联合得到很好复位,TFO、TFCS、MCS 均较术前显著改善(P<0.05);术后1 周、6 个月、12 个月间TFO、TFCS、MCS 无显著变化(P>0.05);术后6 个月,12 个月时X 线片未见Tight-Rope 装置松动脱落、下胫腓联合再脱位及距骨外移现象等(表1)。
表1 手术前后X线片测量结果(,mm)
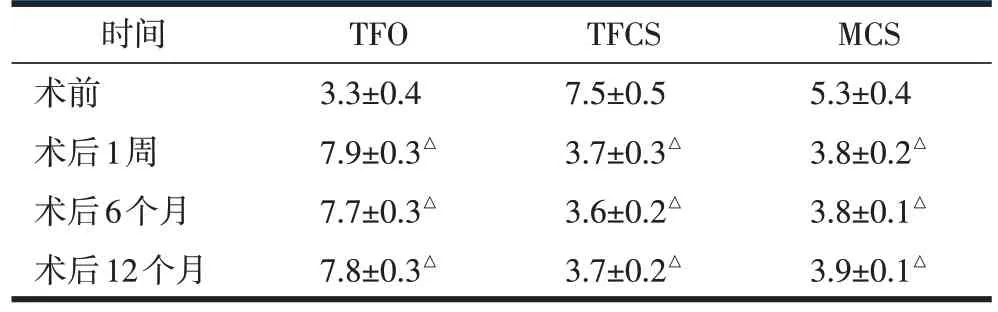
表1 手术前后X线片测量结果(,mm)
注:与术前比较,△P<0.05
2.3 手术前后踝关节活动度比较
术后12个月踝关节活动范围,患侧为77.7°±1.8°健侧为78.3°±2.9°,差异无统计学意义(P>0.05),患侧较健侧无明显下降。
2.4 Baird-Jackson功能评分
患者术后3、6、12个月Baird-Jackson功能评分分别为55.8±3.0、87.1±2.8、97.4±1.2,患者的功能持续改善,优26例,良5,可1例,优良率达96.8%。
2.5 并发症
所有患者无感染、踝关节不稳、再脱位、内固定断裂移位等并发症。3 例患者因TightRope 外侧线结刺激不适,要求取出。2 例患者残留踝关节肿胀,给予理疗及药物治疗后逐步缓解。所有患者都回到了以前的工作当中和达到以前的运动水平。
典型病例见图2。
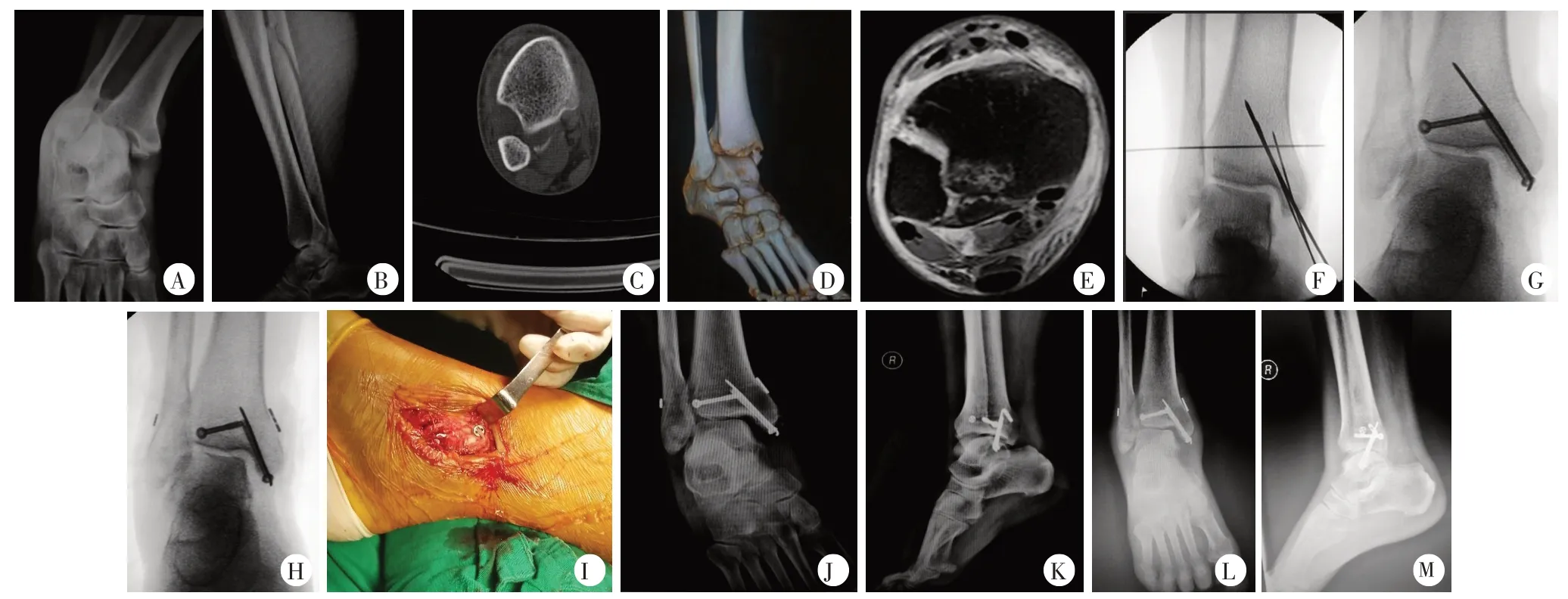
图2 患者,男,21岁,右双踝骨折,右腓骨上段骨折,下胫腓关节脱位,行右双踝骨折+下胫腓关节脱位切开复位内固定术
3 讨论
3.1 下胫腓联合的解剖及损伤机制
下胫腓联合是由腓骨下端、胫骨的腓切迹及下胫腓前韧带(anterior inferior tibiofibular ligament,AITFL)、下胫腓后韧带(posterior inferior tibiofibular ligament,PITFL)、骨间韧带(interosseous ligament,IOL)、下胫腓横韧带(transverse inferior tibiofibular ligament,TITFL)构成。AITFL起自胫骨远端外面,斜向外下止于腓骨前方,是抵抗外旋应力最强的韧带;PITFL 起自胫骨后方,止于腓骨后方隆起,韧带厚薄相对均匀,是4 条韧带中最厚的韧带;IOL 在下胫腓联合之间,位于AITFL深面,较脆弱,与AITFL和PITFL一起共同维持腓骨远端与胫骨腓切迹的正确位置;TITFL位于PITFL下方,横向外,止于腓骨关节面后侧,起到稳定并加强下胫腓关节的作用。下胫腓韧带在维持下胫腓联合稳定中,AITFL 占35%,TITFL 33%,IOL 22%,PITFL 10%,其中IOL 是胫腓联合的核心,只要骨间韧带完整,联合就稳定;任何两个韧带的断裂,包括骨间韧带,都可能导致联合不稳定[9]。下胫腓韧带连接远端胫骨和腓骨构成踝穴,在稳定下胫腓联合的解剖和踝关节正常生理活动中起关键作用,防止腓骨相对于胫骨外旋超过2°,使踝穴在踝关节从完全跖屈到背伸时增宽不超过1 mm[10]。
下胫腓联合损伤最常见的损伤机制是旋前-外旋,旋前-外翻和旋后-外旋。在踝关节背屈时施加暴力,使距骨在踝穴内外旋或外翻,根据暴力的大小发生一系列序贯性的损伤,导致一根或者多根下胫腓韧带损伤。下胫腓联合在维持踝穴解剖结构及踝关节稳定性上有重要作用;在正常活动时,踝关节需承受4倍体重的力量,胫距关节的不稳可对踝关节造成显著的压力。下胫腓联合损伤后可导致踝穴增宽,距骨侧方移位增加及踝关节外旋不稳定,踝穴增宽会导致骨关节炎和差的功能预后;距骨侧方移位1 mm 或者腓骨远端外旋3°,使胫距关节接触面减少42%,接触点压力增加36%[11];接触面积的减少及压力集中会破坏踝关节软骨及胫骨远端的骨质,从而导致慢性踝关节功能障碍及疼痛。
3.2 下胫腓联合螺钉治疗存在的问题
对于急性不稳定的下胫腓联合进行解剖复位和稳定固定是最大限度恢复踝关节的长期功能的关键[4]。踝穴的完整性依赖于腓骨的长度、腓骨在胫骨腓切迹内的精准位置和下胫腓联合的完整。下胫腓联合固定的难点是:①固定不足导致下胫腓不稳;②过度坚强固定导致关节僵硬。经下胫腓联合1~2枚皮质骨螺钉固定是最常用的固定方式,也是“金标准”。螺钉固定是刚性固定,会影响下胫腓关节的生理微动和生物力学特性,坚强的螺钉固定会消除胫腓关节活动,会导致疼痛及活动范围下降。螺钉固定无法早期负重及功能锻炼,过早负重螺钉会出现松动、断裂、不适,所以需8~12周时取出,而螺钉断裂或取出后可能导致复位丢失及再次脱位,发生率在6.6%[12]。下胫腓联合的解剖复位是预后的最重要的影响因素[4],在下胫腓固定后,有11%的患者会进展为症状性骨关节炎,下胫腓复位不良是进展为OA 的独立的危险因素[13];而螺钉固定的复位不良率达16%~52%[14]。
3.3 Tightrope治疗下胫腓联合损伤的优势
由于下胫腓联合是微动关节,和刚性固定相比,弹性固定技术更加合理[3,15,16]。理想的下胫腓固定材料的强度应足够抵抗下胫腓分离,并且允许下胫腓的生理性微动及早期负重功能锻炼。生物力学证明TightRope 的固定强度和螺钉一样[17],并且允许胫骨和腓骨之间的微动[18],从而可早期进行负重及功能锻炼。TightRope的固定和稳定依靠胫腓两侧的钛板通过纤维线加压来实现,它的固定位置采用螺钉固定的位置,避免过高引起过度加压影响踝关节活动度,或者过低影响下胫腓的愈合;TightRope 是一个动态性固定装置,允许腓骨在胫骨的腓骨切迹中自我调节,可以重建下胫腓正常或接近正常的活动,从而对围手术期的复位不良有更大的包容性[19],尤其是在承受伴有旋转的轴线压力时,它的胫距关节接触区域和压力传导更符合生理机制[20],从而能更准确复位[4],有更低的复位不良率。TightRope 不会断裂,无需取出,能够持续维持下胫腓的复位,避免了内固定取出后下胫腓的复位丢失和再脱位[7]。本研究显示患者在术后6、12 个月的TFO、TFCS、MCS 无明显改变,无复位丢失及再次脱位,显示了TightRope 良好的固定强度及固定性能。患肢的活动范围较健侧无明显差异,活动度无明显下降,患肢功能恢复良好,31 例患者达到了优良,无明显的僵硬及不适感,这与Seyhan等[21]报道的TightRope 固定比金属螺钉固定保留了更大的足背屈、跖屈范围,更符合踝关节生理特性的结论一致。TightRope 固定后可以早期功能锻炼及负重,能够更早更快的恢复活动能力,有利于患者的功能恢复。
虽然TightRope无需二次手术取出,但文献[7]报道仍有6%的内植物取出率,而外侧线结刺激是Tight-Rope取出的主要原因;本研究中有3例患者因外侧线结刺激不适而要求取出内植物,取出率为9.3%,略高于文献报道。如果仅依靠TightRope 自身收紧,不打结,减少线结的刺激,TightRope的内植物取出率可能会下降;其他并发症如蜂窝织炎、骨溶解、扣接骨板板移位、胫腓联合融合及骨髓炎等[22]在本研究中未发现。
综上,TightRope 治疗下胫腓联合损伤可有效的恢复下胫腓联合和踝关节的稳定性,允许早期功能锻炼,踝关节功能恢复良好,是一种操作简单、安全有效的手术技术。但本研究为回顾性分析,存在病例数有限,缺乏长期随访资料,因而其并发症及长期疗效有待于进一步研究。
