龙胆泻肝汤加减联合臭氧水疗治疗湿热浸淫型湿疹临床观察
2021-07-19韩玉红
韩玉红
(河南省滑县人民医院皮肤科,河南 滑县 456400)
湿疹是起病于真皮浅层的常见变态性反应皮肤疾病,本病多为急性起病、痊愈后容易复发,严重影响患者生活质量。本研究用龙胆泻肝汤加减联合臭氧水疗治疗湿热浸淫型湿疹疗效较好,报道如下。
1 临床资料
共48例,均为2019年1月至2020年6月河南省滑县人民医院皮肤科收治的湿热浸淫型湿疹患者,采用随机数表法分为两组各24例。男14例,女10例;年龄28~59岁,平均(40.1±4.1)岁;病程6~17个月,平均(12.2±2.3)个月;kempers三项积分3~8分,平均(4.9±1.1)分。对照组男16例,女8例;年龄26~61岁,平均(39.7±3.8)岁;病程8~18个月,平均(12.5±2.1)个月;kempers三项积分4~7分,平均(4.7±1.2)分。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
西医诊断标准:参照《中国临床皮肤病学》中对于湿疹的诊断标准,症状体征符合:①伴有轻度以上皮损;②皮肤出现丘疹、红斑,表面粗糙、色素沉积;③皮肤瘙痒,成鳞屑状、过度角化;④皮肤伴随水肿、潮红、苔藓样变;⑤病程漫长,一般大于等于6个月;⑥kempers三项积分大于等于3分。
中医诊断标准:参照《中医病证诊断疗效标准》中对于湿热浸淫型湿疹的诊断标准,症状体征为起病急、皮肤瘙痒、皮损、潮红、肿痛、渗液、流津,身热、口渴、烦躁、大便干结、小便短赤、脉滑数、舌质红舌苔薄,中医证候积分总分大于等于6分。
纳入标准:①符合湿热浸淫型湿疹中、西医临床诊断标准;②治疗前2周内未接受激素类等药物治疗,年龄18~65岁;③患者及家属入院后接受相关健康教育,对疾病认识充分、了解研究目的、方法和意义,积极配合相关检查,自愿参与研究并签订相关协议。
排除标准:①认知障碍、思维不清,不能配合研究;②对治疗所用药物、药膏具有过敏反应、禁忌证、停药;③妊娠期妇女;④合并严重的心脑血管疾病、肝肾功能不全和恶性肿瘤疾病;⑤研究中途退出或临床资料缺失。
2 治疗方法
两组均禁止使用热水、刺激物、清洁剂接触皮损部位、瘙痒时避免搔抓,防止感染;注意饮食清淡,忌食辛辣、刺激食物。给予龙胆泻肝汤加减。药用泽泻、黄芩、栀子、当归、龙胆草、柴胡各9g,生地黄、牡丹皮、金银花、茯苓、车前子各15g,蒲公英、白鲜皮各30g,甘草6g。浸在冷水中(水没药2~3cm为宜)约40min取出,加水500mL煎煮,先用武火煮沸,再用文火煎煮约30min,倒出药液,再加水进行煎煮,先武后文,将两次煎好的药液混合约400mL药液,日1剂,每日早晚饭后约0.5h分2次温服,疗程2周。
对照组加用糠酸莫米松乳膏[国药准字H19991418,拜耳医药(上海)有限公司生产],涂抹时应适量并完全覆盖患处,日1次。
观察组加用臭氧水疗。用臭氧水疗仪(型号HZ-2601A,湖南海贽医疗科技有限公司),在25℃条件下制备3.5~7.5mg/L浓度的臭氧水,用臭氧水冲洗、淋浴患处、皮损部位,清洗时动作应轻柔小心,皮损部位结痂后外涂保湿剂,每次淋浴20min,每周3次。
3 观察指标
中医证候积分:参照我院自制《湿热浸淫型湿疹中医证候标准》对症状、体征进行观察并对严重程度进行评分,主证包括皮损、瘙痒、水疱流津、潮红肿胀,每项根据严重程度分别计0分(无)、1分(轻)、2分(中)、3分(重);次证包括心烦口渴、胸纳呆、大便干结、舌质红苔白腻、脉滑数,每项症状若出现计1分,若无计0分。中医证候积分总分0~16分,评分越高表示湿疹病情越严重。
西医参照kempers标准,于治疗前后对自觉症状体征(包括瘙痒、皮损形态、皮损面积)进行客观评分。0分:无此症状、无皮损;1分为轻度瘙痒,斑色淡、丘疹稀疏;皮损范围占体表总面积0%~1%,2分为中度瘙痒,斑色深、丘疹稍密,皮损范围占体表总面积1%~10%;3分为严重瘙痒,斑伴随水肿、丘疹密集,皮损范围占体表总面积小于等于15%,对3项症状进行积分,总分为0~9分,疗效指数=(治疗前积分-治疗后积分)/治疗前积分×100%。
血清相关炎症因子表达水平检测:治疗前1天、治疗1个疗程后当天清晨,在空腹8h以上的状态下行肘静脉采血,采集外周血约3mL,分装于EP管中,加入肝素抗凝处理后采用离心机以3000r/min转速离心5min取上清液,使用多功能酶标仪,采用ELISA法测定IL-2(白介素2)、IL-5(白介素5)和IFN-γ(干扰素γ)炎症因子浓度,检测波长450nm;人IL-2、IL-5 ELISA检测试剂盒购自上海双赢生物科技有限公司;人IFN-γ检测试剂盒购自深圳市科润达生物工程有限公司。
用SPSS25.0软件比较分析,计数资料以(%)表示、用χ²检验,计量资料以(±s)表示、用t检验,P<0.05为差异有统计学意义。
4 疗效标准
治愈:皮损消退、瘙痒停止,疗效指数大于等于95%。缓解:皮损面积、皮损形态和瘙痒症状均显著改善和控制,疗效指数50%~94%。无效:皮损和瘙痒症状未显著改善或加重,疗效指数小于50%。
5 治疗结果
两组治疗前后中医证候积分比较见表1。
表1 两组治疗前后中医证候积分比较 (分,±s )
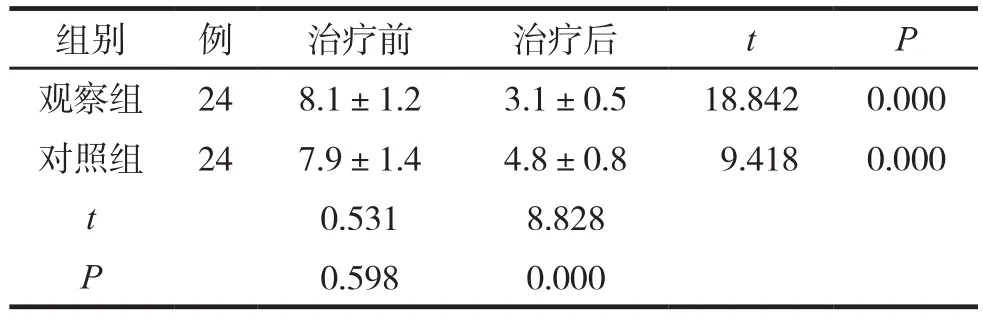
表1 两组治疗前后中医证候积分比较 (分,±s )
组别 例 治疗前 治疗后 t P观察组 24 8.1±1.2 3.1±0.5 18.842 0.000对照组 24 7.9±1.4 4.8±0.8 9.418 0.000 t 0.531 8.828 P 0.598 0.000
两组临床疗效比较见表2。
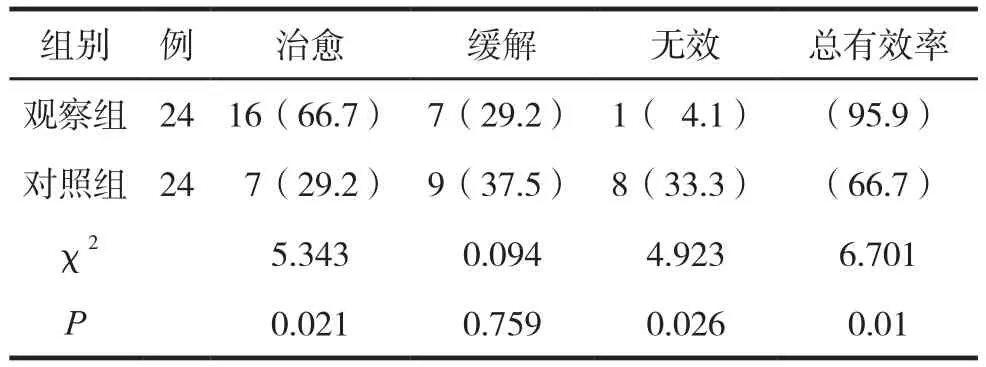
表2 两组临床疗效比较 例(%)
两组治疗前后血清相关炎症因子表达水平检测结果比较见表3。
表3 两组治疗前后血清相关炎症因子表达水平检测结果比较 (ng/L,±s )
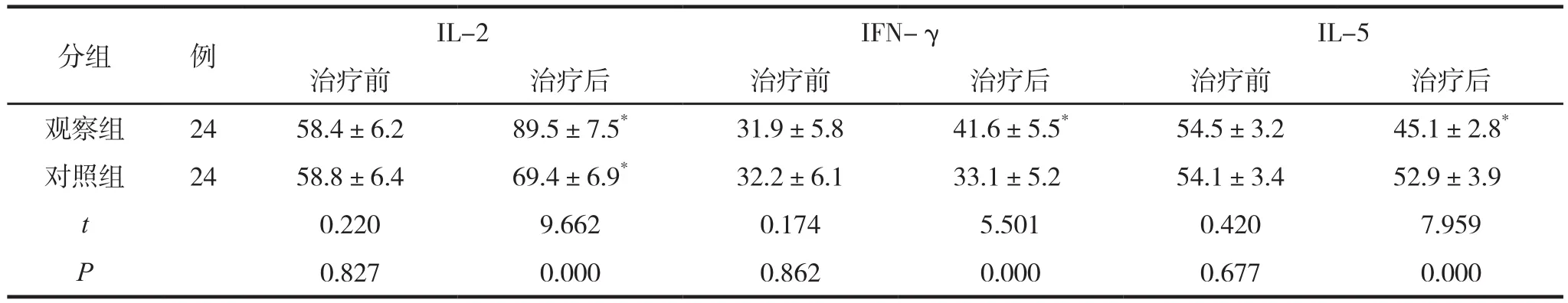
表3 两组治疗前后血清相关炎症因子表达水平检测结果比较 (ng/L,±s )
注:与本组治疗前比较,*P<0.05。
分组 例 IL-2 IFN-γ IL-5治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 24 58.4±6.2 89.5±7.5* 31.9±5.8 41.6±5.5* 54.5±3.2 45.1±2.8*对照组 24 58.8±6.4 69.4±6.9* 32.2±6.1 33.1±5.2 54.1±3.4 52.9±3.9 t 0.220 9.662 0.174 5.501 0.420 7.959 P 0.827 0.000 0.862 0.000 0.677 0.000
6 讨 论
湿疹是常见的皮肤科疾病,约占皮肤科门诊患者1/3左右,多伴有皮肤瘙痒、不同形态皮损(如丘疹、红斑、水疱等),易破损、渗出,多为对称性、急性发作,治愈后短时间内反复复发,给患者身心健康带来不良影响。目前,现代西方医学研究仍不能完全阐明湿疹的发病机制,但湿疹的发生和进展一般与遗传因素、免疫因素、饮食因素、感染因素、理化因素和心理因素有密切关联,而最主要的发病机制被认为应该是一种由T细胞介导的迟发型变态反应,但目前尚无特效治疗药物,临床多采取抗炎、抗病毒、抗菌、抗过敏的药物进行治疗,如应用糖皮质激素、皮质类固醇激素和抗组胺药,均能有效缓解湿疹相关症状,特别在止痒和止渗方面作用显著、见效较快。但长期过量服用西药会产生诸多不良反应、容易出现耐药性,且在停药后复发率高[1]。
中医治疗湿疹的疗效和安全性被广泛证实,本研究的结果也表明,治疗后观察组中医证候积分改善水平、临床疗效和血清炎症因子IL-2、IFN-γ、IL-5表达水平均显著优于对照组。湿疹属中医“湿疮”、“浸淫疮”等范畴。分为湿热浸淫、血虚风燥、脾虚湿蕴等证型,临床最为多见的证型为湿热浸淫,其起病急,以皮损和皮肤瘙痒、流津渗出等为主要症状体征,病因病机为湿热损肝脾、外感风邪、侵入皮肤、郁于肺门。龙胆泻肝汤方中龙胆草性苦寒,归肺、肝经,可清热燥湿,泻肝胆火,为君药;黄芩、栀子泻火除湿、清热解毒,为臣药;泽泻利水、消肿、渗湿,泄热和导邪、生地清热凉血、养阴生津,当归养血养肝,柴胡解郁,为佐药;甘草调和诸药,为使药。龙胆泻肝汤加减可治愈、减少复发率(或显著延长复发时间),配合外用糖皮质激素糠酸莫米松乳膏可发挥抗炎、抗过敏、止痒及减少渗出作用[2]。臭氧具有强氧化性,使用方便、安全无毒、杀菌彻底,臭氧水疗具有保护皮肤组织免受感染、促进皮损部位愈合和再生的功效,强氧化性也有利于清热解毒、消除炎症,有助于加强龙胆泻肝汤的药效,同时不会产生任何副作用、见效更快,对湿疹皮损部位的修复、解除瘙痒具有辅助治疗效果[3]。T细胞介导的迟发型变态反应是由于Thl和Th2细胞比例失调造成,IL-2、IL-5和IFN-γ炎症因子的表达水平对于Thl/Th2正常平衡状态的维持具有关键作用,研究结果表明,观察组炎症因子的表达的调控效果更优,说明臭氧水疗对于免疫应答的调节作用胜过激素,而免疫应答稳态的长期维持也最终使复发率大幅降低[4]。
综上所述,龙胆泻肝汤加减联合臭氧水疗治疗湿热浸淫型湿疹可快速缓解瘙痒、修复皮损,且能改善血清中相关炎症因子表达水平,疗效较好。
