红细胞分布宽度与血小板计数比值对成人脓毒症患者预后的判断价值
2021-07-13梁凌齐馨馨梁晓辉曹中锋
梁凌,齐馨馨,梁晓辉,曹中锋
脓毒症是宿主对感染的反应失调,导致产生危及生命的器官功能损害[1-3]。临床中脓毒症是急重症医学科常见疾病,病情凶险,发展快。及时、准确地评价脓毒症患者预后情况对降低患者病死率具有重要意义。血常规作为临床工作中简单、快速、经济、方便的检验项目,包含20多种检测指标,其中多个指标可反映细菌、病毒等感染导致的炎性反应情况,而脓毒症本质上是一种失调的炎性反应,前期研究也发现,感染可导致血小板数量(PLT)、血小板平均容积、血小板分布宽度、中性粒细胞与淋巴细胞比值及红细胞分布宽度(RDW)等多项血常规指标的变化[4]。研究发现RDW升高或降低可作为脓毒症患者预后判断的重要参考指标,PLT增加或减少与脓毒症患者预后息息相关[5-7]。在一项对脓毒症患儿的研究中发现,入院第一天红细胞分布宽度与血小板计数的比值(RPR)高低与脓毒症患儿预后密切相关,可作为脓毒症患者预后判断的重要参考指标[8]。现分析RPR用于成人脓毒症患者预后的判断价值,报道如下。
1 资料与方法
1.1 临床资料 选取2018年1月—2019年12月武汉科技大学附属普仁医院重症医学科诊治脓毒症患者118例,男72例,女46例,年龄43~78(62.4±19.3)岁;体温37.1(36.5,38.3)℃;心率84~124(104.2±20.1)次/min;呼吸16~28(22.12±4.4)次/min;APACHE Ⅱ评分9~20(14.6±5.4)分;SOFA评分3~9(6.2±3.4)分;发病至入院就诊时间1~27(7.3±2.4)d;主要感染部位:肺部感染61例(51.69%),多部位感染27例(22.88%),腹腔感染16例(13.56%),血流感染14例(11.86%);合并高血压28例(23.73%),2型糖尿病23例(19.49%),高脂血症14例(11.86%),冠状动脉粥样硬化性心脏病9例(7.63%),慢性阻塞性肺疾病7例(5.93%),乙型病毒性肝炎3例(2.54%),慢性肾功能不全2例(1.69%)。发病初期为主要表现:发热92例(77.97%),气促72例(61.02%),精神萎靡69例(58.47%),乏力66例(55.93%)。病程中发生脓毒症休克患者49例(41.53%)。所有患者均使用抗菌药物或抗病毒药物,其中单纯使用一种抗菌药物或抗病毒药物的患者46例(38.98%),联合使用2种抗菌药物或2种抗病毒药物或1种抗病毒和1种抗菌药物的患者37例(31.36%),联合使用3种及以上抗菌药物或抗病毒药物患者35例(29.66%)。根据28 d存活情况分为存活组99例(83.90%),死亡组19例(16.10%)。本研究经医院伦理委员会审核批准,患者及家属知情同意并签署知情同意书。
1.2 病例选择标准 (1)纳入标准:①根据脓毒症3.0诊断标准[9]诊断为脓毒症的患者[感染,同时连续器官衰竭(SOFA)评分≥2 分];②年龄≥18 岁。(2)排除标准:①妊娠期或哺乳期妇女;②合并肿瘤、血液系统疾病患者,或正接受免疫抑制剂治疗、化疗的的患者;③既往有脾切除、脾肿大等病史;④入院前1周内服用阿司匹林、氯吡格雷等影响血小板及凝血功能的药物;⑤有缺铁性贫血、巨幼细胞性贫血等贫血性疾病患者;⑥入院前6个月内有大量失血或输血史者。
1.3 观察指标与方法
1.3.1 一般资料:收集并记录入组患者一般资料如体温、呼吸、心率、急性生理学与慢性健康状况评分Ⅱ(APACHEⅡ)评分及SOFA、预后情况等。
1.3.2 实验室相关指标检测:检测患者入院24 h内乳酸(Lac)、降钙素原(PCT)、白细胞计数(WBC)、RDW、PLT、胆红素(Bil)、血肌酐(SCr)等指标,并计算RPR=RDW/PLT。入院后立即抽取1.5 ml动脉血完善血气分析和Lac检测(血气分析仪,雅培公司,型号:ST2000;血气分析测试包,EasyDx,Inc,型号:BG),抽取10 ml静脉血完善血常规检测(全自动血细胞分析仪,迈瑞公司,型号:BC3000)和血清PCT检测[降钙素原(PCT)检测仪,B.R.A.H.M.S Aktiengesellschaft公司,型号:LumatLB 9507,免疫荧光双抗体夹心法),次日晨3点抽取5 ml静脉血行生化检测(全自动生化分析仪,巴瑞公司,型号:cobas c 311)。
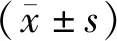
2 结 果
2.1 2组临床资料比较 死亡组患者心率、SOFA 评分、APACHEⅡ评分及PCT、SCr、Lac、Bil、RDW、RPR均高于存活组(P<0.05),PLT 明显低于存活组(P<0.05),2组患者性别、年龄、WBC比较差异均无统计学意义(P>0.05),见表1。

表1 2组脓毒症患者临床资料比较
2.2 脓毒症患者预后的独立危险因素分析 将上述2组比较差异有统计学意义的PCT、Lac、Bil、RDW、RPR、PLT、SOFA评分和APACHEⅡ评分行多因素Logistic回归分析示,RPR、PCT升高是脓毒症患者预后的独立危险因素(P<0.05),见表2。
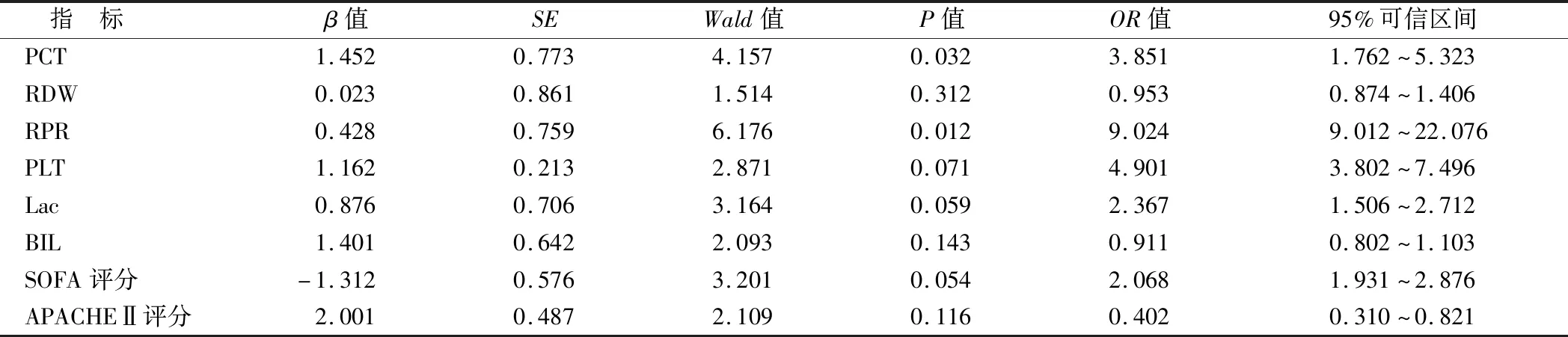
表2 脓毒症患者预后影响因素的Logistic回归分析
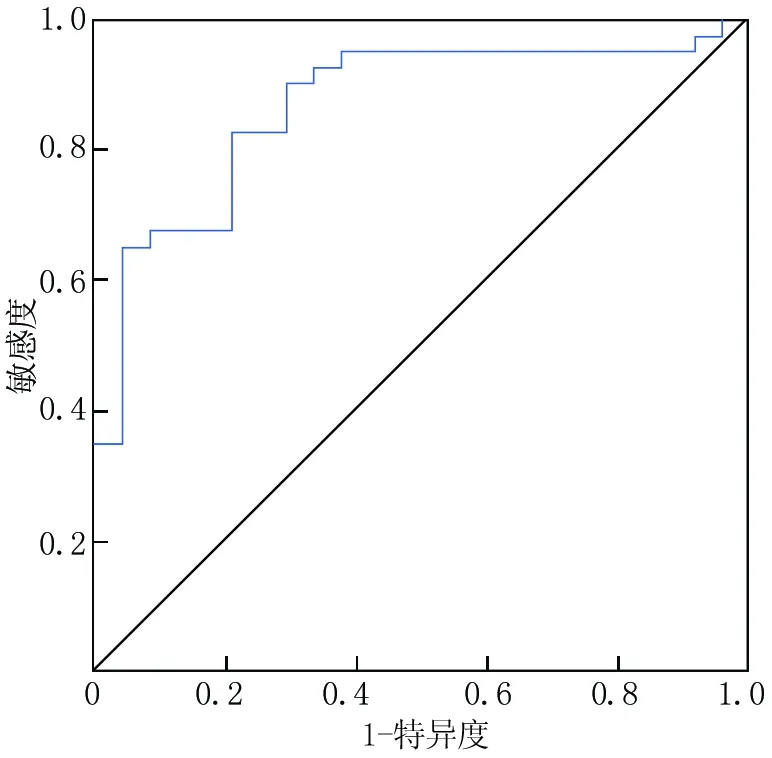
2.3 RPR对脓毒症患者预后的判断价值 脓毒症患者入院24 h内RPR值对脓毒症预后判断价值的ROC曲线下面积为0.868,RPR最佳界值为0.097,敏感度0.825,特异度0.792,约登指数为0.617,见图1。
3 讨 论
RDW是红细胞体积变异系数,不同性别、年龄、种族正常参考范围不同[10-11],RDW降低目前认为没有特殊的临床意义;而RDW升高反映了红细胞的体积增大,具有临床意义。RDW一直被认为是区分地中海贫血和缺铁性贫血的重要指标,也可用于贫血治疗效果的评价[12]。但研究发现,感染时炎性因子能够抑制红细胞的成熟,使不成熟的红细胞体积变大并进入外周血中,从而导致外周血中RDW的升高。Zhang等[13]回顾性分析42例急性重症胰腺炎患者,发现死亡亚组的RDW 水平显著高于存活亚组,且RDW水平与SOFA评分和APACHEⅡ评分密切相关,其对急性重症胰腺炎患者预后的预测价值明显优于SOFA评分和APACHEⅡ评分。多项研究证实,RDW是脓毒症一项独立的预后因素,成人和新生儿入院时RDW的增加可能与短期和长期的不良结果有关,因此,可以作为脓毒症短期和长期预后的预测指标[14-16]。在疑似脓毒症的患者中,RDW对阳性血培养有一定的预测价值[17]。有研究也探讨了RDW对脓毒症(血培养阳性的患者)的诊断价值,发现曲线下面积仅为0.61,远低于PCT曲线下面积0.80,因此认为RDW对脓毒症的诊断价值有限[18-19]。
注:RPR.红细胞分布宽度/血小板计数
研究发现,血小板在炎性反应中起着重要的作用,可以影响先天和适应性免疫。脓毒症患者免疫系统失衡和凝血系统激活是导致脓毒症并发症和器官功能衰竭的根本原因。血小板减少和脓毒症之间的相关性在40多年前被首次证实[20],血小板作为止血和炎性反应的主要效应细胞,参与了脓毒症的发病机制,并促进了脓毒症并发症的发生。血小板可促进过度炎性反应、弥散性血管内凝血和微血栓形成,进而导致多器官功能衰竭[21-23]。血小板减少被认为是脓毒症病情严重程度的标志物,持续性血小板减少被认为是脓毒症死亡的独立危险因素,但血小板减少与脓毒症的因果关系目前还不明确。
脓毒症患者体内失调的炎性反应产生过多的炎性因子,导致RDW成熟障碍致体积增大,同时抑制或损伤骨髓巨核细胞,导致血小板产生减少[24-26],且脓毒症患者可能存在血管内皮细胞的损伤,激活凝血系统,血小板参与凝血过程形成微血栓,甚至发生弥散性血管内凝血,使得血小板被快速、大量消耗,最终血小板数量明显减少。王莉等[8]回顾性分析186例脓毒症患儿预后时发现,RPR值对脓毒症患儿预后有预测价值,其曲线下面积为 0.937,根据RPR曲线最佳截断值分组后行生存分析发现,高RPR组28 d生存率显著低于低RPR组。本研究首次将RPR应用于成人脓毒症患者预后的判断,发现成人RPR升高是脓毒症预后的独立危险因素。PLT减少是脓毒症患者病情严重程度的标志物,脓毒症患者体内存在感染和炎性反应失控,不利于巨核细胞和红细胞成熟,导致血小板减少,红细胞体积增大,同时脓毒症患者也可能存在微血栓形成,PLT消耗增加,最终导致RPR增加,PLT的下降可能导致凝血功能障碍或加重,不利于病情好转,因此RPR作为一个同时综合了脓毒症患者RDW和PLT变化情况的指标,是成人脓毒症患者预后的独立危险因素,其对脓毒症预后具有一定的判断价值。RPR对成人脓毒症患者预后的曲线下面积低于王莉等[8]报道,考虑可能与本研究是单中心、少样本的初步研究,导致结果偏倚有关。因RPR简单、快捷、方便,所有医院均可检测并获得结果,后期可进行多中心、大样本的研究进一步明确RPR对成人脓毒症患者预后的判断价值。
综上所述,RPR升高是成人脓毒症患者预后不良的独立危险因素,对成人脓毒症患者预后具有一定判断价值。
利益冲突:所有作者声明无利益冲突
作者贡献声明
梁凌:提出研究思路,设计并实施研究方案,论文撰写;齐馨馨、梁晓辉:分析试验数据,论文审核;曹中锋:资料搜集与整理,论文修改
