超声造影联合细针穿刺组织学活检对乳腺癌前哨淋巴结转移的诊断价值
2021-07-13俞爱萍范梅贞白莹莹
俞爱萍,张 适,范梅贞,白莹莹
(北华大学附属医院,吉林 吉林 132011)
乳腺癌前哨淋巴结(sentinel lymph node,SLN) 为原发肿瘤引流区域中的一种特殊淋巴结,其为原发肿瘤发生淋巴转移的首批淋巴结[1].乳腺癌SLN是否转移是手术方式选择及判断预后的重要因素,术中前哨淋巴结活检是临床评估腋窝淋巴结转移的重要方法,但显影剂(染料或核素)易进入二级淋巴结,造成活检范围不必要的扩大[2].因超声简便、可重复性等优势已成为乳腺癌疾病的首选检查方法,超声造影及细针穿刺细胞学检查对术前乳腺癌SLN的检出率及定性诊断尤为重要.
1 资料与方法
1.1 一般资料
选取2019年1月—2020年10月于北华大学附属医院就诊的乳腺癌患者92例,患者年龄30~75岁,平均(50.3±6.7)岁.
纳入标准:首次检查确诊乳腺癌;对腋下异常淋巴结进行超声造影检查;对注射示踪剂显示出的第一站淋巴结进行细针穿刺组织学活检;穿刺组织经病理检查结果证实为乳腺癌转移性SLN.
排除标准:有化疗史或放疗史;多发性肿瘤;对造影剂过敏者.
1.2 仪器与方法
1.2.1 仪 器
应用探头频率为6~12 MHz的飞利浦 IU ELITE彩色超声诊断仪进行超声造影,选择浅表器官条件,造影时选择频率7.5 MHz,机械指数0.08,将彩色增益在不产生噪声信号基础上调至最大灵敏度.乳腺癌患者常规行超声检查腋下淋巴结,对形态异常患者予以超声造影及细针穿刺组织学活检.
1.2.2 常规超声检查
患者采取仰卧位双臂抱头姿势,充分暴露乳房、腋窝,将探头放置于腋窝,寻找肿大淋巴结,观察可疑淋巴结位置、大小、纵/横比值、形态(椭圆形、圆形、不规则形)及淋巴门结构是否消失,启动彩色多普勒和能量多普勒检测淋巴结血流情况.对淋巴结进行综合分析,一般良性病变血流相对较少,恶性病变则周边血流增多,杂乱无序,且可见从周边传入的特征性血流[3].
1.2.3 超声造影检查
患者检查侧手臂保持外旋外展状态,首选对乳晕及周围皮肤进行消毒后麻醉,超声造影剂选用意大利博莱克公司生产的声诺维(SonoVue),混合均匀后分别向患者乳晕区域正方形四点进行皮下注射,每点需注射0.5 mL,共计2 mL,对注射点进行按摩,以促进超声造影剂快速溶解.与此同时,启动支持对比脉冲系列的造影成像仪器,以乳晕区域增强区作为起点,探查淋巴管至腋窝区域,将第一个或者第一组淋巴结的增强显影记为移性前哨淋巴结[4].
1.2.4 超声引导下细针组织穿刺
患者保持仰卧位,充分暴露腋窝及示踪SLN,根据超声造影示踪显示的SLN标记位置、深度进行细针穿刺.首先需确定穿刺位置,对穿刺点及周围皮肤进行消毒及局部麻醉,在超声引导下进针,后调节细针进入的角度,到达需穿刺的SLN边缘,取出组织后置于滤纸上,采用10%甲醛溶液固定,并快速送病理检查.
1.2.5 检测指标
以手术切除淋巴结的组织病理结果作为金标准,分别计算常规超声检出率、超声造影检出率、CEUS-FNBH检出率.检出率=检出SLN/总例数×100%.
1.3 图像分析
常规超声检查、超声造影、SLN细针穿刺检查均由2名经验丰富的主任医师进行.常规超声检查:1)对淋巴结形态进行观察,正常淋巴结形态多为椭圆形,纵/横比>2;转移性淋巴结形态多为圆形,不规则形,纵/横比<2.2)转移性淋巴结皮质多为偏心性增厚.3)转移性淋巴结淋巴门结构消失,经皮超声造影(CEUS)实时、连续观察显影淋巴管及SLN,记录第一个或第一组淋巴结的位置、大小、淋巴结距体表距离及增强模式,并在体表进行标记.转移性SLN多呈低回声增强或灌注缺损,对高度怀疑SLN转移患者进行超声引导性细针穿刺,并将穿刺组织送病理检查.
1.4 统计学分析
应用SPSS 21.0对数据进行处理与统计学分析,计数资料用百分率(%)表示,行χ2检验,常规超声检查、超声造影联合细针穿刺组织学活检的有效检出率以P<0.05为差异具有统计学意义.
2 结 果
不同年龄、体质量、乳腺肿块大小、肿块位置比较差异无统计学意义(P>0.05).见表1.

表1 一般临床资料Tab.1 General clinical data
以通过病理证实的92例乳腺癌SLN转移结果为金标准,常规超声检查与金标准比较阳性检出率为71.73%,CEUS检查比常规超声检查阳性检出率高;CEUS-FNBH比常规超声检查及CEUS检查的阳性检出率高.乳腺癌SLN阳性检出率不同检查方法比较差异均具有统计学意义(P<0.05).见表2.
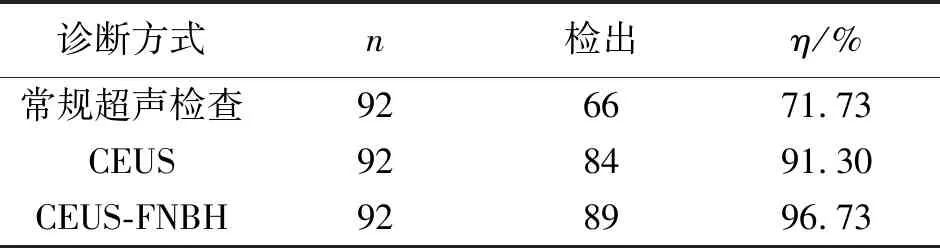
表2 不同检查方法对乳腺癌SLN有效检出率Tab.2 Effective detection rate of different screening methods on sentinel lymph node
3 讨 论
乳腺癌是临床常见恶性肿瘤之一,发病率近年来呈逐年升高趋势[5].乳腺癌患者腋窝淋巴结是否存在转移是乳腺癌病理分期和预后判断的重要指标[6],同时也是手术方式的选择及化疗方案选择的重要依据.对乳腺癌SLN的检测主要通过常规超声检查,随着近年来超声造影剂、超声造影技术在超声引导性细针组织穿刺活检医学诊断领域的不断发展,这些检测方法为术前乳腺癌SLN的检出及定性提供了可能.SLN活检是一种微创检测技术,多项研究[7-8]表明:SLN活检可作为判断早期浸润性乳腺癌腋窝淋巴结的一种非常可靠的方法,用于识别区域淋巴结的转移和微转移,使腋窝淋巴结阴性者避免腋窝淋巴结清扫,减低术后并发症发生率,提高患者术后生活质量.
有研究[9]指出:常规超声中前哨淋巴结扫描图像无特异性,可根据腋窝淋巴结的形态、边界、大小及淋巴门等对前哨淋巴结是否转移进行综合评估,但其误诊及漏诊率均较高,故诊断的准确性较低.本研究结果显示:常规超声检查乳腺癌腋下异常淋巴结形态多呈圆形或不规则形,而非椭圆形,皮质多为不规则增厚,部分淋巴结内部结构不清,淋巴结淋巴门结构消失.超声造影检查是一种新型检查技术,造影剂使后散回声增强,超声诊断分辨力、敏感性及特异性提高,可直观反映病变组织及正常组织血流灌注情况,清晰显示肿瘤快速进展时出现的新生畸形血管,在肿瘤定性诊断中发挥重要作用[10].本研究结果显示:乳腺癌腋下转移性淋巴结多呈不均匀增强模式,而未发生转移淋巴结多呈均匀性增强模式.超声造影在乳腺癌转移性SLN的检测中存在局限性,例如淋巴管堵塞患者超声造影剂不能到达第一站淋巴结,而使SLN不能显影,而造影剂通过旁路到达下一级淋巴结,超声造影存在一定假阴性率,因此,为提高乳腺癌转移性SLN的检出率及诊断率,需要联合其他超声检查方法共同对其进行诊断.对乳腺癌前哨淋巴结行细针穿刺选用超声造影剂作为示踪剂,超声引导下可实时观察注入造影剂后淋巴结及第一站造影剂汇聚淋巴结,对前哨淋巴结进行定位后进行细针穿刺,取出组织进行病理诊断.
本研究结果显示:常规超声检查、超声造影及细针穿刺组织学活检联合应用,在诊断乳腺癌转移性前哨淋巴结的有效检出率明显优于单一检查方法.本研究选取的92例乳腺癌转移性SLN,常规超声方法检出转移性SLN 66例(71.73%),CEUS方法检出转移性SLN 84例(91.30%),CEUS-FNBH方法检出转移性SLN 89例(96.73%),由此可见,CEUS-FNBH对乳腺癌转移性SLN的有效检出率效果显著(P<0.05).
综上,常规超声检查、CEUS、CEUS-FNBH的联合应用可有效检出乳腺癌转移性前哨淋巴结,为临床乳腺癌分期、治疗方案选择及预后评估提供依据.
