程序化镇静镇痛对重症高血压脑出血术后再出血发生率及死亡率的影响
2021-07-12次央桂喜盈王洪国付建垒
次央 桂喜盈 王洪国 付建垒★
1西藏自治区人民医院重症医学科 2神经外科 西藏拉萨 850000
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是自发性脑出血最常见的原因,约占70-80%,各类卒中中其病死率及致残率居首位[1,2]。虽然目前可通过手术清除血肿是否能够改善患者预后仍是神经科医师争论的一个热点话题[3,4],但是不少由于血肿体积较大的患者不得不接受手术治疗以降低颅内压。术后再出血是脑出血患者术后最严重的并发症,据报道,术后再出血的发生率约为11~36%,且仅有少数患者能取得良好的预后[5]。本研究从重症医学角度出发,制定程序化镇静镇痛策略,控制患者躁动情况的发生,研究重症医学镇静镇痛与高血压脑出血术后再出血发生率之间的相关性,为预防高血压脑出血再出血的发生进而改善临床预后提供思路,为此我们进行了如下回顾性病例对照研究。
1 资料与方法
1.1 研究对象
选择2019 年6 月1 日~2020 年6 月1 日入住我院重症医学科(ICU)的高血压脑出血且行手术治疗的患者139例。分为观察组(90例)和对照组(49例),观察组实施程序化镇静镇痛策略,对照组未实施该策略。本研究符合医学伦理学标准,得到本院医学伦理委员会批准,所有治疗均符合神经外科及重症医学科诊疗规范,并获得患者家属知情同意。两组基线资料,见表1。
纳入标准:1)纳入患者符合1995 年中华医学会第四届脑血管病学术会议组制定的高血压脑出血的诊断标准[6];2)纳入患者均行手术干预,且手术方式不限。
排除标准:1)急性生理学与慢性健康状况评分Ⅱ(APACHE Ⅱ)<8 分;2) 年龄<18 岁;3)术后ICU住院时间<72h;4)多发性脑出血患者;5)临床资料获取不完善者;6) 28 天失访者。
1.2 方法
观察组实施程序化镇静镇痛策略:即以患者颅内压力导向的以镇痛为基础的镇静策略,镇痛药物:芬太尼 50ug/2min 缓慢静推,然后 0.4~1.0ug/(kg·h)微量泵泵入;镇静药物:咪达唑仑 0.05mg/kg 静脉推注,然后0.03~0.2mg/(kg·h),并维持里士满躁动镇静 评 分(Richmond Agitation Sedation Scale,RASS)-2~1 分,有颅内压监测者待颅内压力<20mmHg(1mmHg=0.133Kpa)后实施每日唤醒计划,无颅内压监测者72 小时头颅CT 无颅内高压征象者实施每日唤醒计划,术后第1、4、7 天复查头颅CT 了解有无术后再出血的发生,程序化镇痛、镇静策略实施的策略实施小组经过培训,培训内容主要为镇痛镇静评估以及开始停用镇痛镇静指征的严格把握,并有主治医师以上职称进行质量控制(该小组共有主治医师2 名,住院医师2 名)。
对照组按照主管医师的经验实施镇痛、镇静策略,对停用镇痛、镇静的时机按也照主管医师的自主评估实施,镇痛药物主要为芬太尼注射液、吗啡注射液,镇静药物为咪达唑仑、丙泊酚,药物种类、使用剂量以及使用方法不做干预,但RASS 评分于镇静过程中目标同观察组-2~1 分,但停用镇痛、镇静药物时机具体按照经验、颅内压或是专科医师要求未做具体规定,这是与观察组最主要的区别。
再出血[4,5]:术后血肿体积是否大于术前血肿体积或术后血肿体积是否小于术前血肿体积,但差异小于5mL。
1.3 观察指标:
术后再出血发生率、机械通气时间,以及预后相关指标:ICU 住院时间;28 天死亡率。
1.4 统计学方法:
采用SPSS 17.0 软件对所有获得数据进行统计分析,非正态分布的计量资料以中位数(四分位数)〔M(QL,QU)〕表示,组间比较采用Mann-Whitney U检验;正态分布的计量资料以均数±标准差()表示,组间比较采用独立样本t 检验;计数资料采用χ2检验;P <0.05 为差异有统计学意义。
2 结果
2.1 对照组与观察组在基线资料 见表1
表1 患者临床特征分布情况(n,%;)
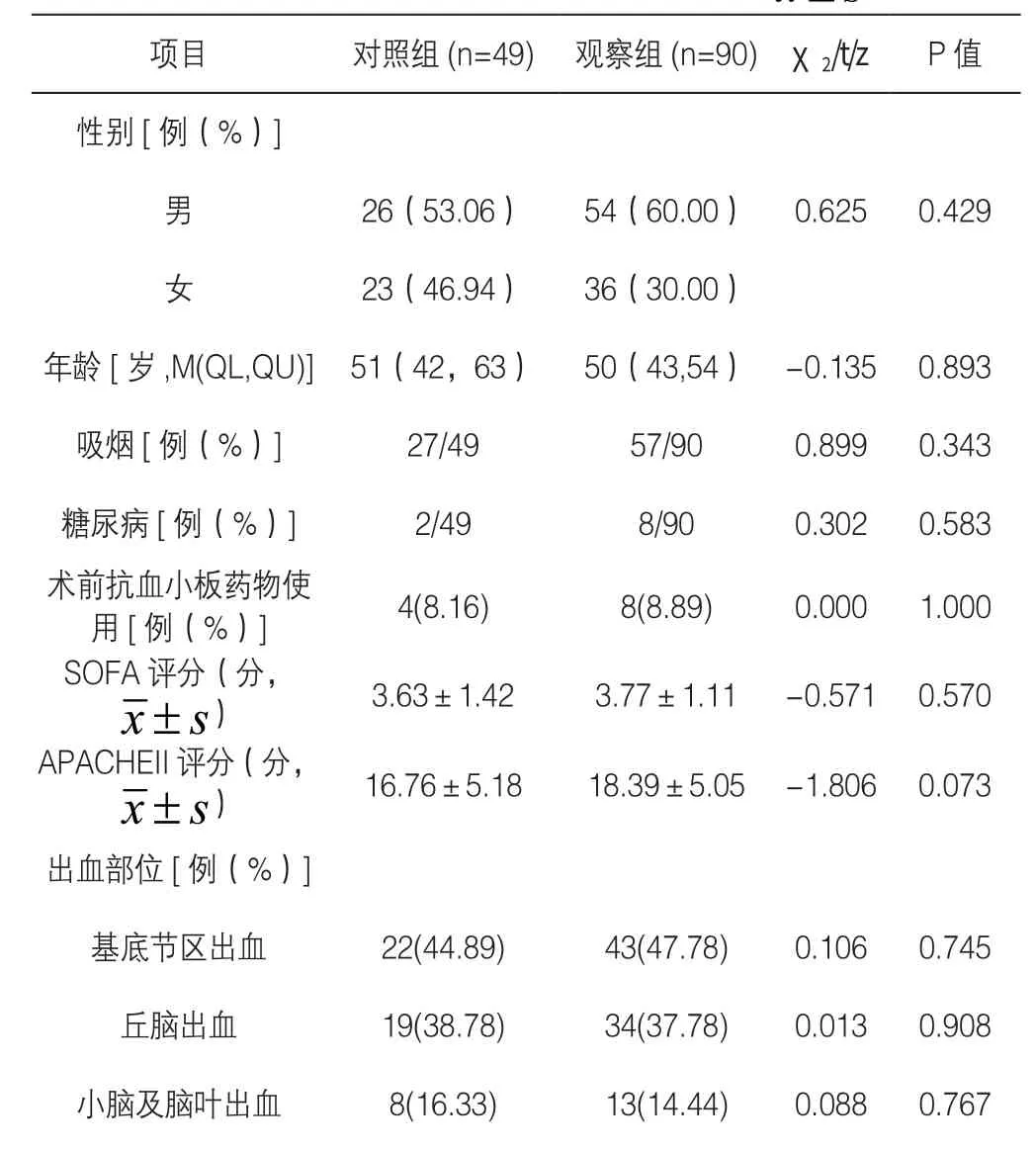
表1 患者临床特征分布情况(n,%;)
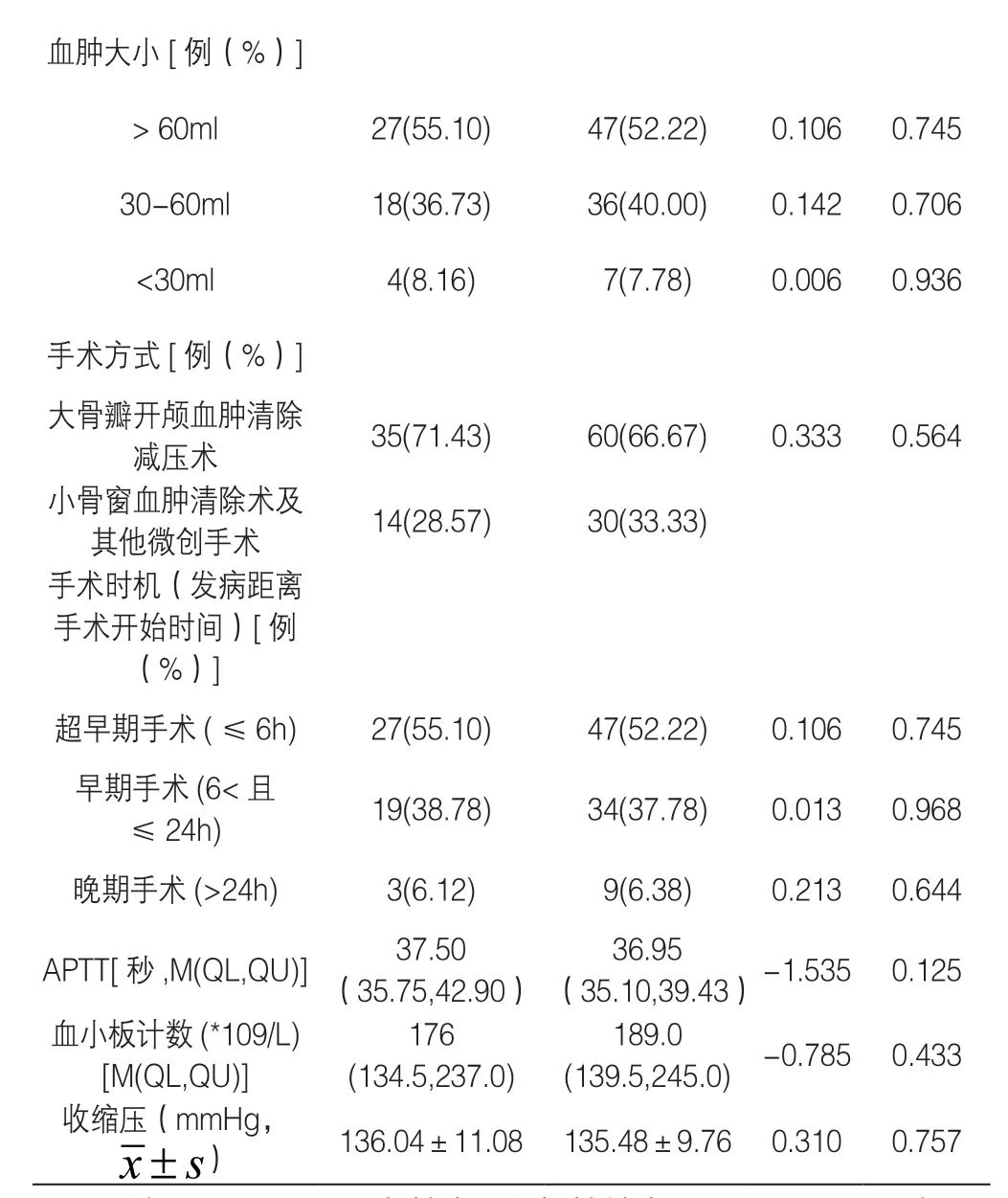
注:APACHEII:急性生理和慢性健康评分II:SOFA:序贯器官衰竭评分;APTT:活化的部分凝血活酶时间。
2.2 对照组及观察组再术后再出血、临床预后等指标之间的比较 见表2
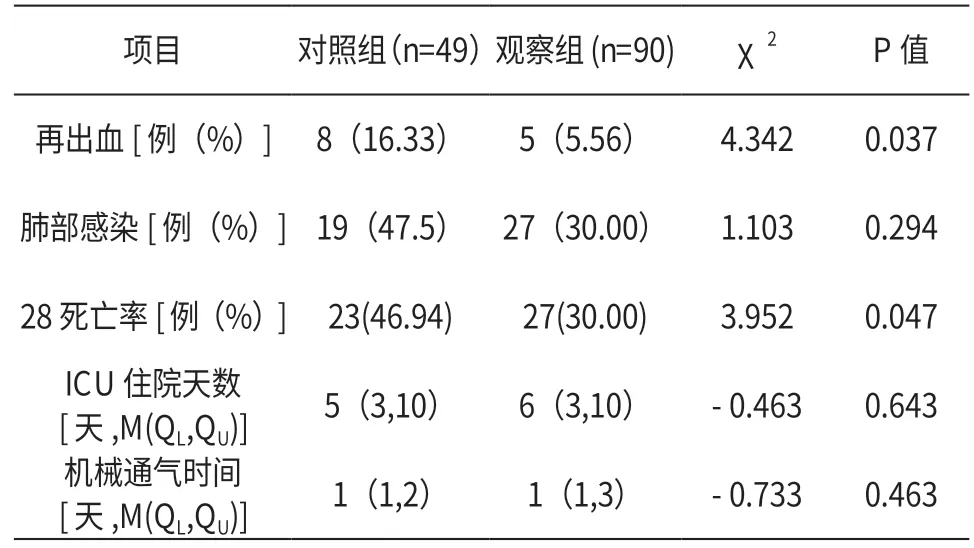
表2 对照组及观察组监测指标的比较(n,%)
3 讨论
高血压脑出血是高血压引起的自发性颅内出血,手术治疗是其治疗的一种手段,但术后再出血的问题一直是困扰神经外科医师的难题,常常因此导致手术失败,也因此针对高血压脑出血再出血危险因素的研究层出不穷,有研究提示术后躁动增加术后再出血的风险[9],因此镇静镇痛的使用已成为神经重症患者治疗的必要手段,并且许多证据显示其对脑氧代谢以及颅内压存在良性影响[10],但目前对镇痛镇静如何正确的实施以及对临床转归的改善仍缺乏高质量证据[11]。
镇静镇痛可减轻危重症患者的应激状态,控制患者焦虑、恐惧等不良情况,控制患者疼痛,使重症医学科各项治疗措施顺利实施,重症高血压脑出血患者同样面临着这些问题。高血压脑出血患者治疗的目的是降低颅内压力,维持脑组织灌注,最大程度的挽救神经功能,而镇静药物目前无论丙泊酚还是咪达唑仑均具有降低脑组织代谢和颅内压的作用,不仅使患者舒适性增加,还具有脑保护作用。同时重症患者几乎都经受着各种各样疾病或治疗带来的疼痛感受,因此各种规范以及指南指出对ICU 患者应当充分的镇痛,无论有无镇静药物的使用,也有研究评估了其在脑损伤患者中的应用,结果示以镇痛药为基础的镇痛-镇静策略优于以镇静药为基础的镇痛-镇静策略[12]。镇痛镇静理念不断更新,从最初的每日唤醒到目前的e-CASH(early comfort using analgesia,minimal sedatives and maximal humane care)[13],在这些理念的指导下出现了大量的镇痛镇静策略,但对颅脑损伤患者尤其高血压脑出血意识障碍术后患者并未给出具体的临床操作规范。基于此根据我院科室实际情况制定了适合科室操作的程序化镇痛镇静策略。
本研究结果显示,程序化镇静镇痛策略可减少高血压脑出血术后再出血发生率,同时降低了28 天死亡率,其中对照组中8例再出血患者死亡6例,观察组中5例再出血患者死亡2 人,均明显高于组内的总体死亡率;程序化镇静镇痛在研究过程中并未显示出肺部感染发生率、ICU 住院时间以及机械通气时间的延长,深度镇痛、镇静可影响患者气道自我维护能力,加之重症高血压脑出血气管插管患者的各种生理反射的减弱,易发生肺部感染延长ICU 住院时间、机械通气时间,但程序化镇痛镇静设定了目标,使镇痛镇静对各种反射的影响降低,故并未对肺部感染、机械通气时间以及ICU 住院时间造成不良影响。
本研究为时一年,病例数据完整,失访病例少,结果可信度高,但其为单中心回顾性病例对照研究,且在研究中对缺少对镇痛程度的评估是该研究的不足之处,这也是目前针对颅损伤镇痛镇静应用的难题,是广大神经重症医师努力的方向。综上所述,程序化镇痛镇静对于降低重症高血压脑出血术后再出血发生率以及预后的改善具有重大意义。
