卵巢成熟性畸胎瘤采用不同手术方式的疗效分析
2021-07-12王小琳李蓉卓嘎
王小琳 李蓉 卓嘎★
1西藏大学医学院 2西藏自治区人民医院妇产科 西藏拉萨 850000
为了比较两种手术治疗方式对卵巢囊性畸胎瘤的临床效果,故对西藏自治区人民医院近7 年来经两种路径手术的患者的临床资料进行对比分析,以对临床工作提供参考依据。报道如下:
1 资料与方法
1.1 一般资料
选取西藏自治区人民医院妇产科2013 年6 月~2020 年6 月7 年间行开腹及腹腔镜手术的卵巢成熟性畸胎瘤患者53例。所有患者手术标本均送病理科检查证实。根据手术方式不同,分为开腹组(30例),腹腔镜组(23例)。年龄2 岁6 月~72 岁,平均(35.31±14.08)岁。53例患者中,妊娠合并畸胎瘤者2例,被体检发现15例,因腹痛就诊28例,阴道出血或月经紊乱就诊4例,外科手术中发现4例。术前拟诊为卵巢成熟性畸胎瘤:B 超检查发现12例,CT 发现9例,MRI 发现20例。1例患者术后病理诊断为中分化粘液腺癌,系卵巢成熟性畸胎瘤恶变形成,行2 次化疗,术后5 个月随访无复发。
1.2 肿瘤情况
①病理结果:53例手术标本均送病理科检查,结果均为卵巢囊性成熟性畸胎瘤,其中7例(1.32%)见成熟神经组织,1例 (1.887%)为中分化粘液腺癌,系卵巢成熟性畸胎瘤恶变形成。②肿瘤大小:取肿瘤最大径线为其直径,直径<5cm 者6例(11.32%),直径5~10cm 者34例(64.15%),直径>10cm 者13例(24.53%),最大直径为30cm。③肿瘤的位置:46例 (86.79%)患者肿瘤为单侧,其中左侧(21例,39.62%)略少于右侧(25例,47.17%),肿瘤为双侧共7例,占总例数的13.21%。④45例 (84.91%)患者肿瘤为单房,多房者少见,共8例(15.09%)。⑤53例畸胎瘤内容物情况:肿瘤内可见头节及乳头者4例(7.55%),1例(1.89%)患者肿瘤内可见牙齿,肿瘤内仅见骨质和毛发者均为2例(3.77%),7例(13.21%)患者肿瘤内可见脂肪。其中,兼有毛发、脂肪的患者有25例(47.17%)。⑤并发症:术中见卵巢成熟性畸胎瘤扭转者14例(26.41%),其中扭转合并坏死者7例(13.21%),29例患者行卵巢畸胎瘤剥除时发生破裂(54.72%),行一侧卵巢或附件切除时未见囊肿破裂。
1.3 手术方法
患者经术前检查排除手术禁忌证,手术途径选择开腹或腹腔镜,手术方式根据患者有无生育要求、术中卵巢有无蒂扭转及卵巢颜色决定。术中见畸胎瘤直径小、表面光滑,形态清楚,卵巢及肿瘤外观未见异常者未行剖视。
1.3.1 开腹手术
患者采用全身麻醉,打开腹腔后,暴露卵巢,切开卵巢皮质,剔除肿瘤,临近瘤蒂处剥离给予双击电凝止血,常规缝合并给予抗感染治疗。
1.3.2 腹腔镜手术
腹腔镜组采用气管插管全身麻醉,麻醉满意后,患者摆为仰卧位,常规消毒铺巾,留置尿管,脐孔处插入气腹针,注入CO2,造成人工气腹,退出气腹针,放入10mm Trocar 及腹腔镜。分别于右下腹及左下腹处穿刺,放入5mm 及10mm Trocar 和操作钳。通过弯钳钝性剥除瘤体被膜,使瘤体充分暴露并切除。切口创面及时行双击电凝止血,常规缝合后重建卵巢组织。将标本袋通过10mm Trocar 放入腹腔,瘤体标本装入标本袋中,刺破,用吸引管吸出囊内油脂。所有手术患者术后均用生理盐水反复冲洗腹腔,仔细探查,避免遗漏。术后应用预防性抗生素。
1.4 观察指标
两组有无并发症、手术方式、手术时间、术后排气时间、术中出血量、住院天数等指标。
1.5 统计学方法
采用SPSS 25.0 软件分析,计量资料用(均数±标准差)表示,采用t 检验;计数资料用[n,%]表示,采用χ2检验,P <0.05 表示差异有统计学意义。
2 结果
2.1 手术效果比较 见表1
表1 腹腔镜组与开腹组手术效果比较()
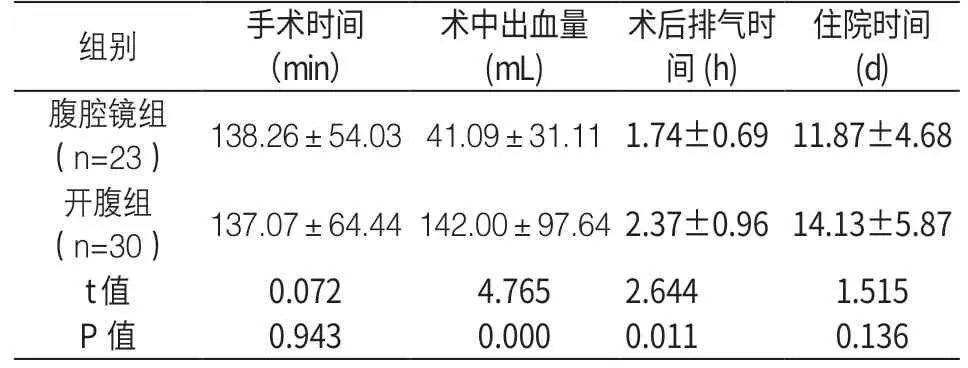
表1 腹腔镜组与开腹组手术效果比较()
2.2 术中并发症发生率比较 见表2
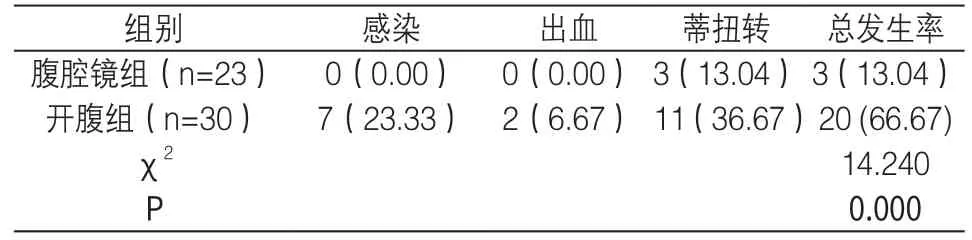
表2 术中并发症发生率比较[n(%)]
3 讨论
卵巢成熟性囊性畸胎瘤(皮样囊肿)占所有卵巢肿瘤的10~25%[1]。高峰期达25~45 岁,是一种良性生殖细胞肿瘤(40 岁以上的女性中,恶性肿瘤的发生率仅达占1.7%)。本研究中,任何年龄段均有发病,手术治疗为该病的主要治疗方式,需要根据患者有无生育要求、术中卵巢有无蒂扭转及卵巢颜色决定具体治疗方案,提高治疗效果。
早期研究认为,卵巢畸胎瘤是腹腔镜手术的禁忌症,其原因是操作过程中一旦发生内容物遗漏(囊肿破裂)会造成严重的腹膜刺激征及肉芽肿形成[2,3]。近年来,随着腹腔镜手术及影像学技术的发展,卵巢畸胎瘤腹腔镜手术已经逐步取代传统开腹手术,成为主流。加之,严格的术前检查,大大避免了误诊率。二者相比较,腹腔镜具有:手术切口小、术野开阔、出血量少、术后排气快、并发症少等优点。后三者在本次研究中也得到证实,与张凯、童婷婷等人观点相类似[4,5]。本组资料分析,腹腔镜手术时间为138.26±54.03min,较开腹组稍多,可能原因是:有些患者具有合并症(例如:子宫肌瘤合并畸胎瘤、肝内血管瘤合并畸胎瘤、肝包囊虫合并畸胎瘤),在行剥离囊肿或附件切除、探查盆腹腔耗时较多所致。腹腔镜组并发症明显少于开腹组,而龚晓明研究则显示,无论是开腹还是腹腔镜手术,二者手术并发症的发生率无明显差异性[6]。一方面是①本次收集的病例数较少,未做大样本量分析;②西藏地处高原地区,地广人稀,大多数患者以急诊入院,急查相关检查后急诊行手术治疗,该地区腹腔镜手术技术近几年来刚刚开展,尚不成熟,多数术者操作不太熟练,为了避免延误手术时间、内容物遗漏、畸胎瘤破裂等情况,针对包块较大、蒂扭转明显者,术前评估尽量以开腹手术为主,做到心中有数。而对于包块小、未发生蒂扭转者则行腹腔镜手术治疗。另一方面,手术过程中的积极观察,术毕,充分灌洗腹腔,合理进行镜下缝合和电凝止血。本次研究中,卵巢成熟性畸胎瘤患者为育龄期妇女者占一半,考虑到术后面临生育问题,尽量减少对正常卵巢的干扰,该人群手术方式仅行畸胎瘤剥离术,需行卵巢整形术。
卵巢成熟型畸胎瘤瘤体内含有大量毛发、脂肪成分,因此,在行腹腔镜手术时,应尽量避免囊肿破裂外溢。实施腹腔镜下成熟型畸胎瘤剔除术破裂率较开腹手术高,该观点也得到学者证实[7],本组病例中,畸胎瘤剥除时发生破裂占54.72%,占比较高,说明西藏地区还需大力发展腹腔镜技术,努力提高技术水平,积累经验,降低畸胎瘤破裂率。
畸胎瘤具有多种多样的生物学行为,不管是在拥有先进的医疗技术水平的内地,还是地处高原地区,畸胎瘤仍然是许多诊断和治疗难题的原因。通过本轮数据分析,对西藏拉萨地区囊性成熟型畸胎瘤两种手术方式的区别及畸胎瘤情况有了初步了解,为拉萨地区进一步该方面研究及分析打开局面。综上所述,腹腔镜手术能减少出血量,将对病患的伤害减至最少,缩短住院天数,降低并发症发生率,值得推广。
