多学科干预在肥胖儿童糖尿病胰岛素抵抗中的作用
2021-07-09王静王瑜张红霜
王静 王瑜 张红霜
据估计,全世界约有4 300万学龄前儿童超重和肥胖,9 200万儿童有超重的危险[1,2]。来自非裔美国人和西班牙裔文化的儿童超重或肥胖的风险增加[3]。肥胖被归因于各种因素,包括遗传、环境、新陈代谢、行为、肥胖史、文化和社会经济地位[4]。治疗超重儿童的方法有很多,包括基于家庭的行为生活方式干预、互联网提供的干预、居住干预、医疗干预和学校干预[5,6]。胰岛素抵抗的稳态评估模型(HOMA-IR)是目前公认的胰岛素抵抗评价模型,根据患者空腹血糖以及胰岛素水平计算。 肥胖儿童与正常体重儿童相比,HOMA-IR水平显著升高,说明机体胰岛素抵抗现象显著。C-反应蛋白(CRP)是反映机体炎症状态的关键指标之一[7]。脂肪组织参与机体代谢功能,并影响机体多种代谢过程,其可分泌多种脂肪因子继而调节机体能量代谢水平。瘦素和脂联素是机体重要的脂肪因子,参与机体糖,脂代谢平衡[8,9]。脂联素作用于肝脏和骨骼肌肉,减少葡萄糖生成和增加胰岛素敏感性和能量消耗。对于肥胖儿童,脂联素与健康体重儿童相比显著减少[10-11]。治疗儿童肥胖症对预防成年后相关代谢疾病具有重要意义。因此开展多学科干预计划包括家庭行为的改变具有显著的临床意义。因此本文主要调查了短期多学科干预对肥胖儿童和青少年BMI-SDS、IR、炎症及其相关性受超重影响的指标的影响。为青少年的糖尿病预防及治疗提高相关参考。
1 资料与方法
1.1 一般资料 收集2014年8月至2017年2月120名儿童临床资料。入选标准:年龄8~16岁,超重或肥胖(BMI百分位数≥90)。排除标准:任何原因的继发性肥胖和急性肌肉骨骼损伤,患有急性或慢性传染病的参与者,抗生素治疗,L-甲状腺素或糖皮质激素摄入,或其他潜在的干扰药物被排除在数据分析。将儿童随机分配为5组。每一组接受由运动、营养组成的多学科项目干预咨询、心理治疗和体检。基本运动计划包括集体健身运动,每周2个下午各90 min,此外,每周上1~2次志愿体育课。营养咨询是对肥胖患儿长期的饮食行为制定食物摄入量。每周检测参与者重量、高度和身体构成的改变。为了保证实验的平行性,营养咨询是由同1人员进行。心理干预护理是通过给予每名参与者每周1小时的心理治疗,每月1次与护理人员进行相关日常生活问题及饮食坚持情况等的交流。整体干预时间24周。
1.2 数据收集 收集肥胖青少年一般资料,包括综合病史,体格检查肺功能,心电图,常规检查,肝脏和甲状腺功能参数,并对青少年进行营养知识测验、健康测试和心理测试评估。体能测试分别为:跑步机上跑5 min, 5 km/h配速,用极坐标测量心率。继而检测仰卧起坐。心理评估主要包括记忆性父母问卷,智力筛查,以及饮食和运动的自我报告表。所有青少年肥胖受试者均进行甲状腺、肝脏和胰腺的超声检查,皮下及内脏脂肪厚度测量。检测受试者一般身体指标:体重、身高、血压和体温。
1.3 生化指标检测 脂联素和瘦素水平由采用酶联免疫吸附试剂盒检测。禁食时间延长血糖定义为超过5.55 mmol/L(100 mg/dl)
1.4 糖耐量实验及血糖检测 葡萄糖耐量正常(<7.8 mmol/L;<140 mg/dl),糖耐量受损(<11.1 mmol/L;<200 mg/dl),或糖尿病(>11.1 mmol/L;<200 mg/dl)。HOMA-IR的计算公式为:(空腹胰岛素[μl/ml]×空腹血糖[mmol/L]/22.5(5)。
1.5 统计学分析 应用SPSS 21.0统计软件,计数资料以百分率表示,采用χ2检验或精确Fisher检验,P<0.05为差异有统计学意义。
2 结果
2.1 受试者一般资料 2014年8月至2017年2月共有120人参与本次研究。其中男73人,女47人;年龄8~16岁,平均(13.2±2.6)岁。所有受试者按照其年龄段BMI标准符合超重条件。53%有家族史超重。
2.2 多学科干预完成情况 营养,心理等多学科干预计划全部完成度为80%(96/120)。排除未完成者相关数据。其中营养咨询的完成度最高,完成度接近93%(198/213)。其次是心理治疗的平均参与率为81%(151/187)及护理咨询的完成度为76%(125/166)。体育项目的平均出勤率仅为64%(117/184),且仅有 14名参与者(7.6%)完成额外的运动。
2.3 多学科干预对受试者一般资料的影响 体重指数(BMI)是一种用于将儿童分类为超重或肥胖的指标。使用孩子的体重和身高计算z分数,然后将分数与基于年龄和性别百分位数的标准进行比较,以确定体重状况。多学科干预对受试者体重及BMI值具有一定的影响,但无显著性差异,临床调查结果表明,受试者的基础肥胖水平较高,100%受试者BMI≥90 kg/m2,其中26.0%≥99.5 kg/m2,属于过度肥胖,干预后受试者肥胖水平有所改变,平均体重有所下降,BMI≥99.5 kg/m2的患者占比降低至21.8%,此外干预前后患者BMI-SDS,总脂肪量与干预前比较均有显著差异(P<0.05)。见表1。
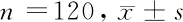
表1 多学科干预对受试者一般资料的影响
2.4 多学科干预对受试者糖耐量及血糖水平影响 受试者胰岛素抵抗现象显著降低,血清胰岛素水平下降明显与干预前差异有统计学意义(P<0.05)。但是干预前后受试者血糖、糖化血红蛋白,差异无统计学意义(P>0.05)。见表2。
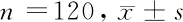
表2 多学科干预对受试者糖耐量及血糖水平的影响
2.5 多学科干预对受试者脂肪因子及炎症水平影响 受试者C-反应蛋白水平显著降低,血清瘦素水平下降(P均<0.05)。同时干预可显著升高机体脂联素水平(P<0.05),但对受试者中性粒细胞数无显著影响(P>0.05)。见表3。
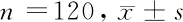
表3 多学科干预对受试者脂肪因子及炎症水平的影响
3 讨论
肥胖症在全球范围内发生率不断提高,目前全球超过近10亿成年人超重,其中至少3亿人按照相关指标评价,临床上体现为肥胖。近年的研究发现,肥胖-代谢综合征、2型糖尿病、高血压、血脂异常、多囊卵巢综合征(PCOS)与冠心病(CHD)的发生发展密切相关。此外,儿童肥胖目前逐渐成为临床日益面对的严重临床问题,全球拥有1.24亿名儿童肥胖者。近年的研究发现,儿童肥胖可以导致显著的胰岛素抵抗(IR)和低水平的全身炎症,并最终诱发糖尿病及其相关疾病的发生[12,13]。目前肥胖患者胰岛素抵抗及肥胖相关的低水平全身炎症是导致病理生理学动脉粥样硬化与糖尿病的发病机制的关键早期因素。胰岛素抵抗影响高达25%的非糖尿病儿童肥胖患者,导致该类人群诱发其他代谢性疾病的几率显著升高[14]。治疗干预方案对疾病的治疗具有显著的临床治疗意义,但是目前对早期肥胖相关的糖尿病发生的有效性证据有待进一步明确。
近几十年来,儿童超重和肥胖的发病率急剧上升,目前迫切需要研究如何预防青少年肥胖和T2D[15,16]。干预方式(营养知识、自尊、食物行为变化摄入)等可能有助于对抗肥胖。本研究通过采取多学科的干预方式,主要包括运动、营养组成,心理干预,护理咨询共4类学科项目,对肥胖儿童进行综合干预。其中基本运动计划包括集体健身运动及自愿体育课。
西方饮食富含单糖、添加剂、脂肪,动物蛋白和低纤维,有助于肥胖流行,近年来随着我国民众生活水平的不断提高,饮食结构西化,营养过剩的问题也不断导致肥胖的流行。近期的研究发现新生儿肥胖与母亲摄入的总脂肪、饱和脂肪和不饱和脂肪,以及总碳水化合物相关,表明脂肪增加碳水化合物的摄入有助于胎儿脂肪的增加。有研究针对2组人群进行的综合分析发现,在怀孕中期坚持地中海饮食预测BMI、腰围对新生儿肥胖具有预测作用[17]。因此改善总脂肪摄入是体重管理及血糖管理的有效手段。 营养咨询是通过对肥胖患儿长期的饮食行为制定食物摄入量,制定符合患儿的营养摄入,并每周检测参与者重量、高度和身体构成的改变随机调整营养方案[18]。目的是减少脂肪摄入,减少碳水化合物摄入, 减少脂肪和碳水化合物的摄入[19,20]。低碳水化合物饮食会在开始阶段比其他饮食方式的体重减轻得更迅速,但在一年后的差异并不显著[21]。配方饮食是目前最有效的饮食初始重量减轻方法。在本研究中饮食管理通过膳食管理,保证每天900 kcal热量,为期24周,患儿体重平均值从开始的(146.2±12.3)kg降至(137.4±15.3)kg。
机体每个器官对胰岛素都有自己的敏感性。机体中对胰岛素有反应的主要组织是肝脏,肝脏骨骼肌和脂肪组织[22]。在禁食条件下,糖异生肝脏被激活,而肝脏的葡萄糖摄取肌肉减少,脂肪分解是由游离脂肪酸(FFA)的产生。
尽管肥胖与胰岛素抵抗在不同种族中均有相关性,但研究发现这种相关性在非洲裔美国儿童中低于在其他种族[23]。更高的非裔美国人患2型糖尿病(T2D)可能是因为肥胖率较高,高胰岛素血症与胰岛素抵抗β细胞,及对胰岛素抵抗的适应性差等问题[24]。与之相反的是,印第安人、拉丁美洲人和亚洲儿童主要易患与肥胖相关的胰岛素抵抗。HOMA-IR是一种检测胰岛素敏感性受损的金指标,青春期青少年肥胖患者与OGTT的敏感性显著改变。儿童肥胖会增加患糖尿病和成人腹型肥胖,胰岛素抵抗增加了成年期代谢综合征的风险。通过提供可评估的身体改善计划和与交流计划可能是一个改善生活方式的激励因素[25]。本研究的结果表明,多学科的干预作用可以有效的改善青少年肥胖患者的胰岛素抵抗现象,参与者给予多学科的护理干预后,患者BMI-SDS、HOMA-IR、CRP和瘦素显著降低,脂联素增加。
心理社会因素,尤其是家庭内部的因素经常在肥胖的发生和维持中起着重要作用。一旦建立起来,肥胖症就会对健康产生决定性的影响,涉及孩子的身心健康。近年来网络安全研究,肥胖导致的社会心理方面疾病广泛增加,从纯理论的文章到横向的,肥胖者与非肥胖者的比较研究肥胖时间序列的纵向分析精神病理学发现,两者间有显著差异。印度儿童不断变化的生活方式导致了活动时间的显著降低,该结果多通常归因于学业压力和竞争压力。压力一直在增加也被视为一个重要的心理社会因素,肥胖和压力使得儿童更容易沉迷于情绪性暴饮暴食[26]。而该现象在我国也同样显著,对于儿童情绪发展的负面影响肥胖也有显著的危险。超重儿童更有可能成为歧视、社会孤立和欺凌的受害者。言语欺负(骂人、戏弄)、身体欺负(打、推)和关系欺负(收回友谊)使得这些孩子很容易在学校和家被发现具有以上的特质, 这些经历往往会促进疾病的发展。因此有效的心理干预是改善该现象发展的有效手段[27]。心理干预是通过给予每名参与者每周1小时的心理治疗,而护理咨询是每周一次与护理人员进行相关糖尿病日常生活需注意问题及饮食坚持情况等的交流与督促。通过该方法结果表明可以有效的改善患儿相关监测指标,具有可期的有益作用。
本研究通过以上4类的干预手段考察对肥胖患儿身体构成及对BMI、IR、炎症和脂肪因子的影响作用,分析结果表明护理干预对BMI-SDS的影响,HOMA-IR、CRP和脂联素是独立的。表明多学科的干预对肥胖患儿的糖尿病胰岛素抵抗及炎症具有一定的改善作用,同时其远期疗效以及对该类患者发展为糖尿病及其他代谢综合征的患病率影响还有待进一步扩大样本量及随访明确。
