急性ST 段抬高型心肌梗死患者急诊介入治疗即刻与延迟支架置入对冠状动脉血流的影响△
2021-07-09王晨阳董豪坚罗德谋周颖玲
王晨阳,董豪坚,罗德谋,周颖玲
[广东省心血管病研究所广东省人民医院(广东省医学科学院),广州 510080]
无复流或慢血流是指梗死相关冠状动脉,经球囊或支架等治疗后出现无血流或慢血流,导致心肌组织无灌流或低灌注的现象,临床上常用心肌梗死溶栓试验(thrombolysis in myocardial infarc⁃tion,TIMI)血流分级进行评价,表现为冠状动脉造影时,梗死相关血管无血流——TIMI 血流0 级,血流变慢(慢血流)——TIMI 血流1、2 级。根据一些报道,无复流的发生率有所不同,在所有接受急诊经皮冠状动脉介入(percutaneous coronary inter⁃vention,PCI)治疗和择期PCI 治疗的患者中,比例为2%~44%[1-7],所有无复流患者的病死率为7.4%~30.3%[8-11]。无复流现象的发病机制复杂而多变,包括远端动脉粥样硬化微血栓栓塞、缺血损伤、再灌注损伤及冠状动脉微循环对损伤的易感性增高[12]。无复流的发展显著地增加了主要不良心血管事件(major adverse cardiovascular event,MACE)的风险,包括死亡、再次心肌梗死、左心室射血分数(left ventricular ejection fraction,LVEF)降低、左心室重构、恶性室性心律失常、心力衰竭和心脏破裂。由于其不利影响,及时有效地防治无复流或慢血流的发生(包括识别预测因子)至关重要。急诊PCI 治疗中慢血流和无复流的发生严重影响了其治疗效果和患者的预后。其发生机制较为复杂,尚未能完全得到阐明。已有不少研究表明延迟支架置入能改善急诊PCI 治疗后即刻血流灌注和减少短期相关的不良事件发生率,但多项随机对照试验(RCT)和荟萃分析都未显示延迟支架置入对患者的长期MACE 发生率和临床预后有改善作用。无复流或慢血流防治的关键是急诊PCI 治疗开通梗死相关血管后,给予充分的抗凝、抗血小板治疗。目前公认替罗非班的效果最佳,在PCI治疗前、治疗中的使用率也最高。本研究设计主要是根据以往研究的基础上,对急诊PCI 治疗中开通梗死相关血管后恢复TIMI 3 级血流的STEMI患者,分为即刻支架置入组和延期支架置入组,评估延迟支架置入策略是否可以改善冠状动脉的再灌注,探讨延迟支架置入能否降低心肌损伤以及减少MACE 发生率,最终使患者的心脏功能获得更好的保护,提高患者生存率和生活质量。
1 资料和方法
1.1 一般资料
对2019 年1 月至2020 年1 月在广东省人民医院及广东省人民医院珠海分院就诊的需行急诊PCI 治疗的STEMI 患者进行筛选。纳入标准:(1)年龄≥18 岁且明确诊断为STEMI[a.心电图显示典型的至少2 个相邻导联ST 段显著抬高(男性>0.15 mV,女性>0.20 mV)+心肌酶学改变(肌钙蛋白、肌酸激酶同工酶、肌酸激酶);b.心电图显示典型的至少2 个相邻导联ST 段显著抬高(男性>0.15 mV,女性>0.20 mV)+典型的持续性心绞痛症状;c.心电图显示典型的至少2个相邻导联ST 段显著抬高(男性>0.15 mV,女性>0.20 mV)+心肌酶学改变(肌钙蛋白、肌酸激酶同工酶、肌酸激酶)+典型的持续性心绞痛症状。患者临床上符合a、b、c之一均可临床诊断STEMI],发病在12 h 内。(2)拟行直接PCI 治疗的患者;(3)“罪犯血管”经过血栓抽吸和(或)球囊扩张后前向血流达到TIMI 3 级,且有支架置入指征;(4)签署知情同意书。排除标准:(1)心源性休克或心脏骤停的患者;(2)LVEF<30%的患者;(3)血红蛋白<70 g/L 的患者;(4)血小板计数<50×109/L 的患者;(5)“罪犯血管”为支架内闭塞或狭窄、桥血管闭塞或狭窄的患者;(6)“罪犯血管”存在夹层病变的患者;(7)造影剂过敏的患者;(8)抗栓药物无法耐受的患者;(9)近期活动性出血的患者;(10)左主干或左前降支近端闭塞病变的患者。
按标准手术方法进行血栓抽吸伴或不伴球囊扩张后“罪犯血管”远端血流达到TIMI 3 级,必要时给予冠状动脉内IIb/IIIa 受体拮抗剂或硝酸酯类或硝普钠后观察10 min 仍能维持血流TIMI 3 级,且符合入选标准的患者,由介入医师在术中根据临床和冠状动脉血流灌注状况判断其是否应接受即刻支架置入或者延迟支架置入(介入治疗医师皆为多年从事介入手术的高年资医师)。共245 例患者入选,其中194 例接受即刻PCI 治疗,年龄(60.50±11.75)岁,男性占87.1%;51 例接受延迟支架置入,年龄(59.00 ± 11.28)岁,男性占86.3%。两组患者年龄、性别比较,差异无统计学意义(P>0.05)。所有患者均接受了最佳药物治疗和术后超声心动图的临床评估。
1.2 治疗方法
即刻支架置入组:按介入医师评估决策进行即刻支架置入术。记录患者相关临床诊疗及介入手术信息,患者PCI 治疗后入住监护室监测生命体征,并按指南要求及临床常规给予充分的冠状动脉粥样硬化性心脏病(冠心病)药物治疗。延迟支架组:介入医师评估决策进行延迟支架置入。患者给予持续静脉使用IIb/IIIa 受体拮抗剂(按患者体质量使用)至少24 h,最长不超过48 h,并按照目前临床指南给予充分的冠心病药物治疗。从首次发病开始计算,72 h 后给予患者择期二次介入治疗,在等待二次介入手术期间评估患者是否发生MACE。二次介入手术重新评价患者“罪犯血管”的狭窄程度,按照目前临床指南决定“罪犯血管”和非“罪犯血管”是否需要支架置入治疗。
1.3 围术期药物的使用
所有入选患者均应在双联抗血小板药物(术前负荷阿司匹林300 mg+氯吡格雷300~600 mg 或阿司匹林300 mg+替格瑞洛180 mg;术后常规每日阿司匹林100 mg+氯吡格雷75 mg 或阿司匹林100 mg+替格瑞洛180 mg)和他汀类药物基础上,根据临床情况尽量使用改善预后药物(血管紧张素转化酶抑制剂或血管紧张素受体Ⅱ拮抗剂、β受体阻断药、醛固酮受拮抗剂),并使用药物控制危险因素及治疗并发症。
1.4 观察指标
1.4.1 患者围术期临床资料(1)病史,包括发病起始时间、发病至入室时间、既往史;(2)体格检查及生命体征,包括心律、心率、血压、体温、身高、体质量;(3)肌钙蛋白T浓度、肌酸激酶(creatine kinase,CK)及肌酸激酶同工酶(creatine kinase iso⁃enzyme MB,CK-MB)浓度、氨基末端脑钠肽前体(N-terminal pro-brain natriuretic peptide,NT-proB⁃NP)或脑钠肽(brain natriuretic peptide,BNP)浓度、血常规;(4)术后1周超声心动图检查结果。
1.4.2 急诊介入即刻支架置入组观察指标(1)支架置入前后冠状动脉血流TIMI 分级(0 级为无造影剂通过狭窄部位;1 级为少量造影剂穿过狭窄病变,但不能使远端动脉血管床充分显影;2 级为造影剂能通过狭窄部位并使远端血管显影,但造影剂流经或排空狭窄部位的速度较近端血管段缓慢,或与非狭窄冠状动脉相比,狭窄部位远端造影剂进入和排空延迟;3 级为前向血流到达远端血管床的速度与到达病变近端血管床的速度相当,造影剂排空正常)。(2)TIMI 心肌灌注分级(TIMI myo⁃cardial perfusion grading,TMPG)(TMPG 分级:0 级为“罪犯血管”远端心肌组织灌注完全无造影剂染色或造影剂充盈所致的“磨玻璃样”改变;1 级为造影剂在“罪犯血管”远端心肌组织缓慢染色,但消除缓慢>30 s 以上;2 级为造影剂缓慢进入和离开“罪犯血管”远端心肌组织,表现为缓慢染色及“磨玻璃样”改变>3 个心动周期消失;3 级为造影剂正常进入和离开“罪犯血管”远端心肌组织,染色的出现和消失正常,“磨玻璃样”改变在3 个心动周期内消失)。(3)血栓积分(血栓积分0 分为无血栓;1分为模糊的血栓影;2 分为确定的血栓影像,长度小于血管内径的1/2;3 分为确定的血栓,长度为1/2 到2 倍血管内径之间;4 分为确定的血栓长度大于2 倍血管内径;5 分为血管堵塞无法评估血栓)、冠状动脉造影三维重建定量分析(QCA)和病变长度。(4)记录术中慢血流或无复流的发生及MACE。
1.4.3 延迟支架术置入组观察指标(1)延迟造影支架置入前后冠状动脉血流TIMI 分级、TMPG灌注分级及血栓积分。(2)记录术中慢血流或无复流的发生及MACE。
1.5 统计学分析
采用双中心、前瞻性、观察性研究。计数资料以[n(%)]表示,采用Pearson 卡方(χ2)检验及CMH检验。正态分布计量资料以()表示,用重复测量方差分析及协方差分析;非正态分布计量资料以M(P25~P75)表示,用Kruskal-Wallis检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者基线资料比较
两组患者体质量指数、原发性高血压(高血压)病史、糖尿病病史、吸烟史、低密度脂蛋白胆固醇、三酰甘油、肌酐、梗死相关动脉、病变血管数量等基线资料比较,均差异无统计学意义(P>0.05),详见表1 和表2。
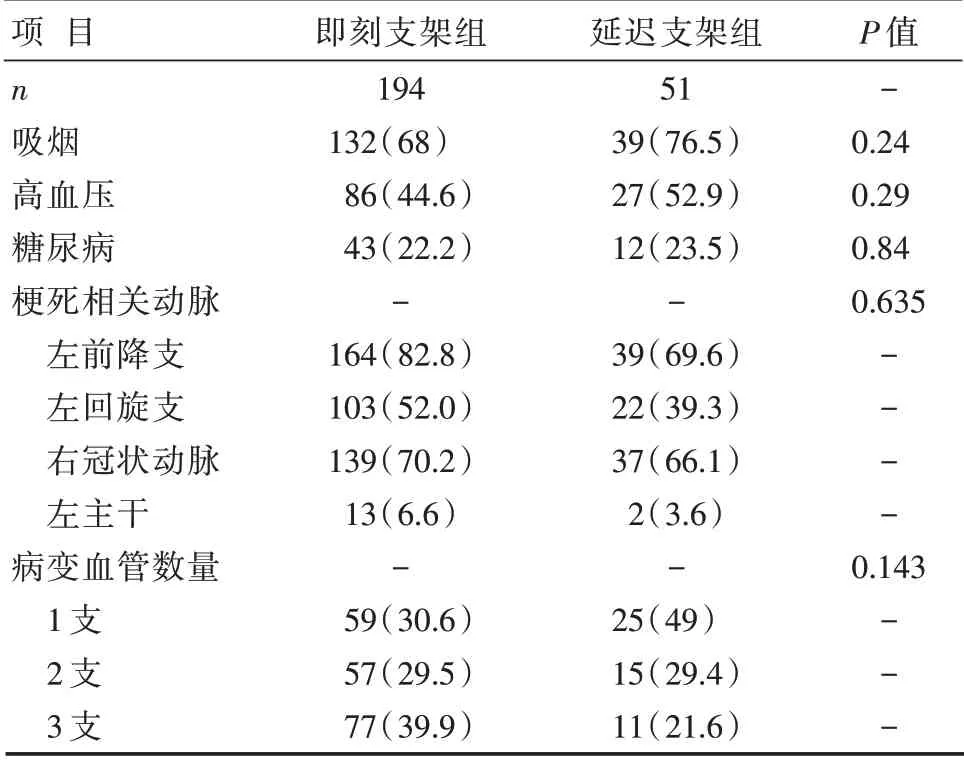
表1 两组患者计数基线资料比较 [n(%)]
表2 两组患者计量基线资料比较 []
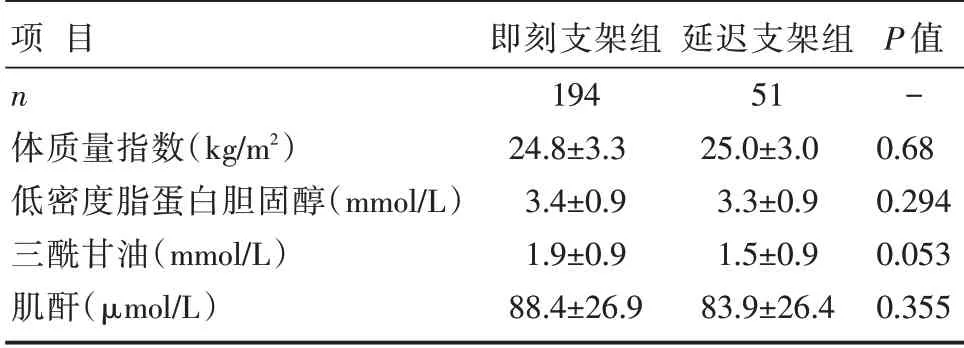
表2 两组患者计量基线资料比较 []
2.2 两组患者术后观察指标比较
即刻支架组与延迟支架组患者术后肌钙蛋白T峰值、肌酸激酶同工酶峰值、NT-proBNP 峰值浓度及LVEF比较,差异无统计学意义(P>0.05),见表3。
表3 两组患者术后观察指标比较 [M(P25~P75),]

表3 两组患者术后观察指标比较 [M(P25~P75),]
2.3 两组患者术后冠状动脉血流情况比较
即刻支架组与延迟支架组患者术中慢血流或无复流患者比例、TIMI 3 级血流患者比例、TMPG 2~3 级患者比例比较,差异有统计学意义(P<0.05),详见表4。
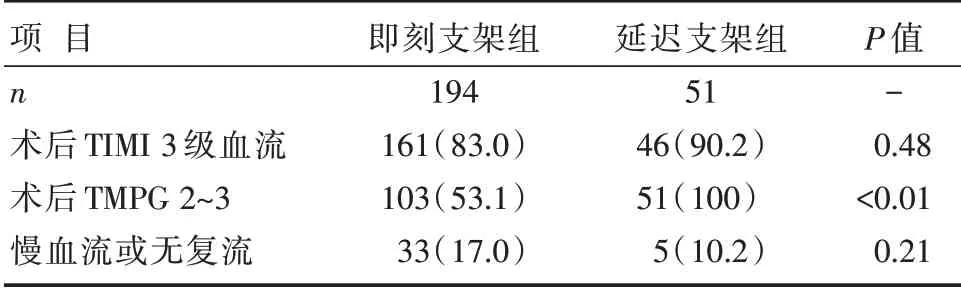
表4 两组患者术后冠状动脉血流情况比较 [n(%)]
2.4 两组患者主要不良心血管事件发生率比较
即刻支架组与延迟支架组患者MACE 发生率比较,差异无统计学意义(P>0.05),详见表5。
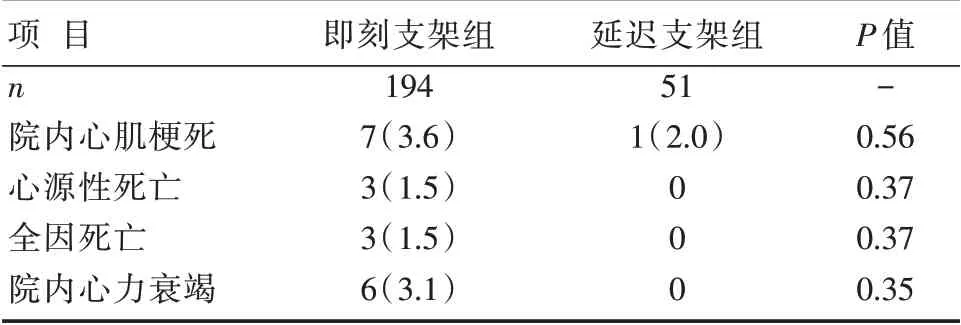
表5 两组患者MACE 发生率比较 [n(%)]
3 讨论
对于处在时间窗内的STEMI 患者,进行急诊PCI治疗中慢血流和无复流的发生会严重影响其的治疗效果和预后。其发生机制较为复杂,尚未能完全得到阐明。虽已有不少研究表明,延迟支架术能改善急诊PCI 治疗后患者即刻血流灌注和减少短期相关的不良事件发生率,但多项随机对照试验和荟萃分析都未显示延迟支架对患者的长期MACE发生率和临床预后有改善作用。本研究设计主要是根据以往研究的基础上,对STEMI 患者急诊PCI 治疗中,开通梗死相关血管后,恢复TIMI 3 级血流的患者分为两组,一组采用传统的即刻支架置入术,另外一组采用延期支架置入策略,评估延迟支架置入策略是否可以改善冠状动脉的再灌注。进一步探讨延迟支架术能否降低心肌损伤的程度及最终减少MACE 发生率,使患者的心脏功能获得更好的保护,提高患者生存率和生活质量。
本研究为非随机对照分组。介入医师皆为多年从事介入手术的高年资医师,有着丰富的临床和PCI 治疗经验。基本原则是“罪犯血管”开通后TIMI 血流达到3 级,确保患者缺血心肌得到改善。患者支架置入策略为介入医师根据患者临床和冠状动脉“罪犯血管”开通后血流灌注状况而决定即刻支架置入或者延迟支架置入。
本研究结果显示,在急性STEMI 患者中,与常规即刻置入支架相比,延迟置入支架策略未能显著减少无复流或慢血流的发生。延迟支架置入对于术后冠状动脉血流TIMI 分级方面也未得到显著改善,但是TMPG 2~3 级的患者比例显著增加。Lee 等[13]在一项Mata 分析中通过选取7 个非随机注册中心2 281 例STEMI 患者及3 个随机试验项目,比较延迟支架置入和即刻支架置入梗死相关动脉的结果:延迟支架置入术和即刻支架置入术患者之间发生血流异常的风险没有显著差异;荟萃分析表明,延迟支架置入术后总缺血时间延长与血流异常风险降低之间存在显著关系。本研究的结果虽然在TIMI 血流分级和无复流或慢血流的发生率上未能得出显著性差异,但是延迟支架策略显示出改善趋势,可能与本研究样本数量有关。由于本研究为非随机对照研究,分组可能存在一定的偏移,进一步扩大样本量可以得到更精确的结果。
本研究结果显示延迟支架策略组与常规即刻支架置入组患者住院期间心肌梗死、心源性死亡和全因死亡发生率比较,差异无统计学意义(P>0.05)。以往的国外文献报道,延迟支架置入术可显著降低围术期复合事件和梗死相关动脉血流异常的风险(发生率:5.3%vs.10.2%)。然而包括全因病死率、心肌梗死或任何计划外靶血管重建(TVR)在内的临床结果未受影响,这与本研究的结果相一致。
综上所述,与标准即刻支架置入相比,STEMI患者延迟支架置入策略不能降低无复流或慢血流与MACE 的发生,延迟支架置入术对于术后血流灌注未见有统计学意义的差异。
