直立不耐受患者卧立位TCD 脑血流临床分析
2021-07-08唐玮婷范文捷
唐玮婷 范文捷 顾 慧 游 咏
1)海南医学院第二附属医院,海南 海口 570100 2)南华大学附属第一医院,湖南 衡阳 421001
直立不耐受(orthostatic intolerance,OI)综合征是指因直立姿势时出现包括头晕、眩晕、视力模糊、头痛和晕厥等,而平卧后缓解的一组综合征[1]。OI综合征是成年人中的常见疾病,直立性头晕1年及终身的患病率分别为10.9%和12.5%[2]。直立性体位性低血压(orthostatic hypotension,OH)的患病率14%~30.3%[3],OI可增加老年人跌倒风险[4],严重影响患者生活质量,是4年全因病死率的独立预测因素[5],然而目前诊断手段有限。
目前临床诊断OI 综合征常用手段为直立倾斜床试验或主动卧立位试验,根据患者被动或主动体位改变时血压、心率动态变化进行临床分型与病因诊断,但仍有很大部分OI 综合征患者分型和诊断不明。经颅多普勒(transcranial Doppler,TCD)可以实时监测脑血流速度的变化,TCD 连续记录卧、立位改变时脑血流动力学参数,观察到快速直立时脑血流速度从最初的下降而快速回调,命名为“W”波,推测“W”波的出现与压力反射功能相关,“W”波消失提示存在严重的自主神经功能障碍,也观察到多系统萎缩患者的“W”波消失,并与其不良预后相关[6-8]。
直立倾斜试验用是评估OI的标准方法,NOVAK首次将脑血流速度加入传统的直立倾斜床,据此对OI 进行诊断分类,具体分类包括直立性低血压(orthostatic hypotension,OH)、晕厥、心因性晕厥、原发性脑自动调节衰竭(primary cerebral autoregulatory failure,pCAF)、直 立性心动过 速综合征(postural tachycardia syndrome,POTS)、阵 发 性 心 动 过 速(paroxysmal sinus tachycardia,PST)、不适当窦性心动过速(inappropriate sinus tachycardia,IST)直立性脑低灌注综合征(orthostatic cerebral hypoperfusion syndrome,OCHOs)、直立性高血压综合征(orthostatic hypertension syndrome,OHTN)等[9]。由于费用及场地问题,目前直立倾斜床试验在我国开展得并不普遍。而相对于直立倾斜试验,卧立位TCD 试验操作更方便,花费更低且临床更易获得。本研究拟将卧立位血压、心率变化与卧立位TCD 脑血流动力学参数相结合,探讨卧立位TCD 对直立不耐受患者临床类型的影响及可能的临床意义,以促进对OI 综合征患者更精准的临床管理。
1 资料与方法
1.1 研究对象回顾2018-09—2019-02 在海南医学院第二附属医院及南华大学附属第一医院神经功能测评室完善卧立位TCD患者的临床资料。入选标准:(1)具有直立不耐受症状,直立不耐受指当体位从卧位变为立位或长时间处于站立时出现头晕、恶心、手抖、胸闷气短、胸痛、头痛、疲劳、注意力不集中、黑蒙、不明原因跌倒等症状;(2)既往有晕厥史者。排除标准:(1)具有严重心、肺疾病者;(2)颅内或颅外动脉狭窄≥50%者;(3)无颞窗或颞窗不良的患者;(4)在操作中出现严重的直立不耐受,无法配合卧立位试验者。共纳入102 例患者,女25 例(24.5%),男77 例(75.5%),年龄64(55~70)岁。
1.2 研究方法
1.2.1 卧立位TCD试验:所有患者行卧立位脑血流监测,采用2 MHz探头通过颞窗对任意一侧大脑中动脉50~60 mm的深度进行脑血流量监测,并使用头套固定。整个操作过程:嘱患者平卧3 min,然后在8 s内迅速站立并保持直立位5 min,之后再平卧3 min[6]。观察直立时“W波”是否回调不全、基线及1 min、5 min平均脑血流速度并计算直立性脑血流速度评分。
直立性脑血流速度评分的计算:将基线血流定义为100%,立位第1 分钟血流80%~<90%计1 分,血流70%~<80%计2分,血流<70%计3分;立位第5 分钟血流79%~<89%计1 分,血流69%~<79%计2分,血流<69%计3分,总分等于两段评分之和[9]。同时测量卧位基线血压、心率,直立后1 min、3 min、5 min 的血压和心率。试验过程中询问患者有无头晕、黑蒙症状。基于卧立位血压、脑血流、心率检测结果将患者分组。
1.2.2 直立不耐受评分:利用直立不耐受问卷(OIQ)评估受试者直立不耐受症状,该问卷已被证明是有效和可靠的[10]。该问卷被用来评估近一月来的直立不耐受症状。调查问卷包括10 个项目,评估每个直立不耐受症状的存在和频率。每项评分0~4 分,0分表示无症状,4 分表示每天多次出现。通过10 项得分相加得到总分评估直立不耐受症状[11]。OI患者的分类标准见表1。
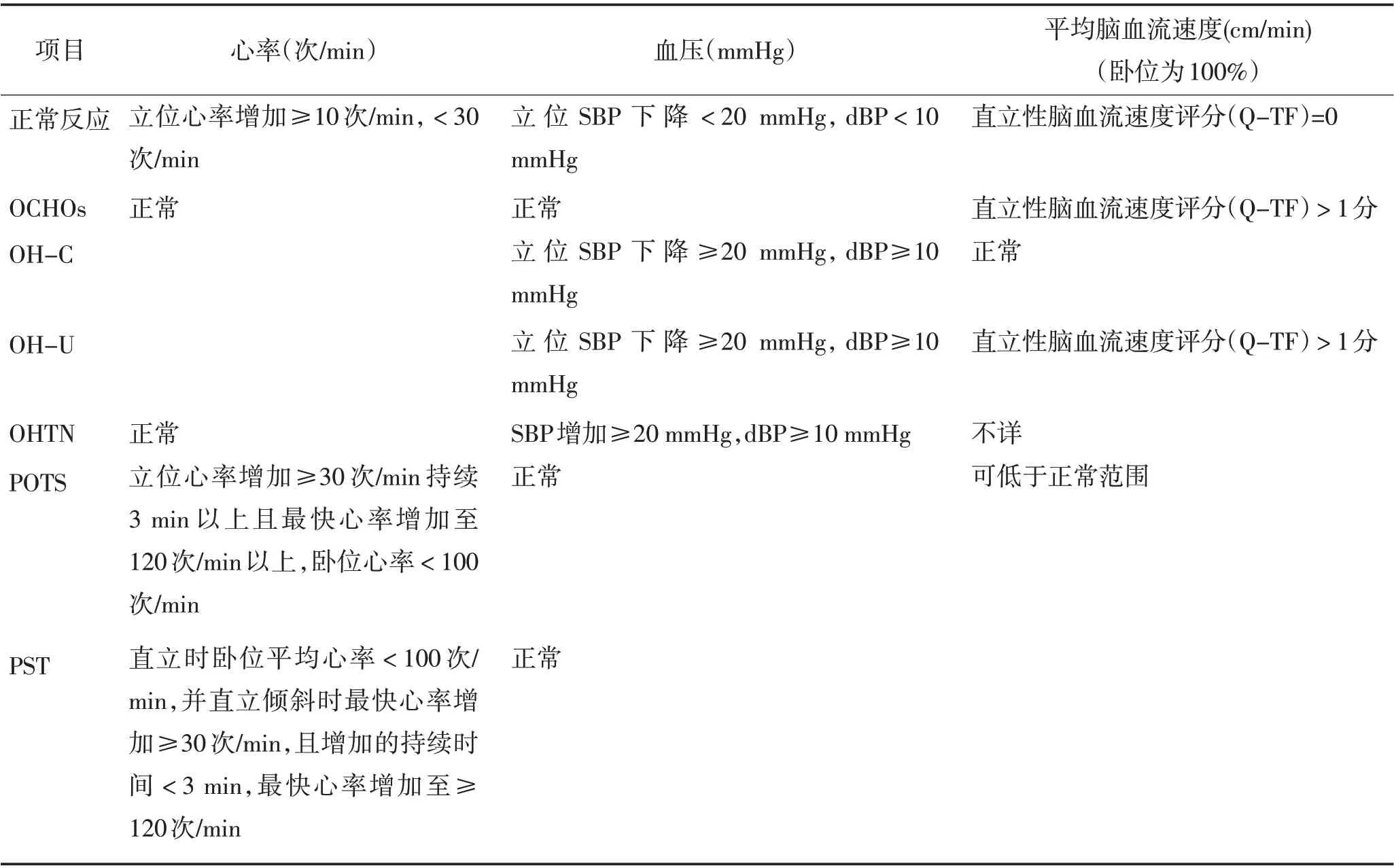
表1 直立不耐受综合征的标准[9]Table 1 Criteria for orthostatic intolerance syndrome
1.3 统计学处理采用SPSS 19.0软件处理数据,部分数据呈偏态分布,计量资料用(中位数,四分位间距)表示,计量资料用Kruskal-Wallis检验,计数资料用Fisher确切概率法或卡方检验。以P<0.05为差异有统计学意义。
2 结果
应用传统评估方法,即血压与心率的卧立位变化模式将OI患者分类,可分为OH 36例,POTS 3例,PST 3 例,OHTN 3 例,血压及心率反应正常者57例。将TCD 卧立位脑血流结果纳入传统评估方法后,之前归为正常反应类的患者中16 例可归为OCHOs,OH 患者再细分为OH-C 14 例,OH-U 22例。应用卧立位TCD脑血流诊断OI患者后,不可分型的OI患者由57例降低至41例,差异有统计学意义(χ2=5.027,P<0.025)。见表2。依据TCD 卧立位脑血流结果将OI 患者分类:OCHOs 16 例(15.7%),OH-C 14 例(13.7%),OH-U 22 例(21.6%),OHTN 3例(2.9%),POTS 3例(2.9%),PST 3例(2.9%)。正常反应组41例(40.2%)。各综合征TCD卧立位参数见表3。
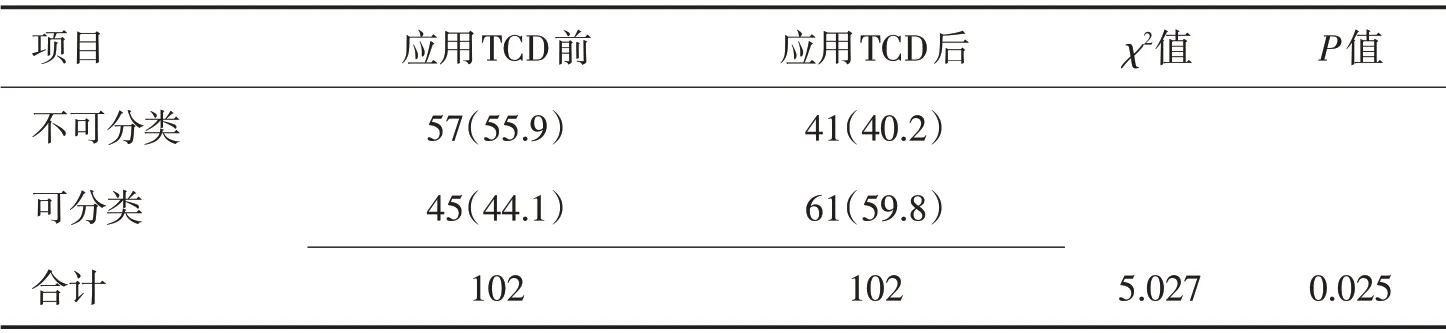
表2 应用卧立位TCD诊断前后OI患者诊断分类人数比较 [n(%)]Table 2 Comparison of the number of OI patients diagnosed before and after the application of TCD in the lying position [n(%)]

表3 直立不耐受综合征主要的临床特征 [中位数(四分位间距)]Table 3 Main clinical features of orthostatic intolerance syndrome
POTS、PST、ONTN患者均无W波回调不全现象,在OH-U、OH-C、OCHOs 和正常反应组三类OI 综合征中均有患者出现卧立位TCD-W 波回调不全。其中W 波回调不全在OH-U 组占72.7%,OH-C 占35.7%,OCHOs占31.3%,正常反应组占14.6%。卧立位TCD结果见表4。

表4 卧立位TCD试验脑血流参数Table 4 TCD test cerebral blood flow parameters
3 讨论
OI综合征是指患者在直立时出现头晕、眩晕、出汗、震颤、心悸、疲劳、运动不耐受、视力模糊、反复晕厥等,平卧后缓解的一组临床综合征。临床上较为常见的OI 包括OH 和POTS 及晕厥[1]。NOVAK 首次将脑血流动力学变化加入传统的直立倾斜床试验,并据此对OI综合征患者分类诊断[9]。目前直立倾斜床试验在我国的开展并不普遍,TCD 结合卧立位试验目前已用于心血管自主神经功能的评估[12]。本研究显示卧立位血压、心率结合TCD 卧立位脑血流动力学参数后,原57例不能分类的OI综合征患者中16例诊断为直立性脑低灌注,原诊断为直立性低血压的36 例患者中22 例出现直立性脑低灌注,其中16/22 例W 波回调不全,这部分患者的直立不耐受自评量表得分更高,提示卧立位TCD有助于OI综合征的临床分类。本研究结合卧立位TCD脑血流动力学参数,将OI 患者分为7 种类型,分别是OCHOs、OH-C、OH-U、OHTN、POTS、PST、正常反应组,其中正常反应组41 例(40.2%),OH-U 22 例(21.6%),OCHOs 16例(15.7%),OH-C 14 例(13.7%),OHTN 3 例(2.9%),POTS 3例(2.9%),PST 3例(2.9%)。本研究POTS占比较小,OI综合征患者中未发现不恰当窦性心动过速(inappropriate sinus tachycardia,IST)表现者,与研究人群数量较少及检测方法不同有关。
OCHOs 是近年新提出的直立不耐受综合征,是导致直立性头晕的常见原因[9],其诊断标准是直立性脑血流速度降低而没有直立性低血压及心律失常。传统通过测量血压及心率来区分OI 患者,很可能漏诊这类患者。该病以女性多见(59%),通常合并高血压(21%)和偏头痛(35%)。与对照组相比,立位CBFv 下降20%,可能与脑血管异常收缩和外周静脉顺应性增加有关[13]。
OI 伴OH 提示存在更为广泛的自主神经功能障碍,大部分OH 患者脑血管自动调节完整,或自动调节范围扩大以维持立位时脑灌注[13]。当脑血管自动调节受损或血压下降幅度过大时出现脑低灌注[9]。本研究中OH-U 组患者直立不耐受症状较OH-C 组患者严重,也与NAVOK等[14]研究结果一致,提示OH合并直立性脑低灌注患者可能需要更密切的临床关注,值得开展更大规模的临床研究。
既往研究提示POTS可出现脑低灌注,在PST 中正常或短暂升高[9],推测这种脑低灌注与直立性低碳酸血症导致脑血管收缩,脑血流量减少有关[15]。本研究POTS、PST 和OHTN 组未观察到直立性脑低灌注,考虑与研究样本少有关。
OHTN 也是直立不耐受的原因之一,目前对OHTN的定义仅包括直立时血压的升高,而心率和直立时CBFV反应则未考虑在内。这可能导致与POTS的诊断重叠,因在高肾上腺素型的POTS中可观察到血压升高。此外,血压的升高也可在OCHOs 上观察到,在立位期间血压的过度上升与CBFV 的下降有关,如果按照现有的OHTN 诊断标准,会导致OHTN与OCHOs诊断重叠[9]。卧立位脑血流调节机制较为复杂,主要涉及自主神经功能和脑血管自动调节两个方面。由卧位变为立位时重力介导的血液再分配导致血压下降,脑血流也随之下降,激活颈动脉窦和主动脉弓的压力感受器,这种压力反射作用导致心率增加及阻力血管收缩,从而使血压迅速升高,脑血流也随之回调达到或超过基线水平,这一过程发生在直立后30 s 内,随后血压与脑自动调节达到平衡状态,脑血流等于或稍低于基线水平[6,16]。XU等[6]首次将卧立位脑血流变化形成的波形命名为W 波,W下降支及上升支分别表示直立时血压的急剧下降与随后压力反射调节导致的血压回调,“W”波的出现可能与压力反射功能相关。W波回调不全提示自主神经功能障碍或脑自动调节受损。本研究OH-U组患者W 波回调不全达72.7%,而OH-C 占35.7%,OCHOs 占31.3%,反映了不同类型OI 综合征患者自主神经功能损害的差异。本研究中41(40.2%)例OI综合征患者卧立位血压、心率及脑血流动力学参数未发现异常,但有6例(6/41,14.6%)出现W波回调不全,提示可能存在自主神经功能受损,提示卧立位TCD可以帮助识别需要密切临床随访的OI综合征患者。
不同的OI 综合征患者临床表现相似,而卧立位血流动力学上的表现不一样,反映了潜在的病理生理机制差异。卧立位TCD 脑血流监测可用于OI 患者的诊断与鉴别诊断,有利于临床医生对于该病的诊断与管理,从而制定更有效的治疗方案。
