颅骨修补术后颅内压及脑血流变化的临床研究
2021-07-08万文武吴海波滕志朋
万文武 吴海波 滕志朋 彭 形 王 广
重庆市中医院,重庆 400021
当各种创伤性脑损伤[1-2]、自发性脑出血[3]、大面积脑梗死[4]等所致颅内压力恶性增高、脑疝形成并通过常规保守治疗措施不能有效干预时,实施去颅骨瓣减压手术便是挽救患者生命的有效手段[5]。去骨瓣减压术可扩大颅腔容积,能有效降低颅内压力,但病人由于颅腔失去密闭性,容积相对扩大,且因大气压及脑组织自身重力的影响,使脑组织向进心端推移,造成塌陷,影响脑脊液循环,导致颅骨缺损患者颅内压改变。颅腔内的压力波动导致颅内血管的调节能力减弱,脑组织与血液之间的物质交换受到影响,继而出现相应受损区域的脑组织萎缩,由此引起的一系列临床症状,即颅骨缺损综合征[6]。严重者可出现意识下降,颅骨缺损侧瞳孔出现改变,缺损部位明显凹陷,触摸压力低,甚至可能危及生命,即所谓的环锯综合征[7-8]。因此,一般在患者颅内情况好转可择期行颅骨缺损修补,目前对颅骨缺损修补手术时机尚有争论,一般选择在患者原发疾病平稳后3~6个月行颅骨修补手术治疗[9-12]。颅骨修补手术为治疗颅骨缺损的主要方法,作为一种重建型手术,因其可恢复去颅骨瓣减压术后颅骨结构完整性、改善长时间大面积颅骨缺损所致的颅内压平衡失调、大脑皮质血流和脑脊液动力学紊乱等情况[13-14],已在各级医院神经外科广泛开展。相关研究表明,多数颅骨修补术后患者神经功能较术前有明显的恢复或改善,目前认为可能是颅骨修补手术恢复颅腔生理密闭性,消除了外界对颅内压力的干扰因素并解除脑组织受到的压迫[15],同时促进脑组织血流动力学的恢复,消除外界压力对大脑表面血管的直接作用,从而促进脑组织血液循环,改善脑组织的新陈代谢,并促进神经功能康复[16],但具体机制至今仍未完全明确。本研究采用CT灌注成像对三维钛网颅骨修补术前、术后脑内灌注变化情况进行探讨,同时监测术前、术后颅内压力变化情况,以期发现颅骨修补前后颅内压及脑血流的变化规律,从而对临床及时、科学、合理、安全地开展颅骨修补手术治疗颅骨缺损,同时探寻颅骨修复可能促进神经功能恢复的部分机制,从而更好地指导临床治疗。
1 资料与方法
1.1 一般资料本试验在重庆市中医院伦理委员会指导下实施,试验前患者或监护人充分知情同意,并获得患者或监护人授权同意。选取2018-03—2019-03 在重庆市中医院神经外科进行三维钛网颅骨修补手术病例20 例,其中男13 例,女7 例,年龄25~78(55.55±12.82)岁,其中创伤性脑损伤10 例,自发性脑出血8 例,脑梗死2 列,均为单侧颅骨缺损病例,颅骨缺损6 cm×6 cm~12 cm×15 cm,面积(89.10±34.70)cm2,颅骨修补手术距离去颅骨瓣减压时间为32~370(97.02±75.05)d。见表1、图1。

图1 两位患者颅骨修补术前、颅骨修补术后头颅CT骨窗三维成像Figure 1 Three-dimensional images of CT bone windows of the skulls of two patients before and after the cranioplasty

表1 20例患者临床资料Table 1 Clinical data of 20 patients
1.2 CT 灌注成像检测方法使用美国GE 公司Hispeed dual 64 排双螺旋CT 进行检查,所有患者在检查前常规CT 平扫定位,选择CT 脑灌注扫描层面。静脉注入碘海醇(370 mgI/mL,总量约为50 mL,注射流率5 mL/s)后开始扫描,将扫描得到的灌注图像进行处理,得到脑组织的灌注参数图像。对观察区域(大脑皮质区、基底节区、大脑白质区)不同层面进行3 次测量取平均值,避开引起容积效应的部位,通过软件整理出脑血流容量(CBV)、脑血流流量(CBF)、造影剂平均通过时间(MMT)和对比剂达到峰值的时间(TTP),CT 脑灌注成像时间点选择在颅骨缺损修补术前和术后1周。
1.3 颅内压力测定所有病人术前1 d 和术后1 周行腰椎穿刺术,为减少操作误差,所有腰椎穿刺术均由同一熟练神经外科医师操作,测定颅内压力,记录数据备用。
1.4 统计学方法应用SPSS 17.0 统计软件进行数据分析,计量资料以均数±标准差(±s)表示,计量资料采用配对t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 患者颅骨修补前后颅内压变化情况本组病例20 例,术后1 周患者颅内压力由术前1 d 的(75.00±22.33)mmH2O 升高至(131.25±20.77)mmH2O(1 mmH2O=0.009 8 kPa),提示颅骨修补术后1周颅内压力较术前1天明显升高(t=11.42,P<0.05)。见图2。

图2 颅骨修补前后颅内压变化情况Figure 2 Changes in intracranial pressure before an after skull repair
2.2 颅骨修补前后大脑皮质、基底节、大脑白质区CBF、CBV、MMT、TTP 变化颅骨缺损修补术前和术后1周在观测区(大脑皮质区、基底节区、大脑白质区)行CTP检测,结果提示,颅骨修补术后患侧大脑皮质区CBF、CBV 较术前明显增加(P<0.05),术后MMT、TTP 较术前明显降低,差异有统计学意义(P<0.05);大脑皮质区术前患侧CBF、CBV 均低于健侧(P<0.05),而MMT、TTP均高于健侧,差异有统计学意义(P<0.05);颅骨修补术后基底节区、大脑白质区CBF、CBV术后较术前有所增加,术后MMT、TTP较术前有所下降,但差异无统计学意义(P>0.05)。见表2~4、图3~4。

图3 颅骨修补术前患侧大脑皮质区与健侧大脑皮质区CBF、CBV、MMT、TTP变化情况Figure 3 The changes of CBF,CBV,MMT,TTP in the cerebral cortex and the contralateral cerebral cortex before the cranioplasty
表2 颅骨修补手术前后大脑皮质区CBF、CBV、MMT、TTP变化情况 (±s)Table 2 Changes of CBF,CBV,MMT,TTP in the cerebral cortex before and after the skull repair operation (±s)

表2 颅骨修补手术前后大脑皮质区CBF、CBV、MMT、TTP变化情况 (±s)Table 2 Changes of CBF,CBV,MMT,TTP in the cerebral cortex before and after the skull repair operation (±s)
注:术后与术前相比,*P<0.05;术前健侧与患侧相比,#P<0.05
时间术前术后CBF[mL/(100 g·min)]患侧5.43±0.98 8.98±2.14*CBV(mL/100 g)患侧1.26±0.35 2.65±0.53*MMT(s)患侧21.13±3.21 14.01±0.42*TTP(s)患侧21.22±1.16 16.03±1.41*健侧13.73±1.79#13.71±2.06健侧16.22±3.50#14.92±4.25健侧2.47±0.65#3.20±1.42健侧12.67±0.96#11.50±1.35
表3 颅骨修补手术前后基底节区CBF、CBV、MMT、TTP变化情况 (±s)Table 3 Changes of CBF,CBV,MMT,TTP in the basal ganglia before and after skull repair surgery (±s)
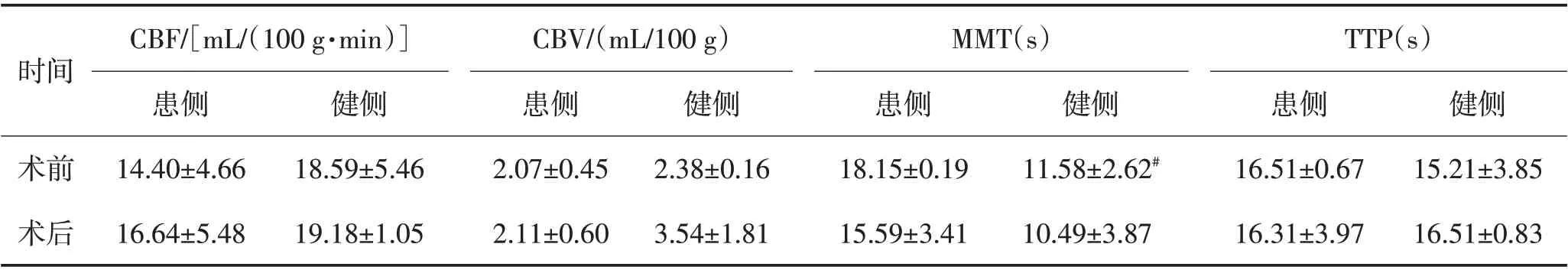
表3 颅骨修补手术前后基底节区CBF、CBV、MMT、TTP变化情况 (±s)Table 3 Changes of CBF,CBV,MMT,TTP in the basal ganglia before and after skull repair surgery (±s)
注:术前健侧与患侧相比,#P<0.05
时间术前术后CBF/[mL/(100 g·min)]患侧14.40±4.66 16.64±5.48健侧18.59±5.46 19.18±1.05 CBV/(mL/100 g)患侧2.07±0.45 2.11±0.60健侧2.38±0.16 3.54±1.81 MMT(s)患侧18.15±0.19 15.59±3.41健侧11.58±2.62#10.49±3.87 TTP(s)患侧16.51±0.67 16.31±3.97健侧15.21±3.85 16.51±0.83
表4 颅骨修补手术前后大脑白质区CBF、CBV、MMT、TTP变化情况 (±s)Table 4 Changes of white matter area CBF,CBV,MMT,TTP before and after skull repair surgery (±s)

表4 颅骨修补手术前后大脑白质区CBF、CBV、MMT、TTP变化情况 (±s)Table 4 Changes of white matter area CBF,CBV,MMT,TTP before and after skull repair surgery (±s)
注:术前健侧与患侧相比,#P<0.05
时间术前术后CBF/[mL/(100 g·min)]患侧8.03±1.97 8.96±1.88健侧14.32±3.57 14.25±3.35 CBV/(mL/100 g)患侧1.20±0.26 1.45±0.44健侧1.82±0.21#1.57±0.44 MMT(s)患侧19.80±1.03 15.30±1.60健侧12.19±1.80#12.56±2.45 TTP(s)患侧19.19±2.01 17.47±2.13健侧15.16±3.17 14.89±5.13
3 讨论
目前去颅骨瓣减压手术是各种创伤性脑损伤、自发性脑出血所致颅内压力进行性增高、脑疝形成的有效治疗方式[17-19]。颅骨缺失后正常脑组织在颅腔内的位置随之发生改变,从而对脑脊液循环产生影响,导致颅骨缺损患者颅内压力发生变化,一系列的研究表明颅骨修补手术可从本源上解决这一问题[20-21]。本研究中,在颅骨修补术前1 d和术后1周行腰椎穿刺测定颅内压力,结果显示颅骨修补术后1周颅内压水平较术前明显增加,但均在正常颅内压范围内,提示颅骨修补术有利于正常颅内压的维持,可能有利于改善脑内血流及脑脊液循环动力学,从而促进神经功能恢复,改善患者神经功能缺失症状,提高患者生活质量[22-23]。本研究中20例患者颅骨缺损面积均>35 cm2,而有研究对147 例颅骨缺损患者术前、术后7 d、14 d分别行腰椎穿刺测定颅内压,结果发现,当颅骨缺损面积≥35 cm2,缺损面积对颅内压影响极大,而经颅骨修补术后颅内压均较术前明显上升,还观察到术后肢体障碍、癫痫及失语等颅骨缺损综合征较术前均有明显改善,且较高的颅内压恢复与颅骨修补术后认知功能障碍明显相关。PANWAR等[24]采用MRI 电影相位对比法测量6 例颅骨缺损患者室间孔、中脑导水管脑脊液流速,所有患者术后脑脊液流速均明显增加,提示颅骨修补术后脑脊液循环速度明显加快。颅骨修补术后颅内压较术前升高,但颅内压力仍在正常范围内,提示颅骨修补手术利于维持正常颅内压,而非造成颅内高压,因此,可以改变术前因缺乏颅骨屏障大气压导致脑皮质受压、皮质血流较差的情况。同时,创伤性脑损伤、自发性脑出血导致大脑易发生蛛网膜下腔、软脑膜下粘连,而蛛网膜慢性炎性改变可减少对脑脊液的吸收,由于存在颅骨缺损、脑内容物顺应性增加,外界大气压通过头皮直接作用于脑组织,这些因素均可导致脑血流量的减少和颅内压力改变,颅骨修补术后随着颅腔骨性结果恢复完整、脑内容物顺应性下降、外界大气压对脑组织的直接压迫解除,血液及脑脊液循环动力改善,这些因素将会促进脑皮质血流增加和颅内压升高,二者在一定范围内相互作用可能是神经系统良好预后的一个重要因素。

图4 颅骨修补前后大脑皮质区CBF、CBV、MMT、TTP变化情况Figure 4 Changes of CBF,CBV,MMT,TTP in cerebral cortex before and after skull repair
CT 脑灌注成像具有无创、可量化的优点,可直观关注参数的变化,可用CBF、CBV、MMT 和TTP 描述[25]。本研究采用CT 脑灌注成像对20 例颅骨修补术患者术前和术后1周进行扫描,在灌注图形对大脑皮质区、基底节区、白质区分别测量,结果显示大脑皮质区CBF、CBV 术后较术前明显增加,术后MMT、TTP较术前明显降低,与相关研究[26-28]结果一致,其中GANG等[28]对16例颅骨缺损手术患者术前2 d、术后10~15 d 行CTP扫描评估脑血流情况,结果表明CTP成像能准确显示颅骨修补术患者手术前后的脑血流动力学变化,颅骨修补术能在短时间内(10~15 d)显著改善患侧皮质区的脑血流量,以满足普遍的代谢需求,并能促进患者脑功能康复[28]。WEN 等[29]也发现在重型颅脑损伤合并大面积颅骨缺损患者中行颅骨修补术后手术侧和对侧皮质CBF 均明显增加,对侧和术侧皮质CBF差异减小,有利于患者的康复,可能与颅骨修补术后脑脊液循环恢复、颅内压改变有相关性[30]。创伤产生的瘢痕组织会增加大脑皮质和蛛网膜下腔的压力,同时也会增加来自大气的压缩效应,这些累积效应会改变脑血流动力学,导致局部血管外压力增加,从而降低颅骨缺损区的血流量[31],这为颅骨修补术后局部CBF增加提供了理论支撑。因此,颅骨修补手术前常规行CT脑灌注成像检查是非常有必要的,不仅能够为手术提供参考,也可及时发现颅骨缺失区域血流情况,为定量评估脑血流变化情况提供依据,且可能有效评估术后患者神经功能改善情况[32-24]。
本研究发现颅骨修补术后基底节区、大脑白质区CBF、CBV较术前有所增加,MMT、TTP较术前有所下降,但差异无统计学意义,表明大脑皮质区与基底节区、大脑白质区的血流动力学存在明显差异,可能原因是大脑皮质区、基底节区、大脑白质区血管分布、细胞结构存在差异,同时也与监测时间有密切关系。SARUBBO等[35]对6例颅骨修补术后不同时间间隔(1 周和3 个月)进行CTP 成像检查发现,术后1 周CBF、CBV值均有所增加,MMT降低,而在术后3个月颅内CBF、CBV、MMT 较前变化不明显,表明大脑血流动力学的变化可能不是随时间恒定的,提示需要连续监测及评估颅骨修补术后颅内压力、血流及脑脊液动力学改变,进一步探讨具体机制。
本研究表明,颅骨缺损后行颅骨修补可显著提高颅内压力,改善患侧大脑皮质CBF,有效改善局部血流动力学及脑脊液循环动力学。CTP可作为颅骨修补手术病人术前评估的必要检查,有利于及时发现脑血流的变化,评估手术疗效及预后。因此,对颅骨缺损患者进行颅骨修补手术是必要的,手术有望改善局部脑灌注,为患者神经功能恢复创造条件,同时颅骨修补手术还能改善局部外观和保护脑组织,有利于改善患者心理情绪,增加其战胜疾病的信心,从而更加积极主动地参与神经康复计划,提高生活质量,改善预后。
