抗缪勒氏管激素和性激素水平在预测卵巢储备功能中的价值
2021-07-07刘路成
袁 博,宋 俊,刘路成
南方科技大学医院检验科,广东深圳 518052
随着二孩政策的全面放开,更多适育年龄的女性生育情况受到关注。女性生育能力主要受卵巢储备功能的影响[1],卵巢储备功能是指卵巢皮质区卵泡生长发育形成可受精的卵母细胞的能力,是衡量女性卵巢功能及生育能力的重要指标[2]。月经不调、排卵异常、多囊卵巢综合征及卵巢早衰等疾病严重影响着女性的卵巢储备功能[3]。因此,更早期、准确地预测判断卵巢储备功能是诊断及治疗女性不孕及相关女性内分泌疾病的关键[4]。本文探讨了抗缪勒氏管激素(AMH)、卵泡刺激素(FSH)、黄体生成素(LH)及雌二醇(E2)在预测卵巢储备功能中的价值,现报道如下。
1 资料与方法
1.1一般资料 选取2019年1—12月于本院收治的142例妇科患者,根据其卵巢储备功能不同及其相应的诊断标准,分为正常组31例、卵巢储备功能减退(DOR)组55例和卵巢早衰(POF)组56例。POF诊断标准:40岁以前绝经,伴有围绝经期症状(潮热汗出、烦躁易怒、心悸失眠、记忆力减退、腰腿酸痛等),2次基础血FSH>40 U/L;DOR诊断标准:40岁以前出现月经稀发、量少、闭经、不孕,2次基础血FSH 10~40 U/L。正常组女性月经周期规律,内分泌各项监测指标均正常,FSH<10 U/L,无多卵囊巢声像学改变,年龄21~48岁,平均(35.2±3.8)岁。DOR组患者月经规律,FSH为10~40 U/L,年龄22~46岁,平均(34.6±3.2)岁。POF组FSH>40 U/L,闭经时间≥6个月,年龄21~40岁,平均(31.7±3.3)岁。各组在年龄、FSH上比较,差异无统计学意义(P>0.05),具有可比性。纳入标准[5]:(1)患者3个月内未服用过激素类药物;(2)患者双侧卵巢均在;(3)精神状态良好,言语沟通无碍。 排除标准:(1)伴有重大心脑血管疾病患者;(2)有精神性疾病的患者。
1.2方法
1.2.1标本收集 对于月经规律患者,于月经周期第2~4天清晨抽取空腹静脉血3~5 mL;对于闭经者于就诊当天或者第2天清晨抽取空腹静脉血3~5 mL。待血液凝固后,于离心机3 000 r/min离心10 min,分离血清置于2~8 ℃冰箱进行保存待检测。
1.2.2检测方法 血清AMH采用化学发光免疫分析法检测(深圳市亚辉龙生物科技股份有限公司,iFlash 3000全自动化学发光分析仪及配套试剂盒);血清FSH、LH、E2采用化学发光法检测(Beckman UniCel Dxl 800全自动化学发光分析仪及配套试剂盒)。
1.3统计学处理 采用SPSS22.0统计软件进行数据处理分析,组间比较采用独立样本t检验。计数资料以例数或率表示,行χ2检验。各指标间相关性分析采用Pearson相关,绘制受试者工作特征曲线(ROC曲线)分析指标灵敏度及特异度。P<0.05表示差异有统计学意义。
2 结 果
2.13组患者各激素水平比较 与正常组比较,DOR组、POF组血清AMH及E2水平明显降低,而FSH、LH水平明显升高,差异均有统计学意义(P<0.05)。见表1。
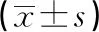
表1 3组患者各激素水平比较
2.2AMH水平与性激素的相关分析 Pearson相关分析表明,AMH与E2呈正相关(r=0.36,P<0.05),与FSH及LH呈负相关(r分别为-0.45、-0.39,P<0.05)。
2.3ROC曲线分析 AMH的ROC曲线下面积最大,其预测价值最高。将AMH分别与FSH、LH和E2联合检测评估卵巢储备功能的灵敏度和特异度,联合检测结果均高于单项检测结果,见表2、图1。

注:1为AMH+FSH;2为AMH+LH;3为AMH+E2;4为AMH;5为FSH;6为E2;7为LH;8为参考线。

表2 AMH、FSH、LH和E2单项及联合检测预测卵巢储备功能的价值
3 讨 论
卵巢储备功能是指女性卵巢皮质区部位的卵泡在卵巢内生长发育成熟形成可被精子受精,能够与精子结合的卵母细胞的能力[6-7]。其能力由卵巢内存留卵泡的数量及质量所决定,是女性生育能力及潜能的重要指标[8]。当女性卵巢内存留的可募集的卵泡数目变少或因各种因素导致卵母细胞的质量下降,则会导致女性的生育能力降低或者是其内分泌发生紊乱,又称为DOR,如得不到及时有效治疗,则会进一步加剧为POF,严重威胁着女性的身体健康[9]。目前,随着女性所面临的生活和社会压力的不断增大,女性DOR及POF发病率逐年上升,女性不孕等疾病的发生率也随之增高,对于女性的身体健康和家庭都造成了不利影响,故早期诊断DOR并及时给予相应的治疗,有效改善机体的卵巢储备功能,对于提高临床妊娠率及促进女性身体健康均具有重要意义[10]。
目前临床上评估女性机体卵巢储备功能的指标主要包括患者的年龄、体质量指数及基础生殖激素水平等[11]。常规指标虽在检测上具有操作简便、流程简单、结果直观等优势,但常规指标检测具有相对局限性,如基础生殖激素的检测需要在自然月经周期的第2~4天进行,并且需要排除残留卵泡囊肿的不良影响,若错过最佳检测时间则需等下一周期,在检测时机上对患者有所要求[12]。另外,卵巢中窦卵泡数与卵巢储备功能密切相关[13]。
AMH是由机体卵巢中的生长卵泡的颗粒层细胞所分泌的一种荷尔蒙激素,在调控卵泡活性上具有重要作用[14]。血清AMH检测可早期反映卵巢储备功能,AMH水平越高,代表卵子存量越高,女性适合受孕的黄金期越长[15]。AMH分泌不受下丘脑-垂体-卵巢分泌轴的影响,其分泌水平在月经周期中相对稳定,且不会随着月经周期的变化而变化[16]。故在检测的时间、地点上不受影响,减少了主观因素的影响,临床预测可信度较高。本研究结果显示,与正常组比较,DOR组、POF组血清AMH及E2水平明显降低,而FSH、LH水平明显升高,差异均有统计学意义(P<0.05)。这表明在不同卵巢储备功能中AMH等激素的分泌水平有所不同,可初步通过分泌水平进行检测分析。从Pearson相关分析表明,AMH与E2呈正相关,与FSH及LH呈负相关。这表明AMH与E2、FSH及LH上均存在一定的关联,能够反映出相关激素的水平情况。ROC曲线分析显示,AMH的ROC曲线下面积最大,其预测价值最高。将AMH分别与FSH、LH和E2联合检测评估卵巢储备功能的灵敏度和特异度,联合检测结果均高于单项检测结果,表明联合检测的特异度及灵敏度均有所提高,与顾媚等[17]研究结果报道相一致,可信度较高。
血清AMH和性激素与卵巢储备功能密切相关,具有一定的预测价值,当进行联合检测时,其检测灵敏度和特异度更好,在临床上可以进行更多联合检测,有助于提高检测的准确度,具有重要的临床意义,值得临床推广。