基于STRONGkids的营养干预在脑性瘫痪儿童中的应用
2021-07-06罗丽辉阳芸郭勇李水帝
罗丽辉 阳芸 郭勇 李水帝
广东省妇幼保健院康复医学科,广州 511442
脑性瘫痪是一组持续存在的中枢性运动和姿势发育障碍、活动受限症候群,这种症候群是由于发育中的胎儿或婴幼儿脑部非进行性损伤所致[1]。尽管脑性瘫痪的主要损害在于运动功能,但营养不良的风险却很常见,而且与脑性瘫痪的严重程度呈正比。脑性瘫痪患儿的营养问题可以继发其他不良影响,如生长不良、内分泌功能异常、体质量减轻等,导致家庭和社会负担沉重。有研究表明,对于存在营养障碍的患者来说,及时可靠的营养风险筛查以及合理有效的营养支持可以改善患者的病情[2]。而目前对儿童营养风险筛查工具这一方面的研究,国内外暂时没有统一的意见,有研究表明营养状况和生长风险筛查量表(STRONGkids)具有易操作、耗时少、简单实用等优点,而且有较高的信效度[3]。所以本研究旨在观察STRONGkids营养风险筛查量表在脑性瘫痪患儿康复中的影响,分析脑性瘫痪患儿的营养风险状况,更好地提高其疗效。
1 资料与方法
1.1 临床资料 选取2019年6月至2020年11月在本院康复医学科接受治疗的脑性瘫痪患儿60例,运用随机数字表法将脑性瘫痪患儿分为对照组和观察组,各30例。入选标准:符合脑性瘫痪的诊断及分型标准[4];1~3岁;粗大运动功能分级系统(GMFCS)在Ⅱ~Ⅲ级之间;家属同意治疗方案并积极配合,签署知情同意书。本研究通过医院医学伦理委员会批准。排除标准:伴有肠梗阻;伴有肠功能障碍的患儿;近3个月内接受过肠内或静脉营养支持的患儿;需要鼻饲的患儿。治疗前两组患儿临床资料见表1,各项数据比较,差异均无统计学意义(均P>0.05),具有可比性。

表1 两组脑性瘫痪患儿的临床资料比较
1.2 治疗方法
1.2.1 对照组 采用常规康复治疗,具体如下。(1)运动训练:主要采用神经发育学治疗技术,降低患儿的肌张力及促进患儿的运动功能,例如控制关键点训练、姿势对称性训练等。每天训练1次,30 min/次,连续3个月。(2)作业治疗:以改善患儿上肢功能为主,如抓握功能训练、放置训练等。每天训练1次,20 min/次,连续3个月。(3)吞咽治疗、物理因子治疗等。
1.2.2 观察组 在常规康复治疗的基础上给予营养干预治疗。STRONGkids评定患儿存在营养风险,采用公式估测患儿的静息能量消耗,同时动态监测患儿的体质量变化,根据体质量变化,相应地调整摄入量[5]。例如,有高热量需求的患儿,可用浓缩配方乳;对于能量需求较低的患儿可用低热量、高营养素的配方乳;对于无法耐受大容量喂养的患儿,可以用高能量配方乳,但必须监测是否脱水。以此为目标,然后努力使孩子的口腔摄入量最大化。例如调整食物质地和喂养技巧,优化热量摄入,改变体位支持,治疗患儿自身问题(如便秘、胃食管反流),确保饮食中足够的蛋白质和微量营养素,在这期间持续监测对营养补充的反应[6]。
1.3 评估方法 两组患儿入组前由受过培训的护士采用STRONGkids评定,治疗后再次评定;两组患儿治疗前后由治疗师采用粗大运动功能测试量表88项(GMFM-88)分别进行评定。(1)STRONGkids评分包括4个方面:①主观营养评估;②营养的摄取与丢失;③体质量减轻/体质量增长过缓;④高风险疾病。总评分4~5分为高风险,1~3分为中风险,0分为低风险。其中①、④项由护士进行评估,②、③项由护士与父母进行讨论,不清楚的问题,答案一律视为“否”。(2)GMFM-88包括5个功能分区:A区卧位和翻身17项;B区坐位20项;C区爬和跪14项;D区站立13项;E区走、跑和跳24项。每一项指标均分为0、1、2、3分4个等级,各功能区累计最高分:A区51分,B区60分,C区42分,D区39分,E区72分。结果分的计算方法:各功能区得分/各功能区最高分×100%;总评分为各个功能区得分相加除以功能区总数。
1.4 统计学分析 应用SPSS 19.0统计软件进行统计学分析,符合正态分布的计量数据均采用均数±标准差表示,组间比较采用独立样本t检验,组内比较采用配对t检验,计数资料用例(%)表示,行检验,P<0.05为差异有统计学意义。
2 结 果
2.1 STRONGkids评分 两组患儿治疗前后STRONGkids评分差异无统计学意义(均P>0.05);治疗后两组患儿比较,差异有统计学意义,观察组患儿治疗后评分优于治疗前;见表2。
表2 两组脑性瘫痪患儿治疗前后STRONGkids评分比较(分,)

表2 两组脑性瘫痪患儿治疗前后STRONGkids评分比较(分,)
注:对照组采用常规康复治疗,观察组在常规康复治疗的基础上给予营养干预治疗,STRONGkids为营养状况和生长风险筛查量表
例数30 30 t值8.581 0.689 P值<0.001 0.494组别观察组对照组t值P值治疗前4.53±0.51 4.47±0.51 0.509 0.613治疗后3.07±0.78 4.37±0.61 7.191 0.001
2.2 GMFM-88评分 两组患儿治疗前后GMFM-88的A、B、C、D、E功能区评分及总评分比较,差异均无统计学意义(均P>0.05);治疗后,两组评分均优于治疗前,观察组优于对照组(P<0.05);见表3。
表3 两组脑性瘫痪患儿治疗前后GMFM-88各功能区评分及总评分比较(分,)
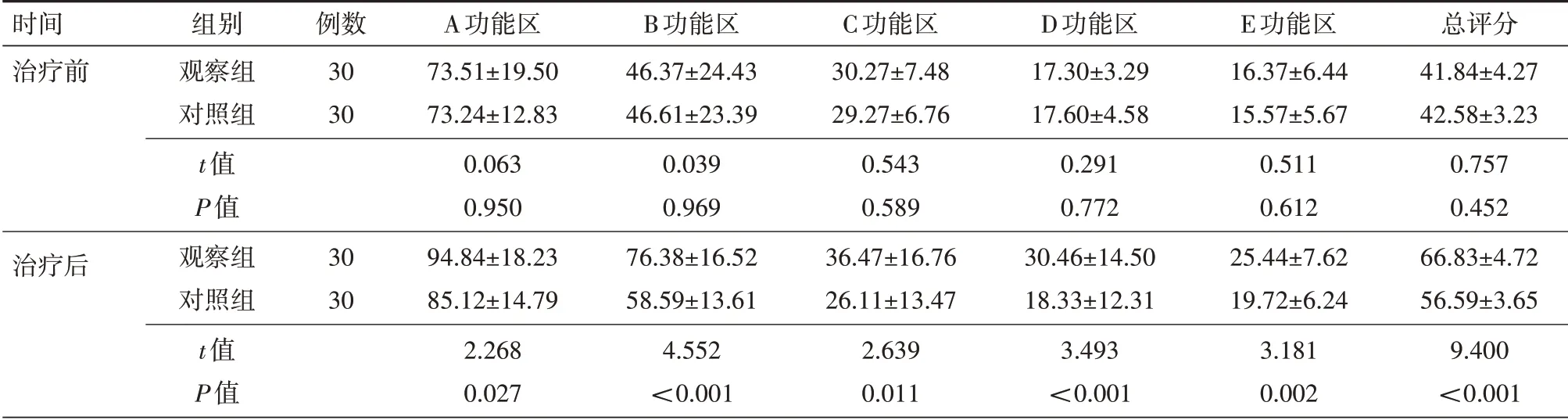
表3 两组脑性瘫痪患儿治疗前后GMFM-88各功能区评分及总评分比较(分,)
注:对照组采用常规康复治疗,观察组在常规康复治疗的基础上给予营养干预治疗,GMFM-88为粗大运动功能测试量表88项
时间治疗前总评分41.84±4.27 42.58±3.23 0.757 0.452 66.83±4.72 56.59±3.65 9.400<0.001组别观察组对照组t值P值观察组对照组t值P值例数30 30治疗后30 30 A功能区73.51±19.50 73.24±12.83 0.063 0.950 94.84±18.23 85.12±14.79 2.268 0.027 B功能区46.37±24.43 46.61±23.39 0.039 0.969 76.38±16.52 58.59±13.61 4.552<0.001 C功能区30.27±7.48 29.27±6.76 0.543 0.589 36.47±16.76 26.11±13.47 2.639 0.011 D功能区17.30±3.29 17.60±4.58 0.291 0.772 30.46±14.50 18.33±12.31 3.493<0.001 E功能区16.37±6.44 15.57±5.67 0.511 0.612 25.44±7.62 19.72±6.24 3.181 0.002
3 讨 论
由于运动障碍和姿势异常是脑性瘫痪患儿的核心表现,因此在目前脑性瘫痪的康复中大多数都是以这两个为核心,这时候往往会容易忽略了其营养的问题。随着近几年对脑性瘫痪认识的不断加深,脑性瘫痪患儿的营养问题越来越得到了关注。有研究表明,46%~90%的脑性瘫痪患儿中存在营养不良,而且脑性瘫痪患儿营养不良的发生率高于正常或者其他疾病的儿童[7-8]。脑性瘫痪患儿的营养不良通常是由于口腔运动功能障碍引起的,这削弱了其安全摄入支持生长所需的卡路里和营养的能力[9]。另外,脑性瘫痪患儿全身的肌肉难以控制,总是处于不规则的间断收缩状态。这使得他们的能量消耗非常大,当进食所提供的能量低于所消耗的能量时,只能分解体内的脂肪、蛋白质来提供能量,进一步提高了营养不良的发生率。
如何尽早地筛查出具有营养风险的脑性瘫痪患儿并进行营养干预是目前的难点。有研究表明,通过针对性的科学问诊和详细的体格检查,STRONGkids可以快速地对儿童完成评估,而且国外多项研究数据显示该量表对儿童的营养评估灵敏度高[2]。在本研究中,通过采用STRONGkids选取的60例患儿随机分成两组,从结果来看,观察组通过营养干预后,高营养风险的脑性瘫痪患儿大部分降为低营养风险,运动功能得到明显改善,且优于对照组,这个和Campanozzi等[10]研究对营养不良的脑性瘫痪患儿进行营养康复,发现可以提高其粗大运动功能评分是相符合的。而且由于营养不良与肌肉力量下降有关,积极的营养干预可以增强其体质,促进运动技能的发展。同时,有研究证实营养不良会对大脑生长产生负面影响,从而影响儿童的神经系统发育[11]。相反,营养康复可对脑损伤患儿有神经保护的作用[12]。如果这些患儿在早期康复的饮食中摄入足够的卡路里和蛋白质,大脑会得到更好的发育,这对其神经发育有积极作用。由此可见,尽早发现存在高营养风险的脑性瘫痪患儿,给予有效的营养干预及康复治疗,可改善其营养状况和运动功能,提高康复的疗效。
综上所述,在临床康复中,采用STRONGkids对脑性瘫痪患儿进行营养风险筛查,及时发现高营养风险的脑性瘫痪患儿,以此来制定更有针对性的康复治疗方案,促进其功能障碍的改善,具有临床推广价值。
