成人附睾横纹肌肉瘤合并附睾炎1例报道并文献复习
2021-07-01纪梓良陈响秋温志强郑清友
纪梓良,吴 涛,陈响秋,温志强,郑清友
(南方医科大学深圳医院泌尿外科,广东深圳 518101)
原发性附睾恶性肿瘤极为罕见且进展快,易于早期转移,与其他附睾肿瘤鉴别困难。在此我们通过报道2020年1月收治的1例附睾横纹肌肉瘤(rhabdomyosarcoma,RMS)合并附睾炎的诊疗经过,详细介绍附睾RMS的发病特征及诊疗方法,结合国内外文献探讨该病的诊断、鉴别诊断、治疗及预后。
1 病例报道
本例患者,19岁,因左侧阴囊进行性肿大7个月于2020年1月31日收住入南方医科大学深圳医院泌尿外科。7个月前在当地医院就诊,刚发病时伴有发热及阴囊红肿热痛,患者查血常规白细胞显著升高,行阴囊彩超提示:左侧附睾肿块,轮廓较清楚,内部呈低回声,回声欠均匀,肿块周边及内部可见少量血流信号,考虑炎性病变与肿瘤相鉴别,左侧睾丸大小形态正常(图1A)。当地医院诊断为“附睾炎”并间断予以左氧氟沙星、头孢克肟治疗4个月。经间断抗感染治疗后,患者退热、白细胞恢复正常,阴囊潮红、疼痛症状缓解,但阴囊仍进行性肿大。来我院就诊时已发病7个月。查体左侧阴囊内触及8 cm×7 cm×7 cm团块状实性肿物,质硬、不光滑、无压痛,睾丸附睾分辨不清,透光试验阴性,腹股沟未扪及肿大淋巴结。实验室检测:血红蛋白91 g/L,血小板计数17×109个/L,白细胞计数正常。磁共振成像:左侧阴囊内团块状长T1稍长,T2异常信号影,边界清楚,增强扫描明显不均匀强化,考虑恶性肿瘤病变,无法辨认左侧睾丸,双侧腹股沟区未见肿大淋巴结。骨盆可见多发骨质破坏(图1B)。胸部计算机断层扫描(computed tomography,CT):双肺及胸骨、肋骨、肱骨、胸椎多发病灶,考虑转移瘤。术前诊断:左侧阴囊内占位,附睾恶性肿瘤可能。全身麻醉下行骨髓活检和左侧根治性睾丸切除术,术中见左侧阴囊内结节状、团块状肿物,将其整体连同左侧精索完整切除(图1C)。术后病理检查:大体观察,灰白色带包膜肿物与睾丸组织间有分隔,肿物大小8 cm×7 cm×6 cm,切面灰白色质软(图1D)。
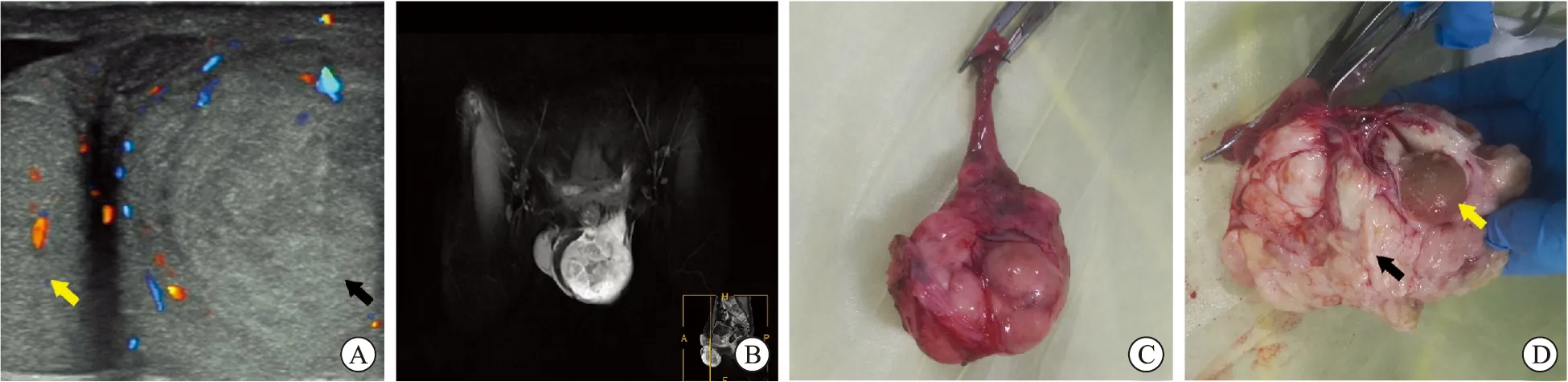
A:彩超表现[附睾肿块(黑色箭头),同侧睾丸(黄色箭头)];B:磁共振表现;C:切除的左侧阴囊内结节状、团块状肿物;D:大体观察[灰白色带包膜肿物(黑色箭头)与睾丸(黄色箭头)组织间有分隔]。图1 原发性附睾横纹肌肉瘤患者影像学表现及大体标本
镜下观察:瘤细胞大小不一,多数体积小、胞质少、核深染,细胞呈小圆形、梭型、不规则形,排列成束状、交织状、实片状结构或弥漫状分布,核分裂象多见,局部组织坏死(图2A)。免疫组化检查:波形蛋白(+),肌源性转录调节蛋白1(Myogenic Differentiation 1,Myod1)(+),结蛋白(+),肌红蛋白(弱+),Ki67(70%+)。病理诊断:附睾胚胎型RMS。左侧腹股沟2枚淋巴结可见转移。骨髓活检病理:造血组织明显减少,骨小梁间可见密集梭形肿瘤细胞聚集,伴灶性坏死,符合胚胎型RMS侵犯骨髓(图2B)。因患者存在严重骨髓抑制无法耐受化疗,术后在输注血小板后,予口服靶向药物安罗替尼12 mg/d共1周。后因患者出现发热及胃肠道反应而停药。术后1个月患者因多器官功能衰竭死亡。
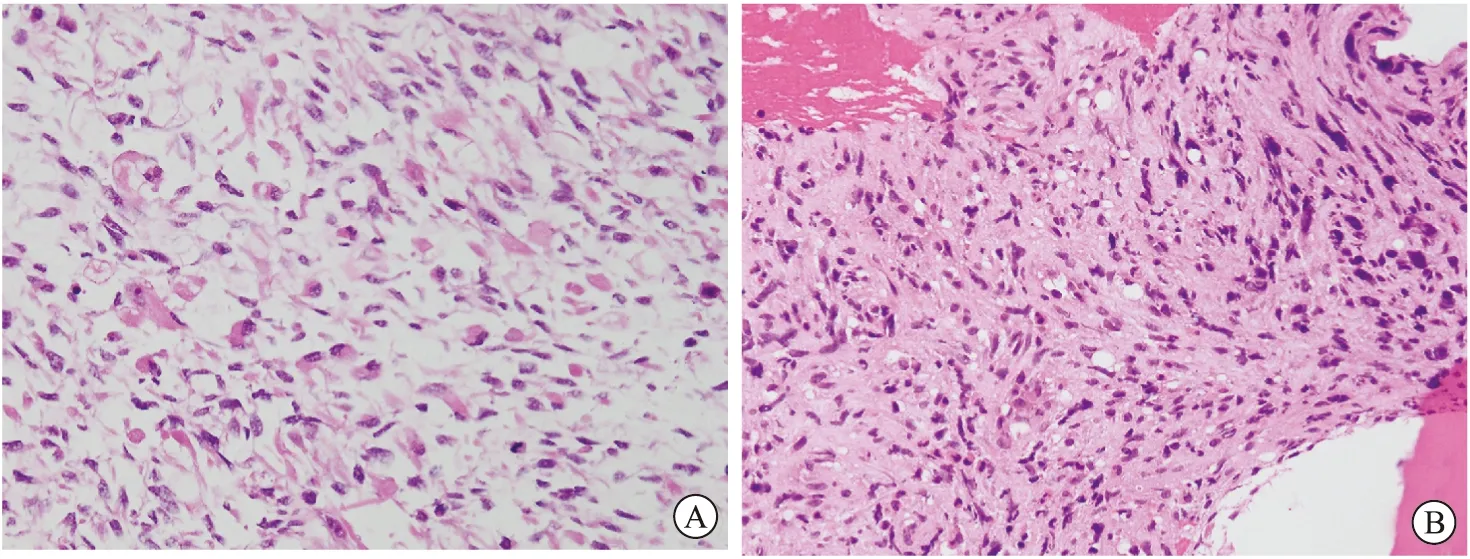
A:附睾RMS病理镜下观察(HE,×200);B:骨髓活检病理(HE,×200)。图2 附睾RMS镜下病理及骨髓活检
2 文献复习结果
通过在PubMed及国内核心期刊上检索关键词“附睾横纹肌肉瘤(epididymal rhabdomyosarcoma)”,回顾性收集2010年1月至2020年9月发表的相关病例报告,共找到24篇文献报道。
2.1 发病特征文献共包含29例男性患者,年龄介于1~71岁,发病年龄中位数为17岁,16~19岁为发病高峰(共13例,占43%)。右侧发病率略高于左侧(左侧11例,右侧16例,3例不详)。
2.2 临床及影像学表现患者大多因无痛性阴囊肿大而就医,但其中4例合并阴囊肿痛等附睾炎症状。发病时间多为1~5个月,中位发病时间为3个月。发病期间肿瘤在短期内生长迅速,肿瘤最大径介于3~13 cm。CT平扫可见阴囊内软组织团块影,密度不均匀,与周围边界不清。影像学检查常能发现远处转移灶,共19例患者发生远处转移(63.3%),其中高达40%的患者在刚就诊时就已发现转移(12/30)。最常见的血行转移部位为肺(14例)、骨(4例)。RMS常出现“跳跃性”淋巴结转移,其中8例(26.7%)出现腹膜后淋巴结(retroperitoneal lymph node,RPLN)转移。
2.3 治疗所有病例均行手术治疗,其中28例行经腹股沟的根治性手术,2例因肿瘤侵犯阴囊皮肤而行半侧阴囊切除术,术中均未见侵犯睾丸。所有病例均手术顺利,术后未出现并发症。术后病理:胚胎型RMS 18例(60%),多形性型RMS 7例(23.3%),腺泡状RMS 4例(13.3%),胚胎型合并腺泡状RMS 1例(3.3%)。结合年龄来看,多形性型RMS平均发病年龄为28岁,较另外两型大(胚胎型为15.7岁,腺泡状为12岁)。
24例患者术后均采取辅助化疗,常用VAC方案(长春新碱、阿霉素、环磷酰胺)。2例因一般情况差无法耐受化疗,在术后1个月内死亡。另外4例术后未予辅助化疗的患者远期均出现了转移。后期肿瘤进展的挽救性治疗包括化疗(放线菌素D、拓扑替康、卡铂、异环磷酰胺、依托泊苷等构成的多种方案)、腹膜后淋巴结清扫术(retroperitoneal lymph node dissection,RPLND)、局部放疗、靶向药物治疗(安罗替尼)等。其中仅3例患者行RPLND。
2.4 预后截至文献发表时间,病例平均随访17.9个月。随访期间,12例患者(41.4%)经治疗后未见复发或转移,8例(27.6%)患者肿瘤无进展(带瘤生存)。9例(31.0%)经治疗后死亡,均为远处转移患者,死亡患者的中位总生存期仅为9个月(表1)。
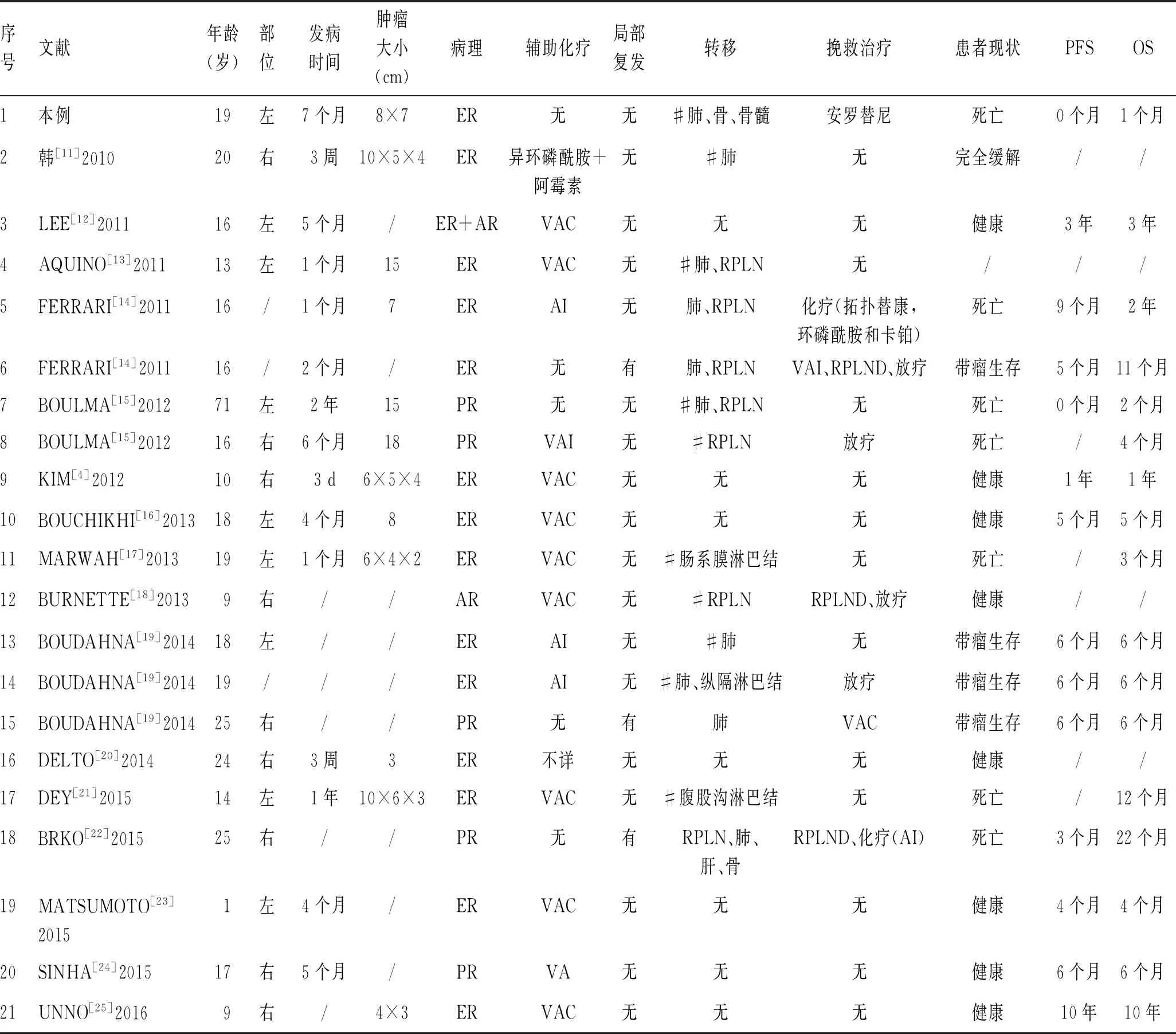
表1 30例患者临床资料和疾病特点
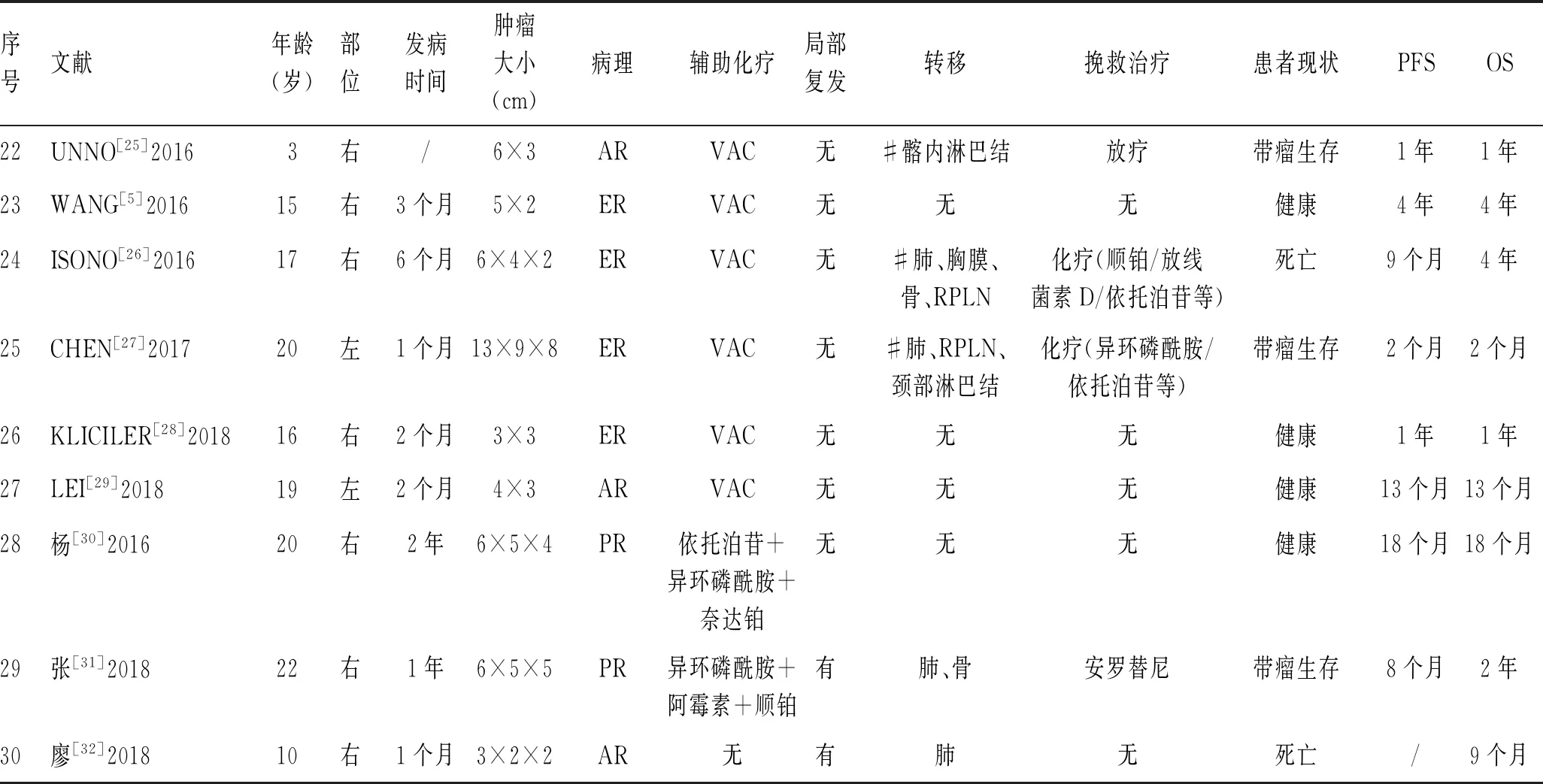
续表1
3 讨 论
RMS是来自横纹肌母细胞的软组织肉瘤,是横纹肌母细胞异常增殖的结果,可发生于含有胚胎间质组织的身体任何部位,甚至可发生于无横纹肌的部位[1]。最常发生于头颈部,约占35%,其次为四肢和泌尿生殖系。多见于儿童,占所有儿童期肿瘤的5%~10%。罕见于成人,仅占成人软组织肉瘤的3%。据报道,4岁和18岁为RMS的2个发病高峰。其中,来源于精索、附睾或睾丸鞘膜间质成分的睾丸旁RMS约占7%[2]。
根据肿瘤的临床特点、光镜形态、细胞和分子遗传学特征,2002年版的世界卫生组织分类将RMS分为胚胎型、腺泡状、多形性型3种类型。胚胎型(包括梭形细胞RMS、葡萄簇样RMS、间变性RMS)为儿童患者最常见的类型,90%的睾丸旁RMS均为此型,预后相对较好;腺泡状主要见于10~25岁患者,好发于四肢部位;多形性型最为罕见但多见于中老年患者。
附睾RMS早期多无症状,通常表现为无痛性阴囊肿块或转移症状,如腹股沟淋巴结肿大、疲劳、食欲下降和体重减轻等。肿块很少侵入阴囊皮肤,但可沿腹股沟管向阴囊外生长。当患者出现疼痛、阴囊红肿时,常被误诊为附睾炎。据统计7%的附睾RMS病例伴有阴囊疼痛,有时可能出现鞘膜积液[3]。KIM等[4]描述了1例伴有附睾炎的附睾RMS,表现为阴囊肿痛。对于附睾RMS,目前仍未有相关特异的血清肿瘤标志物,人绒毛膜促性腺激素、甲胎蛋白等常为阴性,仅有助于与生殖细胞肿瘤相鉴别。超声检查能发现沿阴囊及腹股沟生长的不均匀回声肿块,但无特征性表现,通常睾丸回声正常。但超声无法明确肿瘤性质,且易与非特异性附睾炎、附睾结核等混淆。附睾RMS易发生局部浸润和经血、淋巴道转移,但少见浸润阴囊皮肤。血行转移常见于肺、肝、骨、骨髓转移。除区域淋巴结外,附睾RMS存在跳跃性淋巴结转移。据报道,RPLN转移的发生率高达28%~40%[5]。胸腹部CT扫描有助于评估淋巴结和远处转移的情况。磁共振对于评估肿瘤侵犯范围有重要价值。在本例报道中,彩超能清楚辨认正常的睾丸及附睾区域的肿物,但对肿物的性质判断不清;而磁共振能基本判定肿物的良恶性,但无法分辨肿物与睾丸的关系。随着附睾RMS的增大,会侵犯、破坏正常睾丸,此时影像学上难以区分肿瘤原发于附睾或睾丸,确诊常需要最终的组织学病理结果。
附睾胚胎型RMS大体标本常为侵袭性生长的肿块,切面灰白或灰红色,内可见出血、坏死和囊性变等。镜下由原始的小圆细胞、梭形细胞和不同分化程度的横纹肌母细胞以不同比例组成。小圆细胞为分化较为原始的细胞,核圆形、短梭形,染色质深染,胞质少,淡嗜伊红,细胞界限不明显;横纹肌母细胞则可表现为梭形、带状、球拍样细胞或大的多角形细胞,胞质丰富、嗜酸性,易见纵纹,偶见横纹。核分裂多见,异形性显著。电子显微镜下瘤细胞具有平行排列的粗细肌丝、Z带和糖原,具有一定诊断意义。RMS有时镜下难与其他小圆细胞瘤如恶性淋巴瘤、神经母细胞瘤、尤文肉瘤等鉴别,而免疫组化结果为RMS区别于其他原发性间质肿瘤和生殖细胞肿瘤的重要依据。RMS瘤细胞表达波形蛋白、结蛋白、MyoD1、肌红蛋白、肌动蛋白等,其中特异性较好的为结蛋白、MyoD1、肌动蛋白,灵敏度较高的为波形蛋白、肌红蛋白等。
附睾RMS的治疗为根治性手术治疗、化疗、放疗的综合治疗。手术切除应行经腹股沟的根治性手术,要求尽量做到肿瘤完整切除及切缘镜下无残留,同时高位切除精索,若侵犯阴囊皮肤则需行单侧阴囊切除。据报道,单纯的手术治疗辅助化疗的应用显著提高了RMS的生存率,因此所有附睾RMS的患者术后均应化疗,不论是否有淋巴结转移。常用VAC方案(长春新碱、阿霉素、环磷酰胺),后期引用了放线菌素D、表柔比星、异环磷酰胺、卡铂和依托泊苷等药物组成多种化疗方案。MONDAINI等[6]对14个随机试验的荟萃分析表明,以阿霉素为基础的多种化疗方案可以延长局部复发的时间及降低远处转移的发生率。KOBAYASHI等[7]报道,阿霉素+长春新碱+环磷酰胺+氮烯唑胺的方案对于伴有肺、淋巴结转移的附睾RMS具有良好的效果。
关于是否常规行RPLND术仍存在争议,虽然可通过影像学检查评估RPLN,但假阴性率较高。DANG等[8]通过分析255例睾丸旁RMS患者,发现年龄越大的患者RPLN转移的几率越高。在大于10岁患者中,行RPLND术能将患者5年生存率从64%提高到86%。HAMILTON等[9]通过研究近40年发病的111名青少年睾丸旁RMS患者(10~18岁),发现约2/3的患者常规行RPLND,与未行RPLND术者相比5年生存率显著提高(92%vs.64%)。因此推荐大于10岁的患者行RPLND术。在本文中,26.7%(8/30)患者出现RPLN转移,其中5例为首次确诊时已出现转移,考虑存在影像学假阴性的可能,RPLN的转移率可能更高。在30例患者中,大于10岁患者有24例,但行RPLND术仅有2例,且均为发现转移时进行的挽救性治疗。目前国内外常规行RPLND术的占比不高。究其原因可能有以下几点:①该病为少见、罕见病,许多医师终其一生可能无法碰见1~2例,因此普遍对该病的认识不足;②病患可能首诊于儿科、儿外科、泌尿外科、肿瘤科等不同科室,各科室对该病的诊疗未达成共识;③随着影像学技术的发展,医生过于依赖影像学结果,而忽略假阴性的可能;④患者由于各种原因对影像学阴性常规行RPLND术的接受程度不高。
影响附睾RMS预后的因素包括年龄、肿瘤大小、病理类型、局部复发、转移情况和对化疗的反应。据报道,经过综合治疗后,儿童附睾RMS的5年生存率可达到70%。成人RMS的预后显著低于儿童,成人5年无进展生存率和总生存率仅为为28%和40%[10]。
综上,附睾RMS罕见且进展快,易于早期转移,术前诊断困难,且附睾炎、鞘膜积液等的存在易于混淆原发病的诊断。本例患者发病初期合并发热、阴囊红肿热痛及血白细胞升高等附睾炎的表现,经抗生素治疗后患者炎症症状好转。其早期附睾炎掩盖了原发肿瘤的病症,因此失去了早期治疗的机会,到后期已出现多发肺、骨、骨髓、淋巴结等转移,因骨髓重度抑制无法耐受术后化疗。该病例提醒我们:治疗附睾RMS重在早期诊断及早期综合治疗,但不典型的临床表现使得该肿瘤难以在术前诊断。在附睾炎抗炎治疗无效、附睾肿块发展迅速的情况下需警惕附睾RMS的可能。此时早期行增强的磁共振可有助于判断肿块的性质,若磁共振提示恶性倾向时尽早行经腹股沟的根治性手术,将有助于早期确诊及早期治疗。早期或晚期患者均应接受化疗,化疗可以降低复发率、提高患者生存率。考虑到其易于转移的特性,应对患者进行长期随访监测。
